妊娠相关下腰痛风险预测模型的构建与验证
2022-06-10石志宜刘玉凤王淑靖邢丽媛张红梅
妊娠相关下腰痛是指妊娠所引起的第十二肋骨与臀折区域之间的疼痛, 以疼痛和功能障碍为主要临床表现, 依据疼痛部位不同可以分为妊娠相关腰痛(第十二肋和髂后翼区域)、妊娠相关骨盆带痛(髂后翼与臀折之间)
。 妊娠相关下腰痛常发生在孕晚期, 调查显示孕妇妊娠相关下腰痛发生率高达50%,约1/3 的孕妇经历过重度妊娠相关下腰痛
。妊娠相关下腰痛可导致孕妇躯体功能障碍、 睡眠障碍,增加不良分娩结局和产后抑郁风险等,严重影响孕妇的生活质量
。 目前妊娠相关下腰痛常被误认为是正常的妊娠期疼痛, 医护人员对妊娠相关下腰痛的评估与认识仍存在不足
,因此,早期预测妊娠相关下腰痛发生, 指导临床早期制定预防与控制方案缓解妊娠相关下腰痛的发生发展具有重要意义。本研究拟调查妊娠相关下腰痛的危险因素, 建立预测模型, 以期为妊娠相关下腰痛的早期预防提供一定的参考和依据。
内容书写要按照授课对象特点调节难易程度。其主要的授课对象是住院医师规范化培训医师,有五年的医学专业课基础,刚接触临床,临床经验尚浅。讲稿书写时要求深入浅出,不能像通识教育一样只注重科普,又要易于理解。内容主要注重患者的临床诊断与临床治疗。目的是使得规培医师能够真正学习到最直接的临床诊疗知识。
1 对象与方法
1.1 研究对象 采用便利抽样法,2019 年7—12 月选取郑州市3 所三级甲等医院(河南省人民医院、河南省妇医院健院、郑州大学第一附属医院)常规产检孕妇作为研究对象。 纳入标准:(1)年龄≥18 岁,单胎妊娠;(2)孕周>12 周;(3)无严重妊娠期合并症及并发症;(4)知情同意,自愿参加本研究。 排除标准:(1)妊娠前有腰椎、脊柱或骨盆带区创伤、手术或损伤;(2)妊娠前有慢性下腰痛;(3)妊娠后因腰背痛就诊,通过相关检查发现有器质性病变者;(4)有精神障碍性疾病。
本研究样本量划分70%建模组和30%验证组
,所有孕妇按照产检时接受调查日期先后顺序进行排序,前70%分配入建模组,后30%分配入验证组。 建模组按照横断面研究样本量计算公式n=t
P(1-P)/d
,其中α=0.05(双侧检验),t
=1.96,P 为妊娠相关下腰痛发生率,d 为允许误差。 根据文献回顾及国内妊娠相关下腰痛相关调查
,P 值取0.6,d 值定义为0.05,将各值带入结果为369 例,考虑10%~20%的失访, 建模组最小样本量为406~443 例, 验证组为174~190 例,因此本研究共需样本580~633 例,最终研究共纳入1 003 例, 其中建模组702 例, 验证组301 例。
1.2 研究工具
1.2.1 危险因素调查表 参考既往文献中报道妊娠相关下腰痛的危险因素
,结合专家意见自行设计妊娠相关下腰痛风险因素调查表。(1)一般资料调查表:包括年龄,身高,孕前体质量,孕前体质量指数,居住地,文化程度,家庭人均月收入,工作种类,工作体位,工作压力(没有压力、偶尔有压力、有时有压力、常常有压力,一直都有压力),工作满意度,是否为家庭主妇,孕前是否吸烟,饮酒。 其中孕前体质量指数(body mass index,BMI)按照中国肥胖工作组 标 准
,即 低 体 质 量(BMI<18.5)、正 常 体 质 量(BMI 18.5~23.9)、 超重 (BMI 24.0~27.9) 及肥胖(BMI≥28.0)。 (2)孕期情况调查表:包括孕周、孕期当前体质量、孕期增重情况、孕产次、不良孕产史、月经期下腰痛史、妊娠相关下腰痛史。 其中孕期增重情况参照美国医学研究所(Institute of Medicine,IOM)
推荐孕前低体质量、 正常、 超重和肥胖的孕妇孕期(单胎) 增重适宜速率范围分别为0.44~0.58 kg/周、0.35~0.50 kg/周、0.23~0.33 kg/周和0.17~0.27 kg/周,低于、符合和高于该范围者分别判断为增重不足、增重适宜、增重过多。
1.2.2 妊娠相关下腰痛评估与诊断 目前国际上尚无妊娠相关下腰痛诊断的金标准, 主要根据患者病史、临床表现和疼痛特点以及体格检查进行,不建议采用X 线、CT 等具有放射性的检查,多数研究采用直腿抬高试验和臀部疼痛激发试验评估有无疼痛,疼痛评估量表评估疼痛程度
。 本研究由临床医生根据体格检查(直腿抬高试验和臀部疼痛激发试验)判断孕期有无妊娠相关下腰痛, 并采用简明疼痛评估量表(Brief Pain Inventory, BPI)评估疼痛程度。 简明疼痛评估量表由Cleeland
于1989 年编制,可应用于各种急慢性疼痛患者的评估,1996 年由Wang
等翻译成中文,包括2 个维度,即疼痛程度(4 个条目,目前疼痛程度和过去24 h 内最重、最轻、平均疼痛程度,均按疼痛程度从0~10 级进行评分)、疼痛困扰程度(7 个条目,包括日常生活、情绪、行走能力、工作、与他人关系、睡眠、生活兴趣,从无影响到完全影响计0~10 分),计算维度分,得分越高表示疼痛症状越严重。 本研究中疼痛程度与疼痛困扰维度的Cronbach α 系数分别为0.810、0.888。
1.3 资料收集方法 本研究采用问卷调查法,研究者本人与另外1 名护理研究生于孕妇常规产检时进行问卷调查,先向孕妇说明调查目的,获得孕妇知情同意后发放问卷, 采用统一指导语向孕妇讲解问卷填写方法和注意事项; 调查问卷当场回收, 现场检查,对不完整的问卷进行补充填写。建模组共发放问卷715 份,回收有效问卷702 份,有效回收率为98.2%。验证组共发放问卷305 份,回收有效问卷301 份,有效回收率为98.7%。
2.2 建模组孕妇妊娠相关下腰痛发生情况 建模组702 例孕妇,根据临床医生体格检查结果,发生妊娠相关下腰痛的有441 例,发生率为62.8%;疼痛程度(2.93±1.65)分、疼痛困扰程度(15.26±11.59)分。
2 结果
2.5.2 区分度 通过RCO 曲线下面积大小对妊娠相关下腰痛风险预测模型的区分度进行评价。 以约登指数最大值对应的风险概率P 作为最佳临界值。ROC 曲线以灵敏度为纵坐标、1-特异度为横坐标,所建立的评估模型在检测样本中最终测得风险预测模型的ROC 曲线下面积为0.757(95%CI:0.721~0.792,P<0.001),此时最大约登指数为0.399,以最大约登指数选取最佳临界值,即0.632,灵敏度为71.2%,特异度为65.9%,阳性预测值为76.3%,阴性预测值为69.5%,见图1。
1.4 统计学方法 采用SPSS 22.0 分析数据, 符合正态分布的计量资料采用均数±标准差描述,2 组间比较采用两独立样本t 检验, 多组间比较采用单因素方差分析;非正态分布的计量资料,以中位数及四分位数描述,组间比较采用Mann-Whitney U 检验;计数资料以频数、构成比描述,组间比较采用χ
检验。采用Logistic 回归构建模型。单因素分析用于候选因子的初步选择, 以P<0.10 为差异有统计学意义。 单因素分析中差异具有统计学意义的候选因子进入多因素Logistic 回归最终确定妊娠相关下腰痛发生的独立预测因子,以P<0.05 为差异具有统计学意义。 根据截距及各预测因素的偏回归系数构建妊娠相关下腰痛发生风险预测模型。 应用受试者操作特征曲线下面积(Area Under the Receiver Operating Characteristic curve, AUROC)评价模型区分度。采用Hosmer-Lemeshow 检验评价模型拟合情况,若P>0.05,表明模型校准度较好。
3.1.2 妊娠相关下腰痛史及月经期下腰痛是孕妇发生妊娠相关下腰痛的危险因素 本研究结果显示,妊娠相关下腰痛史是孕妇发生妊娠相关下腰痛的危险因素(OR=24.732,P<0.001),即有妊娠相关下腰痛史的孕妇发生妊娠相关下腰痛是无妊娠相关下腰痛孕妇的24.732 倍;与Omoke 等
研究结果一致。 究其原因,此类人群可能由于妊娠后,既往存在相关韧带松弛、腰背肌和盆底肌肉组织损伤,而妊娠导致腰椎负荷明显增加,椎间盘受压缩程度更高,需要较长时间代偿,机体只能通过脊柱周围的肌肉,韧带等软组织持续收缩来对抗椎间盘的改变, 更易导致相关肌肉韧带的损伤, 致使妊娠相关下腰痛发生风险明显增加
。
2.4 建模组孕妇妊娠相关下腰痛影响因素的二元Logistic 回归分析 以是否发生妊娠相关下腰痛为因变量,单因素分析中有统计学意义的5 个因素(孕前体质量指数、孕期增重、妊娠相关下腰痛史、月经期下腰痛史、工作压力)为自变量进行二元Logistic 回归分析,自变量及因变量赋值见表2。二元Logistic 回归结果显示有妊娠相关下腰痛史、 有月经期下腰痛史、孕期增重过多、工作压力(偶尔有压力,有时有压力,常常有压力,一直都有压力)为妊娠相关下腰痛发生的独立危险因素。 最终得到公式:Logit(p)=3.208X
+0.654X
-0.359Z
+0.655 Z
+1.265 Z
+1.533 Z
+1.650 Z
+1.950 Z
-1.334(其中-0.359 Z
+0.655 Z
中的Z
、Z
为孕期增重哑变量赋值;1.265 Z
+1.533 Z
+1.650 Z
+1.950 Z
中的Z
、Z
、Z
、Z
为工作压力哑变量赋值。 )


2.6 孕妇发生妊娠相关下腰痛风险预测模型的验证 301 例验证组孕妇,一般资料与建模组比较,差异均无统计学意义(P>0.05)。 将验证组孕妇纳入模型对模型的预测效果进行验证, 建模组实际发生妊娠相关下腰痛191 例,发生率为63.5%。 根据预测模型公式,当Logit(p)≥0.632 时,可认为孕妇会发生妊娠相关下腰痛。 预测模型判断妊娠相关下腰痛163例,灵敏度75.5%;未发生妊娠相关下腰痛138 例,特异度为84.4%,阳性预测值为89.0%,阴性预测值为66.7%,模型总正确率为78.8%。
3月21日,侍酒师画报发表了一篇声明,主要内容是关于2017年发布的《新晋WSET四级得主朱江 Marc:13岁开始喝酒的“坏孩子”,因为兴趣从程序员转做葡萄酒教育》一文撤稿,原因是来自WSET官方提供的消息证实朱江并没有获得WSET Diploma证书,而是伪造了WSET Diploma证书且以此资历到处宣传。
翻耕整地期间应施加足量的腐熟有机肥作底肥,不但肥效长而且可改善土壤结构。小麦播种时应施加种肥,一般使用尿素或复合肥,可以在较短时间内发挥最大肥效,以利于种子发育出苗。出苗后至收割期间要合理追肥。
5月上中旬,当年生实生核桃新梢长至5-10 cm时,留取基部3-4 cm剪断做为嫁接砧木,保留基部2片叶,用嫁接刀剔除叶腋间的生长点。
2.1 一般资料 建模组702 例孕妇, 年龄20~47(29.75±4.35)岁,孕周(33.10±5.96)周,孕前体质量(55.78±7.50)kg、当前体质量(68.11±8.40)kg,居住地多为城市,642 例(91.5%);文化程度:中专及以下129 例(18.4%),大专175 例(24.9%),本科及以上398 例(56.7%);家庭人均月收入:≤1 000 元1 例(0.1%),1 001~2 999 元17 例 (2.4%),3 000~4 999元151 例(21.5%),5 000~9 999 元360 例(51.4%),≥10 000 元173 例(24.6%);工作满意度:不满意13 例(1.9%),不太满意31 例(4.4%),尚可313 例(44.6%),比较满意222 例(31.6%),满意123 例(17.5%);258例(22.5%)为家庭主妇;孕期体位以坐位居多,486例(69.2%);孕期258 例(22.5%)吸烟;生育子女数:无460 例(65.5%),1 个230 例(32.8%),2 个10 例(1.4%),3 个及以上2 例(0.3%); 孕次:1 次365 例(52.0%),2 次及以上337 例(48.0%);198 例(28.2%)有不良孕产史。
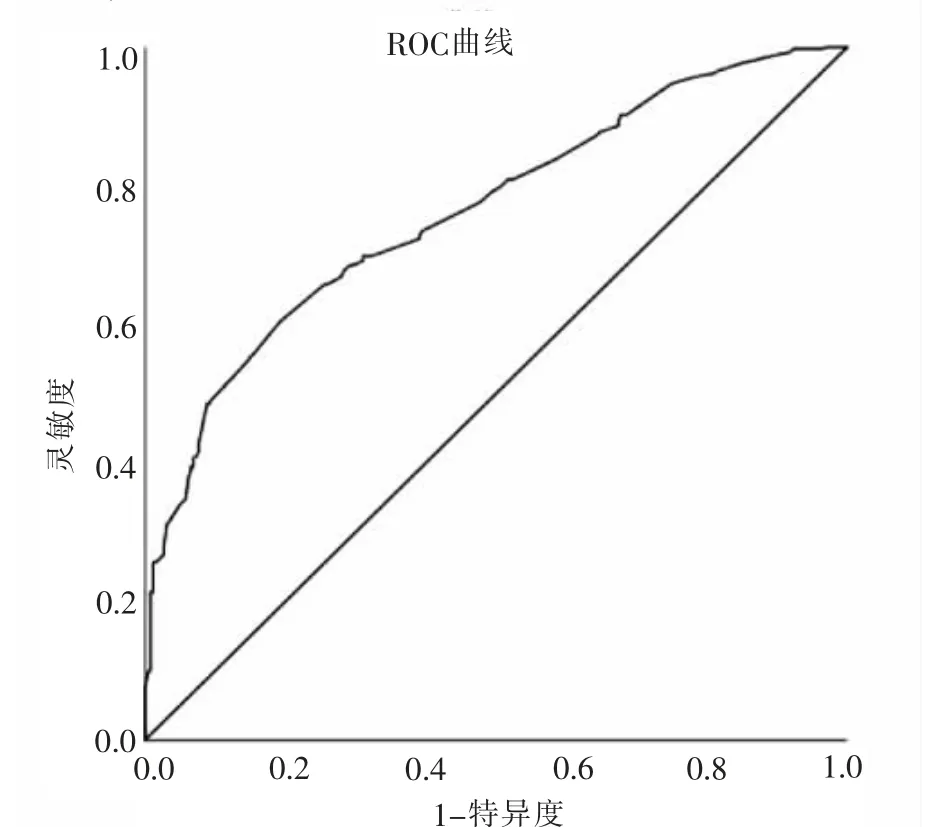
2.5 ROC 曲线对孕妇发生妊娠相关下腰痛风险预测模型效果的分析
(4)摊铺。基层摊铺前应将结合面清扫洁净,并适当洒水,使结合面保持湿润,以提高层间结合效果。运料车应倒车至摊铺机前0.1~0.3m处停车等候,严禁撞击摊铺机,摊铺机推动自卸汽车一同前进摊铺,开启螺旋布料器进行布料摊铺。摊铺速度应控制在4~5/min,摊铺机后应安排专员检测摊铺质量,同时进行辅助摊铺,对局部离析进行相应修整。
3 讨论
3.1 孕期发生妊娠相关下腰痛预测模型相关影响因素分析
3.1.1 孕期增重过多是孕妇发生妊娠相关下腰痛的危险因素 本研究结果显示,孕期增重过多(OR=1.946,P=0.007)是妊娠相关下腰痛的危险因素,即孕期增重越多的孕妇发生妊娠相关下腰痛的风险为孕期增重适宜孕妇的1.946 倍;与Tuncer 等
研究结果相似。 究其原因,孕期体质量增长过多导致腰椎、骨盆带及下肢负荷过重,导致重心向前上方移位,而为了抵抗重心转移造成的姿势不稳, 腰椎出现适应性前凸角度增加,继发引起骶骨倾斜角增加,加重脊柱本身骨性结构不稳定性,为了代偿这种不稳定性,与之关联肌肉韧带则长期处于高度紧张状态,超过腰椎、骨盆及关节的代偿时,易导致局部韧带、肌肉慢性劳损,当劳损达到不可逆状态,出现持续性妊娠相关下腰痛甚至持续性产后下腰痛。
2.3 不同特征建模组孕妇发生妊娠相关下腰痛情况的比较 根据是否发生妊娠相关下腰痛, 将建模组孕妇分为妊娠相关下腰痛组441 例(62.8%)和非妊娠相关下腰痛组261 例(37.2%),比较不同特征孕妇妊娠相关下腰痛发生情况。 结果显示:不同年龄、孕周、文化程度、居住地、家庭人均月收入、工作满意度、是否为家庭主妇、孕期体位、孕次、生育子女数、孕前是否吸烟、不良孕产史的孕妇,其妊娠相关下腰痛发生情况比较,差异无统计学意义(P>0.05);不同孕前BMI、孕期增重、妊娠相关下腰痛史、月经期下腰痛史及工作压力的孕妇, 其妊娠相关下腰痛发生情况比较,差异均有统计学意义(P<0.05),见表1。
本研究结果显示,月经期下腰痛是孕妇发生妊娠相关下腰痛发生的危险因素(OR=1.924,P<0.001),即有月经期下腰痛的孕妇, 其孕期发生妊娠相关下腰痛风险是无月经期下腰痛孕妇的1.924 倍; 与蒋茜茜等
研究结果相似。 由于月经与卵巢功能、雌、孕激素含量变化密切相关, 而妊娠期孕妇体内的激素也发生了显著变化, 这提示月经期腰背痛与妊娠相关下腰痛可能具有类似的发生机制。此外,月经期下腰痛提示以往背部肌肉存在潜在损伤,精神压力大、内分泌紊乱导致激素水平变化等, 从而进一步引发妊娠相关下腰痛的发生
。
2.5.1 拟合优度(校准度) 经Hosmer-Lemeshow 拟合优度检验结果显示χ
=10.165,P=0.254,说明该模型预测妊娠相关下腰痛的概率与实际概率比较,差异无统计学意义,拟合度较好。该模型对妊娠相关下腰痛有较好的判别能力, 可用于妊娠相关下腰痛风险因素的筛查。
3.1.3 工作压力是孕妇发生妊娠相关下腰痛的危险因素 本研究结果显示,工作压力是妊娠相关下腰痛的危险因素[偶尔有压力(OR=3.542,P<0.001);有时有压力(OR=4.634,P<0.001);常常有压力(OR=5.210,P<0.001);一直都有压力(OR=7.027,P<0.001)],即以没有压力为参照, 有工作压力的孕妇妊娠相关下腰痛发生风险更高;与Virgara
等研究结果相似。有研究以“生理-心理-社会模型”为基础,认为情绪压力可诱发或加重疼痛症状, 心理压力和神经递质的变化是导致慢性疼痛的下丘脑-垂体-肾上腺轴功能障碍的重要因素
,这可能是本研究中随着工作压力增加,妊娠相关下腰痛发生率也越高的重要原因。
与既往教育有所不同,小学数学教育信息化的提出和实施,虽然具有广阔的前景,但是在教育工作和任务的具体实践过程中,还是要按照一定的原则来实施,这样才能在问题的有效解决、综合改进过程中,不断地创造出较高的价值。首先,小学数学教育信息化,必须按照多元化的原则来进行,尤其是在动态影响因素的作用下,有针对性地干预和引导,促使小学数学教育信息化的水平获得持续性的提升。其次,在小学数学教育信息化的运作过程中,应坚持大幅度地提升教育的综合效用,促使师生沟通交流更加频繁,教师要按照求同存异的方法来教育,这对尊重小学生的主体地位,能够产生良好的效果。
3.2 孕期发生妊娠相关下腰痛风险预测模型的预测效果
3.2.1 孕期发生妊娠相关下腰痛风险预测模型的内部验证 评价风险预测模型的预测效果, 需要对其区分度和校准度进行评估。 区分度旨在评估该预测模型的是否能够很好预测患者将来是否会患某种疾病,通过采用ROC 曲线下面积(AUC)进行评估,当AUC 为0.5~0.7 时,表示模型预测能力较低,当AUC为0.7~0.9 时,表示预测能力较好
。 孕期发生妊娠相关下腰痛风险预测模型内部验证,AUC 为0.757,约登指数为0.399,表明模型预测妊娠相关下腰痛的能力较好。 灵敏度表示实际患者按检测结果正确判为有病的概率,灵敏度越高,漏诊可能性越小,本模型的灵敏度为71.2%, 表示本模型在判别孕妇是否有妊娠相关下腰痛时具有较好的灵敏度, 能够较好识别孕期妊娠相关下腰痛。 特异度表示实际未患病且检测结果正确判为未患病的概率, 特异度越高表示误诊可能性越小,本模型的特异度为65.9%,表示本模型在判别妊娠相关下腰痛时具有一定的误诊率,提示临床医护人员在应用本模型时,应结合临床客观指标,孕妇身体健康状况,共同进行诊断,从而降低误诊率。
同时,本研究还计算了模型的阳性预测值和阴性预测值,阳性预测值为76.3%,阴性预测值为69.5%,表示该模型预测妊娠相关下腰痛的正确率较高。 校准度采用Hosmer-Lemeshow 检验进行评价,本模型经Hosmer-Lemeshow 检验χ
=10.165,P=0.254,表明该模型预测妊娠相关下腰痛的概率与实际发生概率差异无统计学意义,校准度较好。
Verification and consensus experiments of rainstorm forecasting using different cloud parameterization schemes
3.2.2 孕期发生妊娠相关下腰痛风险预测模型的外部验证 本研究收集了与建模组不同时间段孕妇进行外部验证,将数据带入模型计算,结果显示,模型的灵敏度为75.5%,特异度为84.4%,阳性预测值为89.0%,阴性预测值为66.7%,说明模型预测的真实度较好,模型总正确率为78.8%。 综上所述,本研究所建立的妊娠相关下腰痛风险预测模型整体预测能力较好, 能够为医护人员在评估妊娠相关下腰痛时提供参考和依据。
4 本研究的不足
首先,本研究为横断面研究,未能关注到随着孕周及体质量的变化趋势对妊娠相关下腰痛的影响,有待于后续开展纵向研究。其次,本研究在构建预测模型对某些因子关注不足, 可能在一定程度上增加了对预测结果的偏移风险, 未来研究应关注孕期身体负荷变化、 体位姿势及身体活动对妊娠相关下腰痛的影响。此外,本研究的样本仅局限在郑州市三所医院,研究样本有一定的局限性,风险预测模型在医疗机构的应用有待进一步验证。
[1] Bonnie LB.Maternal Adaptations to Pregnancy:Musculoskeletal Changes and Pain [EB/OL].(2020-04-01)[2021-11-07].http://https://www.uptodate.com /contents/zh-Hans/maternaladaptations-to-pregnancy-musculoskeletal-changes-andpain?search =Musculoskeletal% 20chest% 20pain&source =searchresult&selectedTitle=7 ~26 &usagetype=default&display. rank=7.
[2] 宋成宪,王润妹,李太良,等.妊娠相关下腰痛的流行病学特征及治疗进展[J].中华全科医学,2017,15(4):659-662.DOI:10.16766/j.cnki.issn.1674-4152.2017.04.036.
[3] Gutke A,Boissonnault J,Brook G,et al.The Severity and Impact of Pelvic Girdle Pain and Low-back Pain in Pregnancy:A Multinational Study[J].J Womens Health (Larchmt), 2018,27(4):510-517. DOI:10.1089/jwh.2017.6342.
[4] Ceprnja D, Chipchase L, Fahey P, et al. Prevalence and Factors Associated with Pelvic Girdle Pain During Pregnancy in Australian Women: A Cross-sectional Study[J]. Spine(Phila Pa 1976), 2021,46(14):944-949. DOI:10.1097/BRS.0000000000003954.
[5] Frusclazo A, Cocco P, Londero AP, et al. Low Back Pain during Pregnancy and Delivery Outcomes[J]. Z Geburtshilfe Neonatol, 2021,25.DOI: 10.1055/a-1553-4856.
[6] 石志宜,卢颖,邢丽媛,等.妊娠相关下腰痛预防与管理的最佳证据总结[J].中华护理杂志,2021,56(6):934-941. DOI:10.3761/j.issn.0254-1769.2021.06.023.
[7] Goossens N, Geraerts I, Vandenplas L, et al. Body Perception Disturbances in Women with Pregnancy-related Lumbopelvic Pain and Their Role in the Persistence of Pain Postpartum[J ]. BMC Pregnancy Childbirth,2021,21(1):219.DOI: 10.1186/s12884-021-03704-w.
[8] 陈俊杉,范杰梅,余金甜,等.神经外科ICU 患者谵妄风险预测模型的构建与验证[J].护理学报,2021,28(4):1-8. DOI:10.16460/j.issn1008-9969.2021.04.001.
[9] 倪平,陈京立,刘娜.护理研究中量性研究的样本量估计[J].中华护理杂志,2010,45 (4):378-380.DOI:10.3761/j.issn.0254-1769.2010.04.037.
[10] 石志宜,卢颖,刘纬华,等.补充替代医学治疗在妊娠相关下腰痛患者中应用的研究进展[J].中国全科医学,2021,24(9):1095-1101.DOI:10.12114/j.issn.1007-9572.2020.00.615.
[11] 薛虹霞,刘晏兵,韩翠华,等.妊娠相关腰痛和/或骨盆痛孕妇疼痛管理现状的调查分析[J].护士进修杂志,2019,34(24):2298-2300.DOI:10.16821/j.cnki.hsjx.2019. 24.028.
[12] 蒋茜茜,张金玲,王国玉.妊娠晚期相关下腰痛影响因素调查[J].中国计划生育和妇产科,2021,13(12):53-57. DOI:10. 3969 /j. issn. 1674-4020. 2021.12.15.
[13] Wiezer M, Hage-Fransen MAH, Otto A, et al. Risk Factors for Pelvic Girdle Pain Postpartum and Pregnancy Related Low Back Pain Postpartum;A Systematic Review and Meta-Analysis[J]. Musculoskelet Sci Pract,2020,48:102154.DOI:10.1016/j.msksp.2020.102154.
[14] Wuytack F, Begley C, Daly D. Risk Factors for Pregnancy-Related Pelvic Girdle Pain: A Scoping Review [J]. BMC Pregnancy Childbirth,2020,20(1):739.DOI:10.1186/s12884-020-03442-5.
[15] Bryndal A, Majchrzycki M, Grochulska A, et al. Risk Factors Associated with Low Back Pain among A Group of 1510 Pregnant Women[ J ]. J Pers Med, 2020, 10(2):51.DOI: 10.3390/jpm10020051.
[16] 张月.妊娠期腰背痛影响因素的结构方程模型研究[D].杭州:杭州师范大学,2017.
[17] 《中国成人超重和肥胖预防控制指南》修订委员会.中国成人超重和肥胖预防控制指南[M]. 北京:人民卫生出版社,2021.
[18] Rasmussen KM,Yaktine AL.Weight Gain During Pregnancy:Reexamining the Guidelines[M].Washington (DC): National Academies Press,2009.
[19] Cleeland CS, Ryan KM. Pain Assessment: Global Use of the Brief Pain Inventory[J]. Ann Acad Med Singap,1994,23(2):129-138.
[20] Wang XS, Mendoza TR, Gao SZ, et al. The Chinese Version of the Brief Pain Inventory (BPI-C): Its Development and Use in a Study of Cancer Pain[J]. Pain, 1996,67(2-3):407-16. DOI:10.1016/0304-3959(96)03147-8.
[21] Fırtına TS, Tuncer HA. Solving an Incomplete Puzzle: Risk Factors of Low Back Pain During Pregnancy[J]. Ginekol Pol,2021,92(10):714-719.DOI: 10.5603/GP.a2021.0117.
[22] Omoke NI, Amaraegbulam PI, Umeora OUJ, et al. Prevalence and Risk Factors for Low Back Pain During Pregnancy Among Women in Abakaliki, Nigeria [J]. Pan Afr Med J,2021,39:70. DOI: 10.11604/pamj.2021.39.70.24367.
[23] Haddox AG, Hausselle J, Azoug A. Changes in Segmental Mass and Inertia During Pregnancy: A Musculoskeletal Model of the Pregnant Woman[J]. Gait Posture, 2020,76:389-395. DOI: 10.1016/j.gaitpost.2019.12.024.
[24] Virgara R, Maher C,Van Kessel G. The Comorbidity of Low Back Pelvic Pain and Risk of Depression and Anxiety in Pregnancy in Primiparous Women[J].BMC Pregnancy Childbirth,2018,18(1):288. DOI: 10.1186/s12884-018-1929-4.
[25] Demmelmaier I, Asenlöf P, Lindberg P, et al. Biopsychosocial Predictors of Pain, Disability, Health Care Consumption, and Sick Leave in First-episode and Long-term Back Pain: A Longitudinal Study in the General Population[J].Int J Behav Med, 2010,17(2):79-89.DOI:10.1007/s12529-009-9055-3.
[26] Chen Y,Du H,Wei BH, et al. Development and Validation Of Risk-stratification Delirium Prediction Model for Critically Ill Patients: A Prospective, Observational, Sing-lecenter Study[J].Medicine,2017,96(29):7543.DOI:10.1097/MD.0000000 000007543.
