近视青少年配戴角膜塑形镜3年疗效及安全性评估
2022-06-09邹爱琪李艳红
邹爱琪,栗 莉,李艳红,于 靖
(同济大学附属第十人民医院眼科,上海 200072)
根据《国民视觉健康报告》,2020年我国近视患者将达到7亿,随着近视患病率的上升,我国对青少年近视防控的重视程度不容小觑[1]。为避免青少年近视发展过快形成高度近视后造成不可逆的并发症,如何有效、安全地延缓青少年近视进展已经成为了一个重大的社会公共卫生问题[2]。多项临床研究已经证明配戴角膜塑形镜(orthokeratology lens,OK镜)能有效延缓青少年的近视速度[3];配戴OK镜的患者眼轴长度(axial length,AL)增长速度要比配戴单光眼镜的患者慢36%~56%[4]。目前有关于长期配戴OK镜控制青少年近视的疗效和安全性的文献,但其评价指标不够综合,部分文献或着重强调OK镜疗效仅以角膜内皮变化作为安全性参考,或着重配戴安全性仅以AL变化评价戴镜疗效[5-6]。为此本研究按初次就诊时散瞳验光后的等效球镜度数(spherical equivalent refraction,SER)进行分组,评估不同SER、不同年龄段近视患者中长期配戴OK镜的有效性和包括角膜各个参数在内的更全面的安全性。
1 资料与方法
1.1 一般资料
回顾性选择2016年1月—2017年12月于同济大学附属第十人民医院眼科视光学部就诊的连续配戴OK镜3年的100例(200只眼)青少年近视患者为研究对象。其中男46例,女54例;配戴OK镜时的初始年龄为8~16岁,平均(10.64±2.10)岁。
1.2 研究分组
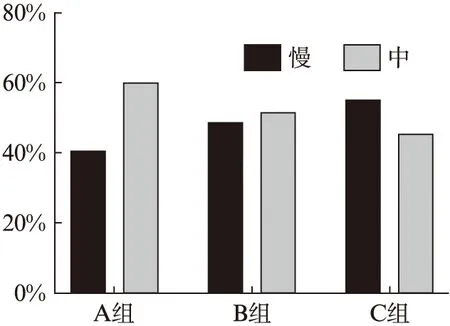
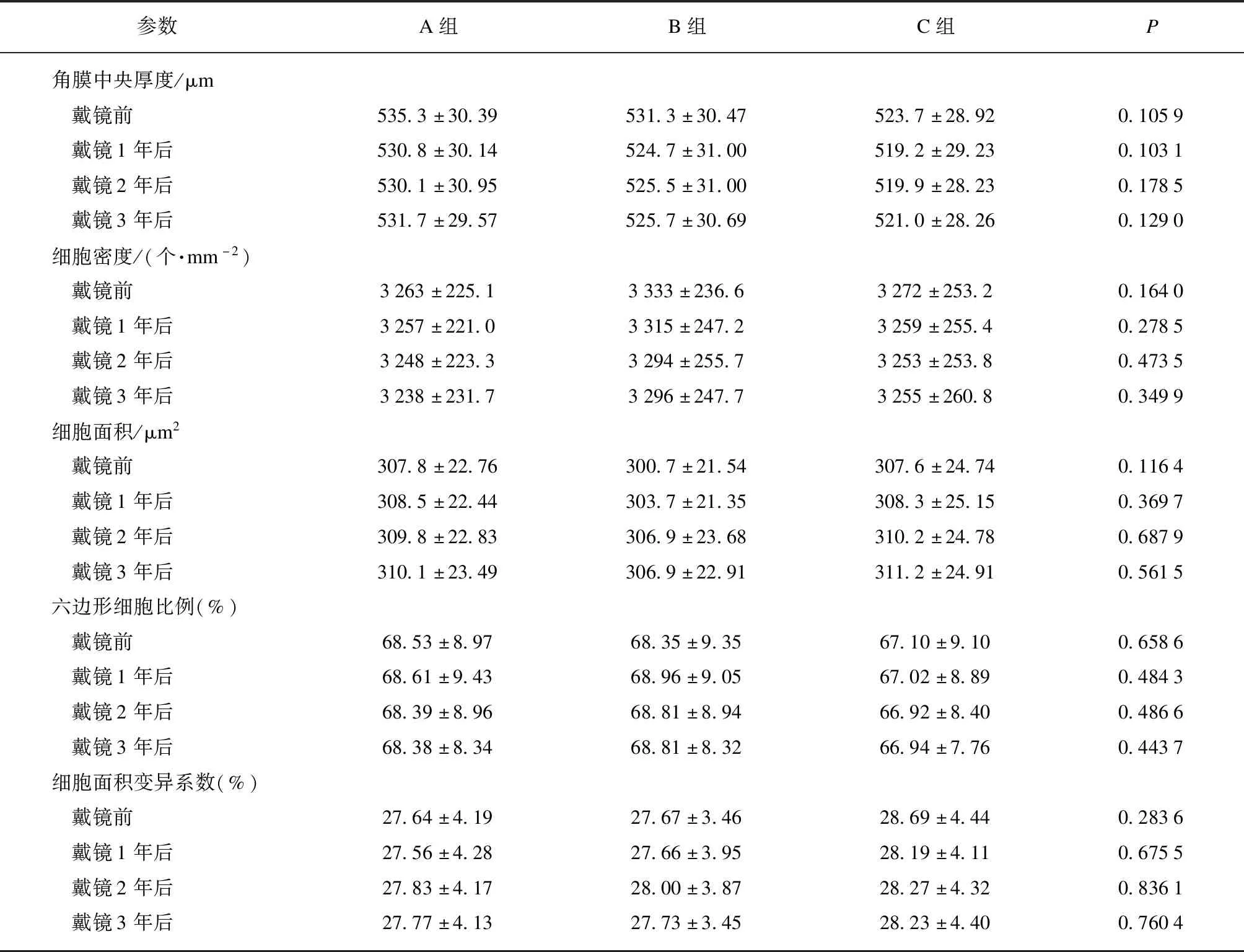
为进一步研究分析OK镜的配戴效果,按初次就诊准备配镜时散瞳验光后的SER分成3组:A组(77只眼,-2.00 D≤SER≤-0.50 D)、B组(72只眼,-3.50 D≤SER<-2.00 D)和C组(51只眼,-5.00 D≤SER<-3.50 D)。再将所有入选患者按照近视程度的不同分为两个亚组:戴镜3年间0.00 mm 入选标准:年龄8~16岁;散瞳验光后-6.00 D<球镜度数<0.00 D,-2.00 D<柱镜度数<0.00 D;角膜曲率平坦值(flat kerotometry,FK)为40.00~47.00 D;最佳矫正视力(best corrected visual acuity,BCVA)≥1.00;10 mmHg≤眼压(intraocular pressure,IOP)≤21 mmHg(1 mmHg=0.133 kPa);角膜中央厚度(central corneal thickness,CCT)≥0.40 mm;角膜中央e值≥0.30;持续有规律地完成3年随访。 排除标准:有眼部器质性病变(包括先天性白内障、圆锥角膜、角膜炎等);无法配合医嘱进行规范复查;有使用阿托品等其他干预近视发展的药物或治疗手段。 本研究遵循《赫尔辛基宣言》,所有入选患者及监护人均签署了知情同意书。 本研究采用的OK镜品牌为Lucid Korea(Ortho-KLK®-lens),材料为Bausch &Lomb-Polymer公司的Boston XO,DK值为100×10-11(cm2mLO2)/(s·mL·mmHg),其折射率、肖氏硬度等物理特性以及生理相容性等各项指标完全符合国家及行业的相关规定。镜片直径为10.60 mm,中心厚度0.20 mm,光学区直径6.20 mm,镜片内表面为反几何四区(基弧区、反转弧区、定位弧区、周边弧区)多弧(采用定位弧及反转弧)设计。 试戴镜片前,所有入选患者均采用5 m国际标准对数视力表进行裸眼视力(uncorrected visual acuity,UCVA)检查,用非接触式眼压计(CT-800,日本Topcon公司)测量IOP,用裂隙灯显微镜进行眼前节健康检查,用直接检眼镜排查眼底情况,用角膜内皮细胞计数仪(SP-2000P,日本Topcon公司)测量CCT、角膜内皮细胞密度及面积、角膜内皮六边形细胞比例及变异系数,用全自动电脑验光仪(TONOREF Ⅱ,日本NIDEK公司)进行客观验光,用综合验光仪(CV-5000,日本Topcon公司)进行主观验光及双眼视功能检查,用角膜地形图仪(Oculus,德国Wetzlar公司)获取角膜形态和角膜曲率,用光学生物测量仪(IOL Master 700,德国Carl Zeiss公司)测量AL:检测时聚焦环对准被检查者瞳孔中心后,自动记录AL,要求测量信噪比>2.00为有效,均测量3次取平均值。 所有上述检查均由操作熟练的专业技术人员完成。根据上述检查结果,按照视光学部OK镜的标准验配程序选择合适参数的试戴片,待泪液稳定后采用荧光素染色进行试戴评估,根据镜片中心定位、移动度、荧光素染色评估结果确定最佳镜片参数,戴镜验光后,个性化订制镜片。 所有入选患者均为夜间配戴OK镜且每晚配戴时长满足7.50 h~10.00 h,并遵循每满1年重新更换镜片的要求。取镜后经OK镜技师反复示教配戴,指导患者及家属掌握摘镜、戴镜及镜片护理方法,并制定随访计划即所有入选患者于戴镜后1 d、1周、1个月、3个月和之后每3个月定期进行复查。整理统计戴镜前和戴镜后1、2、3年这4次的UCVA、FK、AL、CCT、角膜内皮细胞密度及面积、角膜内皮六边形细胞比例及变异系数,用裂隙灯显微镜检查眼部和镜片情况以及时排除潜在安全隐患。 2.1.1 UCVA变化 3组UCVA戴镜前的差异具有统计学意义(P<0.01);配戴OK镜后,3组UCVA均有改善,3组各自戴镜1、2、3年后的UCVA较戴镜前的差异均有统计学意义(P<0.01);但戴镜后1、2、3年,3组间UCVA差异无统计学意义(P=0.85、0.40、0.25)。对3组戴镜3年后的UCVA变化值进行统计学分析,发现B组(0.63±0.22)、C组(0.72±0.18)的视力改善幅度均优于A组(0.39±0.17),A组和B组、A组和C组间的差异均具有统计学意义(P<0.01),但B组和C组间差异无统计学意义(P=0.06)。见表1、2。 2.1.2 FK变化 3组患者戴镜前FK为40.00~45.50 D,平均为(42.71±1.38)D,戴镜1、2、3年后各组FK均有不同程度的下降,较戴镜前差异均有统计学意义(P<0.01);但3组间在戴镜前、戴镜后1、2、3年时的FK差异无统计学意义(P=0.11、0.58、0.39、0.94)。对3组在戴镜3年间的FK下降幅度进行统计学分析,发现A组降幅与C组降幅有统计学差异(P<0.01)。见表1、2。 2.1.3 AL变化 入选患者戴镜前AL为22.86~26.97 mm,平均为(24.65±0.77) mm。3组戴镜后1、2、3年的AL较戴镜前的差异均有统计学意义(P<0.01)。但对3组在戴镜3年间的AL增长值进行统计学分析,发现差异无统计学意义(P=0.08)。进一步组间比较后,发现戴镜3年间B组[(0.37±0.11) mm]、C组[(0.39±0.15) mm]的AL增长值与A组[(0.42±0.13) mm]的差异具有统计学意义(P=0.01,0.03),但B组与C组间差异仍无统计学意义(P=0.28)。见表1、2。 表1 3组患者戴镜前后不同时间点视觉相关参数比较Tab.1 Comparison of visual parameters of three groups at different time points before and after wearing orthokeratology lens 2.1.4 近视发展速度与SER、年龄的关系 进一步研究SER与AL增长值之间的关系,结果发现,A、B、C组的近视缓慢增长组占比分别为40.26%(31只眼)、48.61%(35只眼)和54.90%(28只眼);中速增长组占比依次是59.74%(46只眼)、51.39%(37只眼)和45.10%(23只眼)。比较低年龄段和高年龄段的AL增长值显示,高年龄段的近视缓慢增长组占比为61.76%(42只眼)高于低年龄段39.39%(52只眼);中速增长组则相反:低年龄段60.61%(80只眼)高于高年龄段38.24%(26只眼)。见图1、2。 表2 3组患者戴镜3年后裸眼视力、角膜曲率平坦值、眼轴长度变化情况Tab.2 Changes in UCVA,FK,and AL of three groups after wearing orthokeratology lens for 3 years 图1 不同近视发展速度者(缓慢、中速)占不同近视度数比值Fig.1 The rate of myopia development speed(slow,moderate) in three groups 2.2.1 角膜安全性 因为OK镜是眼角膜直接接触的产品,存在损伤角膜的风险,所以为了评估其安全性,检测了所有患者戴镜前、戴镜后不同时间点的CCT、角膜内皮细胞密度及面积、角膜内皮六边形细胞比例及变异系数。入选患者戴镜3年间CCT下降(8.46±5.38) μm,角膜内皮细胞密度每年损失约0.36%。进一步统计学分析,发现不仅3组在戴镜前、戴镜后相同时间点的各角膜相关参数的差异无统计学意义(P>0.05);A、B、C各组在戴镜后不同时间点的各角膜相关参数与戴镜前相比,差异也无统计学意义(P>0.05),见表3。 图2 不同近视发展速度者(缓慢、中速)占不同年龄段比值Fig.2 The rate of myopia development speed(slow,moderate) in different age groups 表3 3组患者戴镜前后不同时间点角膜相关参数比较Tab.3 Comparison of corneal parameters of three groups before and after wearing orthokeratology lens 2.2.2 角膜并发症 入选患者在戴镜3年的复查中,有60只眼(30.00%)发生轻度的并发症。其中有20只眼(10.00%)出现轻度(0级或1级)角膜点状着染,A组5只眼(6.49%)、B组10只眼(13.89%)、C组5只眼(9.80%),各组感染情况基本均在患者戴镜初始时发生。一般停戴OK镜1周并使用促进角膜上皮生长的滴眼液后好转,之后再继续戴镜。剩余40只眼(20.00%)为轻度结膜炎,予以抗组胺滴眼液、抗细菌滴眼液、人工泪液滴眼,症状消失后可继续戴镜。 当眼在调节放松的状态下,平行光线进入眼内,其聚焦在视网膜之前,这就导致视网膜上不能形成清晰像,产生近视。关于它的产生原因有很多,如遗传因素、环境因素、不良用眼习惯等[10-12],但其发病机制目前尚未明确。目前的主流学说是周边远视离焦会导致AL增长、近视度数加深[13-14]。根据卫健委发表的最新调查数据显示:当前全国青少年近视率已经在50%以上,其中高中生的近视率高达80%[15]。为此,寻找合适的方法延缓近视发展才是关键。国际认定的3种最有效的近视防控方案中,OK镜的临床使用率最高。它是一种通过特殊的4弧或5弧设计使近视患者的角膜形态得以重塑从而降低近视屈光度的可逆性、非手术治疗近视的方法[16-17]。在国内外研究证实了配戴OK镜可出现周边近视性离焦以防控近视的基础上[18-19],本研究综合性地评估配戴OK镜3年的青少年近视患者的有效和安全性。 本研究通过对200只眼3年的随访观察发现,入选患者在持续配戴OK镜期间,只要保证规范配戴,次日上午能获得良好的UCVA,尤其C组即中高度近视组的患者在经过OK镜的矫治后UCVA的提升最为显著,这与本课题组之前的研究结果一致[20]。已有文献指出,更大的基线近视度数意味着更多的屈光降度,能减小更多的周边视网膜远视性离焦[21]。所以,相较于A、B组,C组的SER基线近视度数更大,提升空间就更高。此外,在3年随访中观察到入选患者的FK均有不同程度的下降,以C组降幅最为明显,这再一次证明OK镜是通过镜片物理性压迫角膜表面改变了角膜形态引起了角膜曲率变化后进行近视防控的[22]。 本研究发现所有入选患者每年AL增长值≤0.19 mm,这与Lee等[23]的研究结果一致:配戴OK镜2~3年后AL增长速度为每年0.13~0.23 mm。温州医科大学研究团队发现近视患者配戴单光眼镜后每年AL增长0.35 mm,类比后认为本研究所入选患者与常规配戴单光眼镜的近视患者相比,AL增长速度放慢了约54.28%[24]。另外,本研究观察到戴镜3年间A组的AL增长值比B、C两组的都要大,而且A组的近视中速发展占比也最高。Fan等[25]发现,近视屈光度数越高,AL增长越快。但配戴OK镜后,与其他两组相比,C组的近视中速增长占比最低只有45.10%,表明中高度近视的患者在OK镜的治疗中获益更大,配戴OK镜后他们的AL增长速度降低了。本研究的这一发现在Hiraoka等[26]对配戴OK镜5年的青少年进行观察的研究中得到了佐证:戴镜患者基础近视屈光度越高,AL增长越慢。进一步观察OK镜疗效与年龄关系时发现8~11岁的近视中速增长占比明显高于另一年龄段,这与Charm等[27]的研究发现一致,随着年龄增加,青少年近视度数进展速度本身会变慢。近视发病早的低年龄组患者是近视快速发展造成不良并发症的主要受害者,根据本研究中配戴OK镜对低年龄组的控制效果,提倡尽早积极配戴OK镜可使其近视防控效果更显著。 由于OK镜的主体配戴人群是青少年儿童,除了与眼表组织接触,镜片对角膜实现“压平”的重塑作用外,同时又是夜戴模式,因此安全隐患尤其值得关注[28]。研究报道,OK镜的安全性主要体现在配戴过程中对角膜各参数和视觉质量的影响[29]。在研究中,3组患者的CCT、角膜内皮细胞密度及面积、角膜内皮六边形细胞比例及变异系数在戴镜后不同时间点与戴镜前相比均无明显变化。以往研究表明,配戴OK镜后CCT变薄5~14 μm[30],本研究中戴镜3年后CCT下降约5 μm,该变化不会影响角膜正常的生理代谢功能;另外,本研究中每年损失的细胞数与Murphy等[31]的研究结果“角膜内皮层每年损失0.56%的细胞”相符,角膜各参数的变化均在正常值内,没有引起严重危害。除此以外,3组在戴镜期间仅出现轻度角膜点状着染、轻度结膜炎且比例均低于相关报道[32-33]。说明青少年近视患者及家长只要严格按照OK镜的配戴要求,注意眼部卫生定期随访,不会出现严重不良损害。 综上,本研究可证明在专业医护人员指导下使用OK镜对青少年近视的防控作用是积极有效且安全的,尤其对于初次验配时散瞳验光后-5.00 D≤SER<-2.00 D的患者的近视发展控制效果更好,而且符合配戴条件后越早开始配戴OK镜其控制效果越好。后续研究应继续收纳更多患者进行更长时间随访;对入选患者的泪膜改变等视觉质量参数、周边角膜厚度等进行更深层次的统计研究。1.3 纳入排除标准
1.4 操作方法
1.5 统计学处理

2 结 果
2.1 戴镜前后视觉相关参数变化
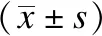
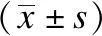
2.2 戴镜前后角膜相关参数变化

3 讨 论
