不同胰岛素给药方式治疗糖尿病的疗效观察
2022-06-07吴晓光
吴晓光
糖尿病属于目前较为常见的内分泌代谢性疾病,糖尿病的发生率正逐年上升,主要发病人群为中老年群体[1,2]。患者在患病后会由于机体内部血糖水平异常上升而出现代谢紊乱,从而影响患者脏器与组织健康,甚至会出现糖尿病足等其他并发症,严重影响患者生命安全。目前对于糖尿病患者的治疗需要从饮食及用药方面进行合理控制,胰岛素治疗属于糖尿病治疗的有效方式,能够通过胰岛素给药来缓解患者血糖升高的情况,而不同要素给药方式对于患者治疗效果也存在一定的区别[3,4]。因此本文主要针对不同胰岛素给药方式对于糖尿病的治疗效果展开了分析,现报告如下。
1 资料与方法
1.1 一般资料 选择本院2020 年8 月~2021 年5 月收治的80 例糖尿病患者,按照随机数字表法分为对照组与观察组,每组40 例。对照组男24 例,女16 例;年龄43~86 岁,平均年龄(64.57±7.23)岁;病程1~10 年,平均病程(5.52±1.53)年。观察组男23 例,女17 例;年龄42~87 岁,平均年龄(64.56±7.51)岁;病程1~11 年,平均病程(6.07±1.78)年。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。纳入标准:选择经临床诊断确诊为糖尿病、对本次研究知情、个人资料完善的患者。排除标准:具有脏器功能障碍、恶性肿瘤及精神障碍的患者。
1.2 方法
1.2.1 对照组 接受胰岛素分次皮下注射:患者在入院后需要及时核查患者病情,对其进行补液,保持患者体内酸碱及电解质平衡。随后对患者展开胰岛素分次皮下注射,用量为0.5 U/kg,3 次/d。患者在三餐前的注射比例为4︰2︰4,需在用餐前30 min 注射。
1.2.2 观察组 接受胰岛素泵连续皮下注射:使用福尼亚胰岛素泵,借助导管连接针头与胰岛素泵,将针头埋在皮下,保持24 h。进行基础胰岛素注射,总剂量为0.5 U/kg,借助仪器能够提升胰岛素注射准确度,在用餐前可以增加剂量,追加比例为2︰4︰4。通过分析患者血糖检测结果来合理调节剂量。
1.3 观察指标及判定标准 比较两组血糖控制效果,给药前后空腹血糖、餐后2 h 血糖、糖化血红蛋白,胰岛素用量、低血糖发生率。患者治疗后血糖控制效果显著,患者血糖在治疗后30 d 均处于正常范围,无不良反应表示治疗效果为优;患者治疗后血糖水平存在降低趋势,治疗后15 d 血糖处于正常范围,无不良反应表示治疗效果为良;患者治疗后血糖无明显变化表示治疗效果为差。优良率=(优+良)/总例数×100%。
1.4 统计学方法 采用SPSS25.0 统计学软件处理数据。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组血糖控制效果比较 观察组血糖控制优良率95.00%高于对照组的77.50%,差异有统计学意义(P<0.05)。见表1。

表1 两组血糖控制效果比较[n(%)]
2.2 两组给药前后空腹血糖、餐后2 h 血糖、糖化血红蛋白比较 给药前,两组空腹血糖、餐后2 h 血糖、糖化血红蛋白比较差异无统计学意义(P>0.05);给药后,观察组空腹血糖、餐后2 h 血糖、糖化血红蛋白均低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组给药前后空腹血糖、餐后2 h 血糖、糖化血红蛋白比较()
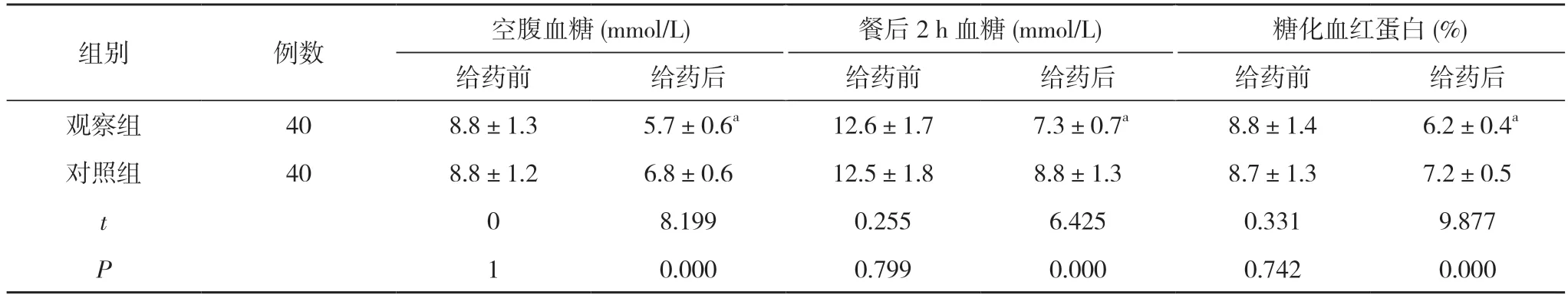
表2 两组给药前后空腹血糖、餐后2 h 血糖、糖化血红蛋白比较()
注:与对照组给药后比较,aP<0.05
2.3 两组胰岛素用量、低血糖发生率比较 观察组胰岛素用量、低血糖发生率均低于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组胰岛素用量、低血糖发生率比较[,n(%)]

表3 两组胰岛素用量、低血糖发生率比较[,n(%)]
注:与对照组比较,aP<0.05
3 讨论
作为发生率较高的自身免疫性疾病,糖尿病大多是由于自身免疫系统受到影响,出现胰腺β 细胞受损,进而出现功能性障碍,导致胰岛素分泌较少血糖不断升高[5,6]。患者如果持续保持高血糖状态会对身体内部多个脏器功能及组织产生严重影响,还会产生严重并发症,威胁患者生命安全,因此,目前使用正确的药物治疗能够控制患者血糖水平。患者不但要通过日常饮食控制还要通过药物控制,随着病程时间的不断延长患者在进行血糖控制的过程中也存在着较大差异[7,8]。胰岛素能够对糖尿病患者进行有效治疗,作为降血糖的主要方式,胰岛素可以加速糖原蛋白质和脂肪的合成。人体内部胰岛素主要是由胰岛β 细胞在内源性和外源性物质的作用下产生,借助外源性胰岛素能够有效治疗患者糖尿病。胰岛素皮下注射治疗效果显著高于药物治疗,但不同给药方式对于患者的治疗效果各不相同。
作为一种慢性疾病糖尿病较为常见,发病后会对患者正常生活产生影响,因此目前需对其采取正确的治疗方式,从而干预血糖升高。对于糖尿病患者采取降糖药物治疗虽然能够获得一定效果但却不够明显[9,10]。因此这时通过胰岛素注射治疗可以有效提升患者体内胰岛素水平,控制血糖。糖尿病的发病机制较为复杂,会由于遗传、自身免疫功能紊乱、其他微生物感染等导致。对于糖尿病患者来说进行血糖水平的控制能够有效提升预后效果,当下采取胰岛素皮下注射方式能够提升糖尿病患者的治疗效果[11,12]。作为蛋白质激素,胰岛素能够参与机体糖代谢调节,也发挥着非常重要的控糖作用。胰岛素皮下注射给药能够作用于脂肪、肝脏和肌肉,保持蛋白质脂肪和糖分的平衡,借助胰岛素治疗能够降低血糖值。但是目前对胰岛素注射给药方式存在一定的差异,两种注射方式临床治疗中效果不一。分次皮下注射胰岛素属于临床中使用范围较广的方式,这种方式对于血糖控制较好,但患者在注射后会存在低血糖的情况,影响患者预后。而采取胰岛素泵连续皮下注射方式不但显著减少了患者胰岛素注射量,同时也降低了低血糖等并发症的发生率。胰岛素泵连续皮下注射能够通过持续注射调节患者自身分泌从而替代受损胰岛素,提升血糖控制效果。胰岛素泵连续皮下注射还能够监测患者血糖数值,并通过患者血糖变化来调节注射量,使治疗更为准确有效。
本次研究结果显示,观察组血糖控制优良率95.00%高于对照组的77.50%,差异有统计学意义(P<0.05)。给药后,观察组空腹血糖(5.7±0.6)mmol/L、餐后2 h血糖(7.3±0.7)mmol/L、糖化血红蛋白(6.2±0.4)%,均低于对照组的(6.8±0.6)mmol/L、(8.8±1.3)mmol/L、(7.2±0.5)%,差异有统计学意义(P<0.05)。观察组胰岛素用量(0.4±0.3)U/kg、低血糖发生率3.13%,均低于对照组的(0.8±0.5)U/kg、14.06%,差异有统计学意义(P<0.05)。
综上所述,使用胰岛素泵连续皮下注射能够有效提升治疗优良率、改善患者各项血糖指标,降低胰岛素用量及低血糖发生率,提升治疗安全性。
