眩晕宁片治疗慢性主观性头晕临床疗效对比研究
2022-06-06秦季平
秦季平

【关键词】眩晕宁片;慢性主观性头晕;前庭康复;认知行为疗法
【中图分类号】R441.2 【文献标识码】A 【文章编号】2026-5328(2022)03--02
头晕/眩晕是常见临床症状,是患者到综合性医院门诊就诊的主要原因之一。 由于其涉及众多学科,病理机制较复杂,其分类也呈现多样化,但临床诊治过程中发现近半数头晕/ 眩晕患者患有精神(心理) 疾病,其中以焦虑/ 恐惧症、情感障碍等常见。随着针对头晕的生物基础研究和临床研究的不断深入,STABB等[1]提出慢性主观性头晕(chronic subjective dizziness,CSD) 的诊断新概念。目前对于CSD尚无规范化治疗,既往临床以传统抗眩晕药物治疗为主,而根据CSD具有身心交互性模式特点,一些精神科药物治疗、行为康复治疗和心理治疗等疗法成功应用于临床,其中选择性5-羟色胺再摄取抑制药、前庭康复训练及认知行为疗法受到国外学者关注[2]。2019年1月—2021年6月,笔者采取多学科联合方式,通过对比眩晕宁片、前庭康复训练和认知行为疗法对CSD患者躯体、功能、心理影响,探讨三种不同干预措施在临床治疗中的疗效差异,以期为临床应用提供依据。
1 资料与方法
1.1 临床资料
选择本院神经科、耳科、心理科门诊和住院治疗的CSD患者90例。 入组标准:(1)符合 STAAB等提出的CSD诊断标准[3]:①持续性非旋转性头晕或主观性平稳失调(≥3个月),②对自身或环境中物体运动的慢性高敏感性(≥3个月),③复杂的视觉刺激加重头晕,④无活动性躯体疾病或使用可致眩晕的药物,⑤有关平衡功能的脑影像学及前庭检查无异常;(2)18 ~60岁,性别不限;(3)试验前2周内未使用过精神类药物;(4)血压均在正常范围,血常规、电测听等检查均无明显异常。排除标准:①脑器质性疾病、严重躯体疾病,以及其他重性精神疾病;②既往有类似药物过敏史者;③有药物、酒精依赖或滥用史;④妊娠或哺乳期妇女。 将入选 CSD患者按随机数字表法分成三组,药物治疗组32例,男13例,女19例,年龄(43.37±12.16)岁,病程(2.41±0.89) 年;前庭康复组27例,男11例,女16例,年龄(42.96±12.62)岁,病程(2.36±0.98) 年;心理干预组31例,男14例,女17例,年龄(42.65±13.11)岁,平均病程(2.38±0.93)年。三组性别、年龄、病程等指标差异无统计学意义(P>0.05),具有可比性。受試者签署知情同意书,并经医院伦理委员会同意。
1.2 治疗方法
药物治疗组给予眩晕宁片(桂林三金药业股份有限公司,批准文号:国药准字Z45020605),3片/次,3次/天。前庭康复组在康复科接受前庭功能康复训练,内容包括:①Cawthorne-Cooksey训练;②提高凝视稳定的训练;③提高姿势稳定训练。共进行6周,每日1次,每次20min。心理干预组由具有5年以上CBT治疗经验的心理科医师制定统一的认知行为治疗方案并实施,具体方法包括:①心理支持、建立关系、签订契约;②健康宣教、认知评估;③ 症状的心理意义和认知作用;④认知重建;⑤行为训练。CBT 每周进行1次,每次1 ~ 2 h,疗程6周。以上治疗方案观察时间均为6周。治疗期间禁止联用苯二氮类药物及其他精神类药物、其他抗眩晕药物。
1.3 疗效及安全性评估
采用眩晕残障程度评定量表(DHI)[4]评估CSD患者眩晕主观症状的严重程度;汉密尔顿焦虑量表(HAMA)及汉密尔顿抑郁量表(HAMD)评估CSD患者伴发焦虑、抑郁症状;分别于治疗前、治疗后6周进行评定。入组患者在治疗前和治疗后第2、6周末进行血常规、尿常规、肝肾功能、心电图等常规检测。
DHI量表评估方法:量表由25个问题组成,分别以总指数及情感(E)、功能(F)和躯体(P) 4个指标进行评定,每项问题均有3个答案,分别为“是、有时、无” ,计分为“4,2,0”,0分代表眩晕疾病对患者无影响,总分为100分,得分越高,说明眩晕对患者影响程度越重;DHI量表分级标准:0 ~ 30分提示轻微障碍,~ 60分提示中等障碍,~ 100分提示严重障碍[4]。
1.4 统计学方法
用 SPSS 16.0版统计软件作统计分析,计量资料用均数±标准差(x±s)表示,运用描述性统计分析,3组间比较采用方差分析,两两比较采用LSD 检验,组内治疗前后比较采用配对资料t检验。以P<0.05 表示差异有统计学意义。未完成6周治疗的脱落病例资料不纳入统计分析。
2 结 果
2.1 三组脱落病例比较
药物治疗组1例患者因自行停药,未按设计方案治疗退出研究,计为脱落;前庭康复组 1例患者因放弃前庭康复治疗自愿退出,计为脱落;心理干预组1例患者因放弃认知行为治疗自愿退出,2例治疗期间自行服用抗眩晕药物而退出研究,计为脱落。三组脱落率差异无统计学意义( P>0.05)。共85 例患者完成6周治疗,总脱落率 5.6%。
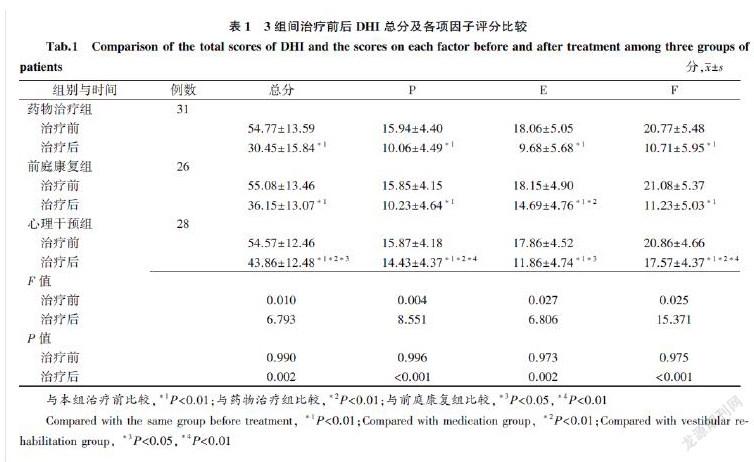
2.2 三组 DHI 及其各项因子评分比较
三组治疗前DHI及其因子分差异无统计学意义,治疗后DHI及各因子分值较治疗前均明显下降(P<0.01),3组间DHI各项评分存在明显差异(P<0.01)。药物治疗组与前庭康复组治疗后DHI总分、躯体因子和功能因子评分差异无统计学意义,前庭康复组情感因子评分低于药物治疗组;治疗后药物治疗组与心理干预组情感因子分差异无统计学意义,心理干预组 DHI 总分、躯体因子分、功能因子分均高于药物治疗组,且差异有统计学意义(P<0.01),亦高于前庭康复组(P<0.05 或 P<0.01)见表1。
2.3 3 组 HAMD 与 HAMA 评分比较
三组治疗前HAMA及HAMD评分差异无统计学意义(P> 0.05)。治疗后3组HAMD和HAMA分值,均较治疗前明显下降(P<0.01)。治疗后前庭康复组HAMA及HAMD评分明显高于药物治疗组(P<0.01),心理干预组明显低于前庭康复组,差异有统计学意义(P<0.05),见表2。
3 讨论
CSD是一种常见的具有身心交互作用的临床综合征,其中主要为焦虑和抑郁[5]。可分为心因性CSD、神经耳源性CSD和交互性CSD,其中原发性心因性CSD占34.2%,其余则存在或既往有过器质性疾病[2],头晕/眩晕等症状由器质性疾病诱发,但随着疾病好转,头晕和不稳感仍持续存在而逐渐发展成CSD。本研究显示,治疗后6周末,三组HAMA、HAMD、总评分及各因子分较治疗前均显著下降,提示眩晕宁片、前庭康复训练、认知行为疗法3种干预方式均能改善CSD患者头晕等相关躯体症状,还能有效改善抑郁、焦虑等情绪症状,患者功能得到有效恢复。
眩晕宁片主要包括白术,泽泻,可泻浊益肾,促进健脾化湿效果的充分发挥,实现降浊效果,中寓升清,力专而效宏,可将痰浊水饮情况进行去除,实现治标新效果,同时可健脾益肾。现代临床研究成果显示眩晕宁片具有利水效果,同时可实现血管扩张,促进降脂,降压作用的充分发挥[6]。本研究显示,药物治疗组治疗后DHI总评分、躯体因子分及功能因子分明显低于心理干预组,但与前庭康复组差异无统计学意义;而药物治疗组治疗后情感因子分、HAMA及HAMD 评分明显低于前庭康复组,但与心理干预组差异无统计学意义,提示眩晕宁片在全面改善 CSD 患者躯体、情感、功能等方面,较前庭康复训练及认知行为疗法更有优势。前庭康复训练能促进前庭代偿机制继续发展,逐渐形成较完全的代偿,达到改善 CSD 患者躯体症状、促进其功能恢复的目的。本研究显示,前庭康复训练对CSD患者的躯体症状改善、功能恢复及总体疗效方状及功能状态与眩晕宁片相当。本研究还显示,认知行为疗法在改善焦虑、抑郁等情绪症状方面优于前庭康复训练,而与眩晕宁片差异无统计学意义;另外,心理干预组治疗后DHI总评分、軀体因子分及功能因子分明显高于药物治疗组与前庭康复组,提示眩晕宁片、前庭康复训练对 CSD 患者的躯体症状改善、功能恢复及总体疗效方面均优于认知行为疗法。其原因可能为认知行为疗法对于焦虑、恐惧等情绪反应不明显的CSD患者,以及患者对CBT接受、理解程度不一等限制,使得单一CBT可能难以更好地改善患者躯体症状及功能状态。
由于本研究样本量较小,观察时间较短,有待大样本、更长时的研究,进一步验证三者的长期疗效。
参考文献:
[1] STABB J P.Chronic dizziness:The interface between psychiatry and neuro-otology[J].Curr Opin Neurol,2006,19(1):41-48.
[2] STABB J P, RUCKENSTEIN M J. Chronic dizziness and anxiety:effect of course of illness on treatment outcome[J].Arch Otolaryngol Head Neck Surg,2005,131(8):675-679.
[3] 鞠奕,赵性泉.慢性主观性头晕[J].中国卒中杂志,2013,8(5):388-392.
[4] 修世国,邢东升,胡玮等.眩晕障碍量表在BPPV 患者生活质量评估中的应用[J]. 听力学及言语疾病杂志,2014,22(1):48-50.
[5] ODMAN M,MAIRE R.Chronic subjective dizziness[J].Acta Otolaryngol,2008,128(10):1085-1088.
[6]张凤. 三金眩晕宁片治疗良性阵发性位置性眩晕复位后残余症状480例疗效观察[J].中国社区医师,2021, 37(36):91-92.
