多学科会诊在胎儿超声筛查异常中的诊断价值分析
2022-06-01潘琴
潘琴
(钟祥市人民医院,湖北 荆门 448000)
随着社会环境的变化,女性婚育年龄相对延后,胎儿出生缺陷的发生率呈上升趋势[1-2]。出生缺陷胎儿具有较为明显的临床表现,存活率较低,即使经系统治疗后生存的围产儿,也存在终生残疾的风险,增加社会、医疗及新生儿家庭压力,同时降低了我国居民的平均人口素质[3-4]。目前产期超声检查是诊断胎儿有无异常的重要检查方法,但诊断及预后效果尚不理想,增加孕妇的心理压力。因此,须在产前超声筛查异常后进行多学科会诊,以提升诊治效果,为孕妇提供更为科学合理的医疗方案[5-6]。基于此,本研究选取2017 年3 月至2021 年3月于本院进行超声筛查结果异常并参加产前多学科会诊的30 例孕妇和同期未进行产前多学科会诊的30例孕妇作为研究对象,旨在探讨多学科会诊在胎儿超声筛查异常中的诊断价值,现报道如下。
1 资料与方法
1.1 临床资料 选取2017 年3 月至2021 年3 月于本院行超声筛查结果异常并参加产前多学科会诊的30例孕妇作为A组,另选取同期未进行产前多学科会诊的30 例孕妇作为B 组。A 组孕妇年龄23~31 岁,平均年龄(28.15±2.61)岁;孕龄26~32 周,平均孕龄(27.80±4.56)周。B 组孕妇年龄24~31 岁,平均年龄(28.21±2.62)岁;孕龄25~31周,平均孕龄(27.79±4.45)周。两组临床资料比较差异无统计学意义,具有可比性。本研究经本院伦理委员会审核批准。
1.2 纳入与排除标准 纳入标准:孕妇及家属均对本研究知情同意并签署知情同意书;存在胎儿超声筛查异常情况。排除标准 存在精神异常或无法沟通的孕妇;罹患其他器质性疾病;存在用药因素;死胎所致的引产;多胎妊娠。
1.3 方法 分析于本院行超声检查疑似胎儿畸形并经产前多学科会诊的A组孕妇的临床资料,包括检查信息、母体因素,统计会诊确诊的畸形胎儿,分析诊疗建议的科学性及行超声检查B 组的临床资料。
1.4 观察指标 多学科会诊结果:统计不同胎儿异常类型比例及不同分类中致死性、非致死性畸形胎儿比例。致死性畸形胎儿指胎儿出生后无法存活,或经系统治疗后仍存在极高死亡率的胎儿;非致死性畸形胎儿指经系统治疗后存活率较高的胎儿,如存在马蹄内翻足等异常的胎儿。比较两组致死性胎儿畸形引产率及非致死性胎儿畸形引产率。比较两组非致死性胎儿各系统畸形引产率。记录A组妊娠结局。
1.5 统计学方法 采用SPSS 20.0统计学软件进行数据分析,计数资料以[n(%)]表示,组间比较采用χ2检验,计量资料以“±s”表示,组间比较采用t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 A组多学科会诊结果 神经系统畸形、先天性心脏畸形、泌尿生殖系统畸形的胎儿占比最多,分别为33.3%、26.7%、16.7%;非致死性胎儿畸形共25 例,占比83.3%,致死性胎儿畸形共5 例,占比16.7%,见表1。

表1 A组多学科会诊结果(n=30)Table 1 Multidisciplinary consultation results of group A(n=30)
2.2 B组超声筛查结果 致死性胎儿畸形8例,占比26.7%;非致死性胎儿畸形22例,占比73.3%,见表2。
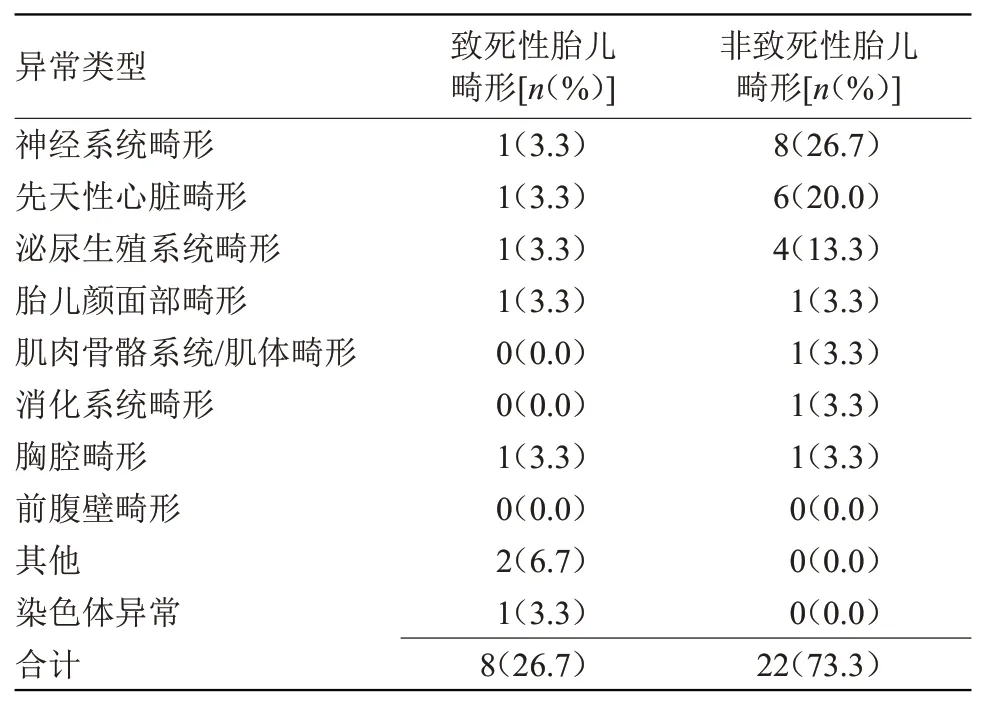
表2 B组超声筛查结果(n=30)Table 2 Ultrasound screening results of group B(n=30)
2.3 两组致死性胎儿畸形引产率比较 A 组致死性胎儿畸形引产率为80.0%,略低于B 组的87.5%;致死性胎儿畸形继续妊娠率为20.0%,略高于B 组的12.5%,组间比较差异均无统计学意义,见表3。

表3 两组致死性胎儿畸形引产率比较[n(%)]Table 3 Comparison of induced labor rate of fatal fetal malformation between the two groups[n(%)]
2.4 两组非致死性胎儿畸形引产率比较 A组非致死性胎儿畸形引产率为20.0%,低于B组的50.0%,差异有统计学意义(P<0.05);A组非致死性胎儿畸形继续妊娠率为80.0%,高于B 组的50.0%,差异有统计学意义(P<0.05),见表4。

表4 两组非致死性胎儿畸形引产率比较[n(%)]Table 4 Comparison of induced labor rate of non-fatal fetal malformation between the two groups[n(%)]
2.5 两组非致死性胎儿各系统畸形引产率比较A 组先天性心脏胎儿畸形引产率为14.3%,低于B组的83.3%,差异有统计学意义(P<0.05);两组其他非致死性胎儿畸形引产率比较差异无统计学意义,见表5。

表5 两组非致死性胎儿各系统畸形引产率比较[%(n/N)]Table 5 Comparison of induced labor rate of non fatal fetal malformations in each system between the two groups[%(n/N)]
2.6 A 组妊娠结局 产前多学科会诊诊断的胎儿畸形类别与A组引产明确的胎儿畸形类别相一致,选择继续妊娠的20例孕妇成功分娩,经系统治疗后有95.0%(19/20)的围产儿情况好转。
3 讨论
超声筛查结果异常指检查出胎儿存在生理性缺陷等情况,近年来,我国胎儿畸形发生率高达6.0%,中国人口素质受到一定影响,必须采用科学合理的方法提前明确诊断,予以出生缺陷胎儿针对性诊疗建议,以提升预后[7-9]。由于胎儿畸形涉及诸多学科,涉及的伦理学因素极为复杂,因此,多学科会诊是提高胎儿畸形诊断准确性的方法之一[10-11]。多学科会诊模式以患者为中心,通过团队讨论、查阅资料及结合临床实践经验为特定患者提供相应的医学治疗意见,提升治疗方案的科学性、针对性,从而达到更好的治疗效果[12]。
本研究中孕妇年龄较高,符合临床中容易发生胎儿畸形的一般情况,且超声筛查时间为孕20周之后,此阶段胎儿的机体结构影像清晰,故本研究结果存在较高的可信性。产前多学科会诊可帮助产妇规范围产期管理,传统模式下胎儿结构畸形的产科咨询多由产科医师单方面完成,围产期处理尚不够全面,畸形诊断准确率较低,而多学科会诊可充分集合各学科专家的特长,提升畸形胎儿的检出率,同时增加胎儿畸形类型的诊断精确度。本研究多学科会诊结果表明,神经系统畸形、先天性心脏畸形、泌尿生殖系统畸形胎儿占比最高,其中致死性胎儿畸形5 例,非致死性胎儿畸形25 例。A 组致死性胎儿畸形引产率为80.0%,低于B 组的87.5%,但差异无统计学意义。提示参与多学科会诊和单纯超声检查的孕妇对致死性胎儿畸形的认知相对一致,孕妇及其家属大部分会选择终止妊娠。另外,本研究结果表明,A组非致死性胎儿畸形引产率低于B组(P<0.05);A组非致死性胎儿畸形继续妊娠率高于B组(P<0.05);A组非致死性先天性心脏畸形胎儿引产率低于B 组(P<0.05)。其原因较为复杂,医疗因素是孕妇及其家属作出决定的关键因素。通常超声检查发现胎儿异常后,孕妇会辗转于不同医院,综合考量相关专家建议后决定是否继续妊娠,而不同专家给出的建议可能不同,孕妇对胎儿异常的认知程度不足,极易选择引产。多学科会诊可为孕妇提供更为详细、科学的医学建议,孕妇可科学的作出决定,经综合判断后选择引产的可能性较低。本研究结果还显示,多学科会诊诊断的胎儿畸形类别与A 组引产明确的胎儿畸形类别相一致,经系统治疗后有95.0%(19/20)成功分娩的围产儿情况好转,提示多学科会诊结果存在较高的诊治价值。
综上所述,多学科会诊可提升超声检查异常胎儿的准确性,并为孕妇提供科学的诊治方案,应用价值较高。
