肛管直肠损伤的诊断和治疗探讨
2022-05-30刘晓巍
刘晓巍

摘要:目的 探讨肛管直肠损伤的诊断方法及治疗措施。方法 选取2016年1月~2021年1月我院肛管直肠损伤患者50例,全部接受肛门指诊和相关辅助检查,确诊后给予针对性的手术治疗,分析治疗效果。结果 47例患者接受肛门指诊,其中41例呈阳性,有肠道缺损与指套带血现象;6例患者接受直肠镜检查,全部呈阳性。28例接受B超检查,6例患者盆腔腹膜后方有血肿现象,16例伴有腹腔积液。20例接受腹部X线片诊断,其中8例伴有气腹征。手术治疗后,有1例因术中失血过多休克死亡,剩余49例患者则全部康复出院,16例(32.00%)患者出现了并发症。患者治疗后的VAS评分、白细胞计数、中性粒细胞水平均明显降低(P<0.05)。结论 及早确诊肛管直肠损伤对患者的治疗有促进作用,降低感染风险,提高患者治疗成功率。
关键词:肛管直肠损伤;诊断;治疗;治愈率;并发症
肛管直肠生长于消化道末段,和盆腔骶前凹处相邻,此部位特殊,出现损伤的概率也较低,在所有的腹部外伤患者中仅占有1%左右的发生率。一旦出现损伤现象,易引发一系列的感染现象,对患者的健康造成严重的负面影响。因此,必须重视对肛管直肠损伤的诊断和治疗,在确诊后及时进行对症干预,降低疾病危害。本研究将对我院的50例肛管直肠损伤患者进行深入研究,分析其诊断和治疗效果。现总结如下。
1资料与方法
1.1 一般资料
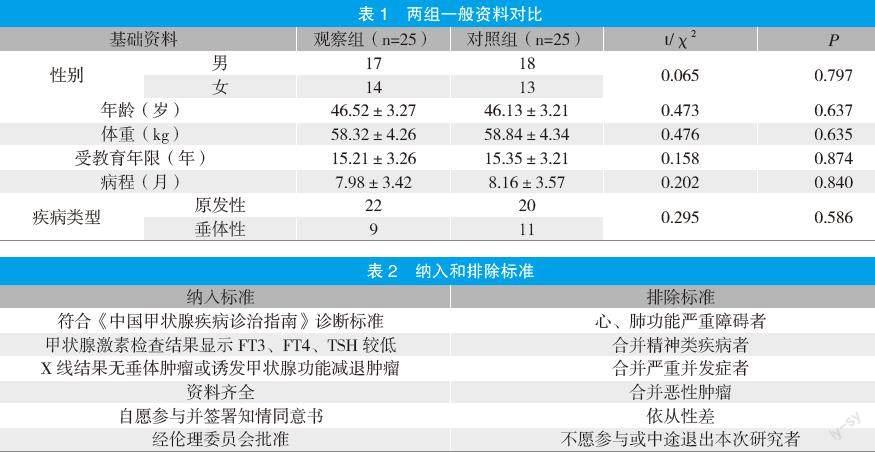
选取2016年1月~2021年1月我院肛管直肠损伤患者50例,其中男性29例,女性21例;年龄20~80岁,平均(35.65±4.20)岁。其他资料见表1。
纳入标准:(1)患者了解本研究,并签字同意;(2)符合相关诊断开展的指征;(3)患者精神可,言语正常,能有效对话。
排除标准:(1)伴癌变征兆的患者;(2)凝血障碍的患者;(3)在特殊阶段的患者(如妊娠和哺乳期);(4)精神障碍,意识混乱,无法有效对话的患者。
1.2 方法
1.2.1 诊断方法
结合患者的病情进行对应的肛门指诊和相关的辅助检查。进行肛门指诊时保持动作轻柔,嘱患者收紧肛门,以便有效了解肛管括约肌是否存在断裂。47例接受肛门指诊,其中41例呈阳性,有肠道缺损与指套带血现象;6例接受直肠镜检查,全部呈阳性;28例接受B超检查,6例盆腔腹膜后方有血肿现象,16例伴有腹腔积液;20例腹部X线片诊断,其中8例伴有气腹征。
1.2.2 治疗方法
所有患者诊断后,均给予手术方案治疗,15例患者行单纯修补手术,配合局部引流操作,具体包括3例肛管,3例腹膜内段,9例腹膜外。29例患者接受肛管、直肠修补手术,配合乙状结肠造口操作,其中4例患者还开展了肛门括约肌修复手术。6例患者接受的单纯粪便转流操作,配合清创引流。
所有的患者在手术过程中,均开展直肠冲洗操作,冲洗药物选择加庆大霉素(16万U)与甲硝唑(200 ml)进行,针对合并伤患者,进行对应干预和处置。
1.3 观察指标
(1)观察患者术后恢复情况:包括治愈人数、并发症人数、并发症类型等。
(2)观察患者治疗前后的疼痛感。借助VAS量表測试获得,分值0~10分,分数越高,疼痛感越强。测试时间分别与术前、术后1个月各测一次。
(3)观察患者治疗前后的血常规指标。包括白细胞计数、中性粒细胞两项指标。治疗前和出院前分别测试一次。
1.4 统计学方法
数据应用统计学软件SPSS 22.0处理,P<0.05为差异具有统计学意义。
2结果
2.1 患者术后情况及并发症
1例因术中失血过多休克死亡,49例全部康复出院。手术后并发症发生率为32.00%(16/50)。见表2。
2.2 患者治疗前后的疼痛感
治疗后患者VAS评分均明显下降,术后24 h、术后3 d、术后1个月的分数与治疗前均存在显著差异(P<0.05)。见表3。
2.3 患者治疗前后的血常规指标
治疗后患者白细胞计数、中性粒细胞均低于治疗前(P<0.05)。见表4。
3讨论
3.1 肛管直肠损伤的临床特点
肛管直肠损伤的原因较为复杂,与机械性损伤、物理损伤、火器损伤、医源性损伤等均存在紧密联系。按照损伤情况进行分类,可分为开放性、闭合性两种。开放性损伤一般因锐器刺伤所致,肛管直肠位置和邻近组织受到损坏,严重时还会累及尿道、膀胱、阴道等多个部分。闭合性损伤则主要损伤机体腹部的直肠,患者多合并有腹内的脏器损伤和骨盆骨折现象。
肛管直肠损伤临床常见有肛门出血和排便出血症状,在损伤后的短期内便会有所表现。腹膜内部的直肠损伤患者,在初期阶段并无明显的症状表现,和其他脏器损伤有着对应相似之处,故在接受治疗前,存在较高的误诊和漏诊概率,诊断的难度高。本研究有1例患者出现了误诊现象,在损伤后的72 h内才发现,故第3日才手术,术中便出现了失血休克现象,手术失败而死亡。肛管直肠损伤患者常合并有其他的损伤。术后有较多的并发症。
3.2 诊断
①下腹、骶尾、会阴、与肛门较近的臀部,检查其部位是否存在外伤史。②患者有无肛门出血和排便出血现象,有无肛门坠胀反应,若有则需警惕直肠中段损伤。③肛门有尿液溢出,引导有粪便溢出。④若患者有腹膜刺激症,经穿刺可见粪性液体,或涂片有脓球,则需警惕腹内段直肠损伤。⑤直肠指诊与镜检。指诊的临床价值较高,在直肠有损伤的情况下,若指诊时见指套中有血渍,或能扪及损伤部位,感知其有破口或肛门括约肌受损时,则提示存在病变损伤。如果检查结果呈现阴性,但高度疑似直肠损伤,即可进一步接受直肠镜检查,以便更加清楚病变的位置、大小与深度等。⑥辅助检查。通过X线,若发现有膈下游离气体,直肠中有异物表现,盆骨CT、X线检查有骨折端往膀胱、直肠倾刺,或B超见腹腔有积液,盆腔腹膜有血肿现象时,经需警惕直肠损伤。
3.3 治疗
3.3.1 腹膜内段直肠损伤的治疗
针对损伤程度小,腹腔轻微污染,损伤时间低于6 h的患者,则需开展一期的清创、修补和冲洗、引流操作,无须转流粪便。若病情较为严重,肠管裂伤周径长,腹腔污染严重、骨折或老年患者、休克患者时,则考虑转流操作。若患者的直肠损伤极为严重,还需对近端的乙状结肠进行造口处理,远端则开展直肠封闭术。本研究的4例患者仅接受了一期修补,没有进行结肠造口,结果1例术后有肠瘘现象发生,但引流后便康复;另外1例,因手术时间的耽误,术中大出血休克而死。
3.3.2 腹膜返折下直肠损伤的治疗
当直肠损伤的破口较小,位置偏低,且污染较轻,时间短时,主张一期清创、修补和骶前间隙引流操作。对于骨盆骨折、修补效果不理想或修补难度较大、邻近组织损伤者,则需及时行清创处理,并修补损伤部位,转流并引流,再以庆大霉素、甲硝唑、生理盐水冲洗等进行造口肠管段的清洗。本研究中的所有患者均在常规造口后进行了冲洗和引流,取得了良好效果。目前,针对直肠中段破损的修补与否还在持续研究,尚未形成统一标准。
3.3.3 肛管损伤的治疗
面对肛管损伤较小的患者,进行单纯的清创修补术即可。如果患者合并有括约肌断裂,利用可吸收线进行有效缝合,在骶前做好引流,能获得良好的治疗效果。如果患者的肛管损伤和括约肌损伤均较为严重,则可将腹部和会阴的手术相结合,并对乙状结肠进行造口处理,常规冲洗远端肠管和引流。针对括约肌损伤极为严重的患者,还需在清创后进行局部的引流操作,当创口痊愈后,再继续二期的修补手术。本研究中,6例患者存在肛门括约肌损伤现象,在一期修复后便获得满意效果,且能正常排便。
3.3.4 肛管直肠损伤的术后处理
①强化基础的抗感染治疗。感染是肛管直肠损伤最易出现的并发症。因此,手术前后,均需及时使用相关抗生素药物进行抗菌和抗感染。文研究实施的二联抗生素抗感染,达到了良好的效果。②保持机体环境平衡,做好营养补充。及时调整机体的水电紊乱和酸碱失衡现象,并通过肠内、肠外的方式进行营养支持。③扩肛与括约肌训练。手术后,需定期进行扩肛训练,以免发生肛门狭窄现象,并注意進行提肛练习,促进肛周功能的恢复。
参考文献
[1] 高蕾,孙世昌,武明娟.肛管直肠恶性黑色素瘤免疫检查点抑制剂治疗一例[J].实用肿瘤杂志,2021,36(2):177-180.
