研究复合式小梁切除术治疗青光眼的价值
2022-05-29张馨心张家红
张馨心 张家红
(辽宁省营口市中心医院眼科,辽宁 营口 115000)
青光眼(glaucoma)是一种进行性视神经损害,最终会导致视力损伤的疾病,其与病理性的眼压升高有密切的关系。根据相关报道得知,青光眼是全球导致失明的主要病因之一[1]。预计在2020年我国青光眼患者可占全球的27.4%,并且40岁以上人群患病率可达到3.05%[2]。该病的主要症状为眼压升高、视乳头发生萎缩等,眼压升高可引起进行性视神经损害以及视野缺损。导致青光眼发生的因素比较复杂,其具有遗传性和家族聚集性,导致青光眼发生的最主要原因是由于房水循环发生阻碍,进一步导致患者的眼压升高,如果没有及时采取规范的系统的干预措施,随着病情的逐渐发展,患者的视神经会因为长期受到压迫的影响而引发不可逆的视神经损伤,甚至会导致患者失明,患者的日常生活与工作带来很大的影响,导致患者的生活质量明显下降,进而增加患者的心理负担。因导致原因的不同,临床症状也存在差异[3]。近些年来随着我国社会老龄化的日益加剧,青光眼的发生率呈现逐年上升趋势,已经成为严重威胁我国老龄人身心健康的重要疾病之一。该病在临床上通常采取药物、激光、手术等治疗方法来降低眼压,保障患者的视功能,提升患者的生活质量。但其治疗方法较为细致复杂,要分析患者的眼视力健康情况,并减少对日常生活中用眼情况的影响。通常临床上采用手术切除作为青光眼的最佳治疗方法,主要采用单纯小梁切除术,可以取得显著的治疗效果,暗示在具体的手术过程中。难以控制膜瓣缝合线的松紧度,进而增加术后并发症的发生风险,会对手术质量以及预后效果造成很大的影响。随着医学领域的快速发展与提高,伴随着新的技术、新的材料出现,通过采用可调节缝线与丝裂霉素,复合式小梁切除术有了进一步的提高与完善,可以解决单纯小梁切除术治疗中存在的不足之处与问题,提高手术的质量,对青光眼患者的临床多项症状起到了良好的改善效果,可以有效降低并发症的发生,改善预后效果。选取我院2018年2月至2019年2月接治的70例确诊为青光眼的患者作为调研的样本,抽取其治疗数据,按照随机抽签方式将患者分为2个组别。重点探究复合式小梁切除术所带来的治疗成效结果汇报如下。
1 资料与方法
1.1 一般资料 选取我院2018年2月至2019年2月接治的70例确诊为青光眼的患者作为调研的样本,抽取其治疗数据,按照随机抽签方式将患者分为2个组别。其中对照组患者男性23例,女性12例,年龄46~79岁,平均年龄为(54.23±12.45)岁,青光眼类型:16例慢性闭角型青光眼;8例残余青光眼;11例继发开角型青光眼。研究组患者男性22例,女性13例,年龄45~77岁,平均年龄为(54.56±12.32)岁,青光眼类型:15例慢性闭角型青光眼;9例残余青光眼;11例继发开角型青光眼。客观比较上述每组资料,达到研究标准,P>0.05,无统计学意义。纳入标准:①参与本次研究患者的语言正常、肢体活动正常、意识正常。②患者的各项检查资料齐全且比较清晰。③结合患者的临床多项症状以及检查结果均符合青光眼的诊断标准。④未存在手术禁忌。⑤患者及其家属的配合度比较良好。排除标准:①存在有心脏、肾脏、肺等重要器官疾病者。②伴有恶性肿瘤、肝癌等重大疾病。③存在有语言障碍、智力障碍或其他精神疾病者。④凝血功能障碍者。⑤患者的治疗配合度不高,未配合完成本次研究。
从排除标准上看,对于患有严重器官性功能性障碍疾病患者易于剔除,同时若伴有精神类患者也不参加本次调研。为了确保患者权益,我们应当对本次调研的目的进行告知,在患者知情同意基础上来签署治疗同意书,同时获得本院医学伦理委员会审批。
1.2 方法 对照组青光眼患者采取常规小梁切除术予以治疗,对患者的病情进行综合性的评估,告知患者术前1 d停用口服降压药,如果眼压升高,可在术前1 h服醋甲唑胺片50 mg,或采用20%甘露醇250 mL予以静脉滴注。对患者进行局部麻醉。打开眼睑将眼球进行固定。做以穹隆为基底的结膜瓣;以角膜缘为基底巩膜瓣,将巩膜板层进行分离;将小梁与虹膜予以切除;逐层缝合巩膜瓣和结膜瓣,使前房形成。
研究组青光眼患者则采取复合式小梁切除术治疗,需要采用浓度为2%的利多卡因对患者进行麻醉,随后则需要在上方肌缝线处拉直并进行牵引固定工作,随后结膜瓣则以穹隆部为基底,而巩膜则需要以角膜缘为基底,做好相应的工作,使用0.2 g/L的丝裂霉素C棉片置于巩膜瓣下,时间控制在2~5 min,位于9点或3点位置进行前房穿刺,同时缓慢地将房水放出,以起到前房变浅的效果。将长条形的小梁组织约1 mm×2 mm面积予以切除,在对应位置将周边的虹膜组织进行切除,使用尼龙线缝合巩膜瓣,缝合针数控制在4~6针,使用氯化钠溶液或者甲基纤维素于前方内部予以注入促使形成前房,且对滤过量进行仔细检查,密切观察巩膜瓣下的液体流出速度,使用20 000 U的妥布霉素和2.5 mg的地塞米松注射在球周。
1.3 观察指标 对两组患者治疗后治疗效果进行观察,比较两组患者的术后前房情况、视力水平、术后各个时间段的眼压情况、治疗后并发症发生率以及治疗满意度。①术后前方情况分为:正常、Ⅰ度浅前房、Ⅱ度浅前房。②视力水平:视力提高、视力未变化、视力下降。③术后比并发症:瞳孔渗入膜、角膜内皮浑浊、瞳孔异常、术后浅前房。④术后各个时间段的眼压:术后12 h、术后24 h、术后48 h。⑤治疗满意度:应用自拟治疗满意度问卷调查表,对患者的治疗满意度进行评价。满意标准为3级,分别为非常满意、一般满意以及不满意。计算公式:(非常满意例数+一般满意例数)/总例数×100%。
1.4 统计学方法 采用SPSS 26.0统计学软件对数据进行分析。计量资料、计数资料分别采用(±s)、[n(%)]表示,组间比较分别行t、χ2检验;P<0.05表示差异有统计学意义。
2 结果
2.1 两组青光眼患者治疗后前房情况比较 两组青光眼患者通过治疗后,研究组患者术后前房情况要优于对照组(P<0.05)。见表1。
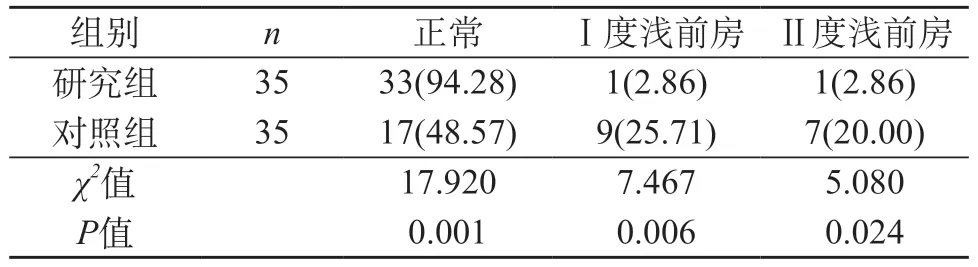
表1 两组青光眼患者治疗后前房情况比较[n(%)]
2.2 两组青光眼患者治疗后视力水平比较 两组患者通过治疗后,研究组视力提高28例,比例为80.00%;视力未变化5例,比例为14.29%;视力下降2例,比例为5.71%。其中对照组视力提高17例,比例为48.57%;视力未变化12例,比例为34.29%;视力下降6例,比例为17.14%。研究组视力水平要优于对照组,差异有显著性(χ2=7.529、3.806、2.258,P=0.006、0.050、0.133)。
2.3 两组青光眼患者术后各个时间段的眼压情况比较 两组患者通过治疗后,研究组术后12 h眼压为(26.23±4.32)mm Hg,术后24 h眼压为(22.14±4.56)mm Hg,术后48 h眼压为(12.53±3.76)mm Hg。对照组术后12 h眼压为(28.76±4.83)mm Hg,术后24 h眼压为(25.29±4.62)mm Hg,术后48 h眼压为(15.38±3.24)mm Hg。研究组术后各个时间段的眼压均低于对照组,差异有显著性(t=2.309、2.870、3.397,P=0.023、0.005、0.001)。
2.4 两组青光眼患者治疗后并发症发生率比较 在并发症发生率的对比中涉及多种情况,在研究组中,瞳孔渗入膜1例(2.86%);角膜内皮浑浊1例(2.86%);合计为5.71%。对照组瞳孔渗入膜6例(17.14%);角膜内皮浑浊4例(11.43%);瞳孔异常3例(8.57%);合计为37.14%。组间差异有显著性(χ2=10.267,P=0.005)。
2.5 两组青光眼患者治疗满意度对比分析 研究组满意度为97.14%(34/35):非常满意23例,占比为65.71%;一般满意11例,占比为31.43%;不满意1例,占比为2.86%。对照组患者治疗满意度为77.14%(27/35):非常满意15例,占比为43.86%;一般满意12例,占比为34.29%;不满意8例,占比为22.86%。经两组治疗满意度数据显示,研究组相比较对照组较高,差异有显著性(χ2=10.267、0.064、6.247,P=0.001、0.799、0.012)。
3 讨论
青光眼是临床上比较常见的一种疾病。青光眼是以视乳头萎缩及凹陷、视野缺损和视力下降为主要特征的眼科疾病,其主要危险因素为病理性眼压增高以及视神经供血不足等,并且视神经对压力损害的耐受性与青光眼的产生及病情发展有着密切关系[4-6]。如果没有及时采取医学干预措施,随着病情的继续发展,可导致患者眼盲,给患者的身心增添很大的负担。若在房水循环路径中有一环出现阻碍,都能够造成眼压升高,进而导致病理性变化,但有一部分患者表现为正常眼压青光眼。青光眼是造成人类失明的三大疾病之一,其总人群发病率占据1%,然而在45岁之后的发病率为2%[7-8]。该病的导致原因在临床上可分为三大类,分别为原发性、继发性和先天性,其根据病因、房角、眼压等情况进行分类[9]。其中原发性青光眼根据眼压升高时前房角的状态分型,可分为闭角型和开角型,闭角型青光眼能够根据患者发病急慢,又能分为急性闭角型青光眼与慢性闭角型青光眼[10-11]。
青光眼所导致的视功能损伤不能够逆转。通常来讲青光眼是无法预防的,不过早期发现和有效治疗,可以有效保持有用的视功能。因此,青光眼需要早发现、早诊断以及早治疗。以降低眼压为主要治疗目标,降低眼组织的损害,阻止病情的发展,可以有效避免患者眼盲的出现,确保视功能正常[12]。我国大部分青光眼患者在确诊时病情已处于中晚期,使用药物进行治疗已经不能够满足“靶眼压”的需求,因此临床上通常会采取手术方式进行治疗。最理想的青光眼手术应该是眼压控制效果明显、手术操作简单方便、微创、并发症少、医用成本更低。在对患者进行治疗的过程中,应配合患者的具体病情状况、预期目标眼压、手术史、年龄等多方面进行综合性的考虑。
近年来随着医学技术的快速发展与提高,无创手术的出现,植入物以及无滤过泡的新型手术方式有了进一步的提高与完善,在临床上取得了一定的疗效,为广大青光眼患者的临床治疗提供了更多的选择。临床上在治疗青光眼主要采用单纯小梁切除术,这种手术方法简单操作,通过手术可以将青光眼患者的房水从板层巩膜瓣下向外引流,通过建立新的防水通道,防水可以引流至球结膜下间隙,进而被结膜组织的淋巴管以及毛细血管吸收,最终达到降低眼压的效果,对青光眼患者的临床多项症状起到良好的改善效果。但是在手术过程中难以控制巩膜瓣的缝合线,在缝合时,巩膜瓣的缝合线过松或者过紧都会对手术的效果造成很大的影响,容易导致患者术后产生一系列并发症,延长患者的住院时间,在手术后虽然配合护理干预措施,但是并发症的发生率依旧没有减少,给患者的身心造成很大的影响,同时也给患者增加了很大的经济负担。
随着医学领域的快速发展与提高,手术方法的不断完善与进步,复合式小梁切除术是在传统小梁切除术上发展而来的,在临床上治疗青光眼疾病取得了显著的效果,其治疗效果也得到了临床广大医师及患者的高度认可与满意。复合式小梁切除术是在常规的小梁切除术基础上与丝裂霉素C和可调节缝线予以组合,在手术过程中或者手术完成后都可以调节巩膜瓣的缝线,该手术术后适量注入平衡液,有助于前房深度的调整和保持[13]。该手术能够在术中、术后对巩膜瓣缝线进行调整,术中能够对巩膜瓣予以缝合,可有效避免房水滤过较强,避免发生早期低眼压、浅前房等一系列并发症[14]。在手术完成后,对患者的眼压水平、前房形成、滤过泡大小形态情况等多种方面进行综合性的评估,并合理的调节巩膜瓣的缝合线。
从杜立[15]相关研究结果得知,复合式小梁切除术治疗患者的眼部改善以及安全性要比常规小梁切除术显著,与本文研究结果一致。其研究中还提示,为青光眼患者制订治疗方案时考虑治疗效果之外,其手术的安全性也尤为重要,复合式小梁切除术的治疗效果较为显著,其安全性也较为突出。
两组患者通过治疗后。研究组患者术后前房情况要优于对照组(P<0.05)。研究组视力提高为80.00%;视力未变化为14.29%;视力下降为5.71%。其中对照组视力提高为48.57%;视力未变化为34.29%;视力下降为17.14%,研究组患者,在术后的眼压对比中,从多个时间段进行了分析,可见结果均低于对照组(P<0.05)。研究组并发症发生率为5.71%,对照组为37.14%,差异大(P<0.05)。研究组患者治疗满意度为97.14%,对照组患者治疗满意度为77.14%,研究组较对照组更高(P<0.05)。通过结果比较可以充分证明,复合式小梁切除术治疗青光眼的价值要高于常规小梁切除术。复合式小梁切除术在治疗青光眼中取得了更加确切的效果,可以有效控制青光眼患者的眼压水平,患者功能性滤过泡的形成有了显著的提升,进而降低术后浅前房的发生风险,确保手术的成功率明显提升。在复合式小梁切除术中,可调整缝线与抗代谢药物应用是该手术方式兴盛的关键因素。在实施复合式小梁切除术治疗的过程中,通过给予患者采用丝裂霉素药物,起到了控制患者眼压水平的效果,进而减少术后并发症的发生率,改善预后效果,有助于患者术后早日康复。在手术的最后使用前房注水或者填充黏弹剂有助于前房的形成。复合式小梁切除术简单操作,安全性特别高,术后并发症的发生率比较小,满足患者的生理需要,预后效果比较令人满意,因此,复合式小梁切除术深受广大青光眼患者的欢迎,在临床上得到了高度的认可与满意。
综上所述,青光眼给患者的日常生活与工作带来了很大的影响,对青光眼患者予以复合式小梁切除术治疗,其治疗效果较为显著,能有效改善患者的视力水平,降低眼压,缓解相关症状,改善预后效果,并且复合式小梁切除术简单操作,具有较高的安全性,可在一定程度上预防了并发症的发生,更加符合临床患者的治疗需求,并提升了患者对手术治疗的满意度,复合式小梁切除术值得在临床治疗青光眼中推广应用。
