终末期肺病患儿行双肺移植术的术中护理
2022-05-25吴婷周淑芳朱雪芬陈海霞
吴婷 周淑芳 朱雪芬 陈海霞
(南京医科大学附属无锡人民医院,江苏 无锡 214023)
儿童肺移植是治疗患儿各种急慢性终末期肺病和遗传代谢性疾病的有效手段。截止至2017年6月30日,国际心肺移植协会(The International Society for Heart and Lung Transplantation,ISHLT)统计[1],全球累计完成2 436例小儿肺移植,其中6~10岁的患儿因细胞囊性纤维化肺移植占51%,<1岁的婴幼儿中,因肺动脉高压肺移植占38%,其次肺表面活性物质紊乱占20%[2]。国内儿童肺移植开展较晚,儿童肺移植术中护理的相关报道尚缺乏,目前尚无儿童肺移植术中规范化标准流程。我院2019年9月-2020年8月参与了6例儿童肺移植的救治工作,现就治疗和护理体会报告如下。
1 临床资料
1.1一般资料 本组6例患儿中,男3例,女3例;年龄2~10岁,平均年龄(7.33±3.56)岁;既往有闭塞性细支气管炎2例(33.3%),间质性肺病3例(50%),肺囊性纤维化1例(16.7%)。6例患儿入院前5~15 d均出现不同程度的活动后气喘伴咳嗽与咳痰,均予心电监护、氧疗及血气监测等对症支持治疗。术前受者淋巴细胞毒交叉配血实验均为阴性,供和受者ABO血型相同,胸腔大小匹配。供和受者一般资料,见表1和表2。
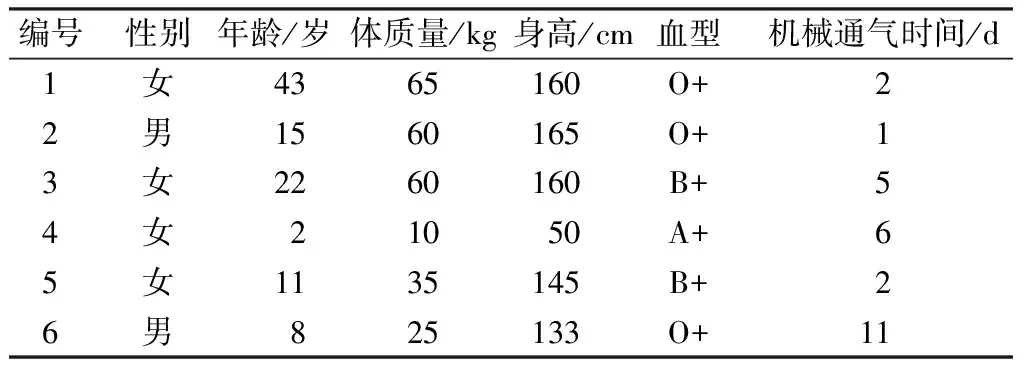
表1 供者一般资料
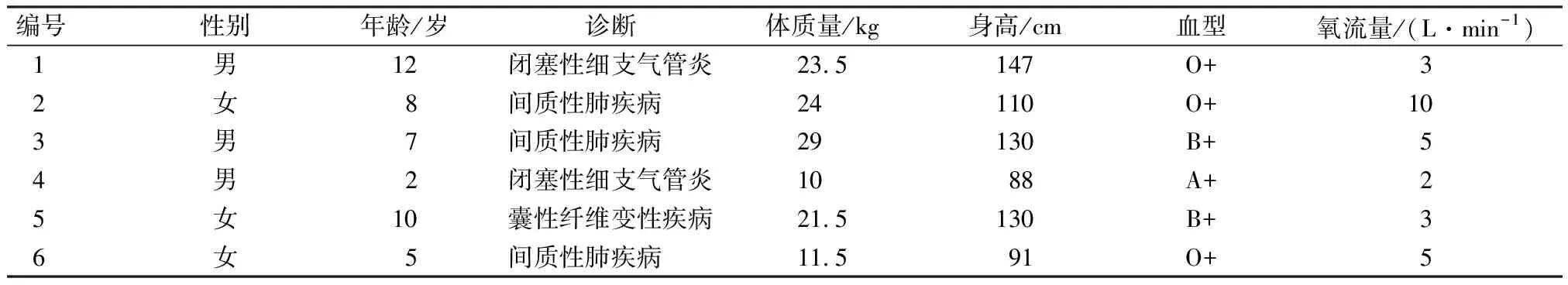
表2 受者一般资料
1.2供肺获取 本组6例供肺来自国内的脑死亡患者器官捐献,符合《人体捐献器官获取与分配管理规定》[3]。6例供肺均在外省获取,其中4例来自儿童(年龄<18岁),2例来自成人(年龄>18岁)。本组供右肺冷缺血时间为(419.0±125.0)min,左肺冷缺血时间为(440.8±122.5)min。
1.3手术方法 6例儿童均行双肺移植,病例1手术切口选择双侧第5肋间后外侧切口,病例2~6为经第4肋间横断胸骨“蛤”式切口;本组病例1和6因右侧供肺较大,予解剖性切除右肺中叶以减容,病例2因左侧供肺较大,予解剖性切除部分舌段以减容;病例3予术前体外膜肺氧合(extracorporeal membrane oxygenation,ECMO)辅助,病例1和6患儿在V-V ECMO辅助下完成肺移植手术。具体手术步骤参照文献[4]。患儿临床资料,见表3。
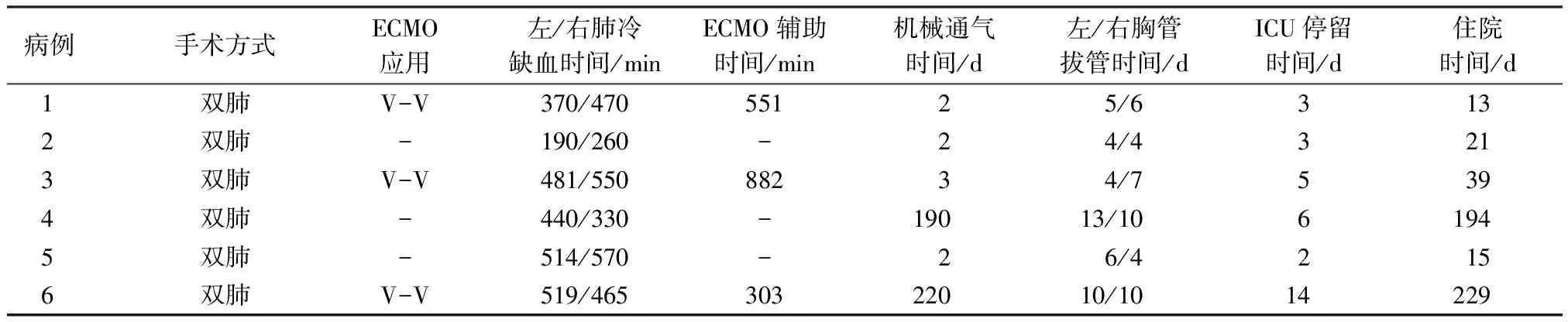
表3 患儿临床资料
1.4结果 6例患儿均顺利完成手术,术后呼吸机辅助时间为2~220 d,平均(69.8±105.1)d,ICU停留时间2~14 d,平均(5.5±4.4)d,患儿术后住院时间(85.2±98.9)d,术后均康复出院。出院前患儿胸部CT检查结果基本正常,日常活动能力较术前明显提高。截止到2020年12月,6例患儿分别存活了15个月、15个月、12个月、6个月、4个月和3个月。见表3。
2 护理
2.1术前准备
2.1.1人员配置 结合儿童肺移植专科难点、护理要点和配合特点,由4名专科能力强的护士参与手术,其中2名配合供肺修整,另2名配合受体的移植手术[5]。所有参与手术的人员均根据制订的儿童肺移植的手术配合流程图进行演练,发现问题及时解决,做好充分的准备,确保手术顺利进行。儿童肺移植的手术配合流程,见图1。

图1 儿童肺移植的手术配合流程图二维码
2.1.2患儿准备 患儿对社会环境的感知与判断适应能力差,离开父母进入手术室的陌生环境,必然产生恐惧和焦虑的心理[6]。为了减少其恐惧程度,本组6例患儿术前1 d由ICU的高年资护士到病房进行术前访视,查阅病历全面了解患儿基本情况,向患儿及家属进行自我介绍,通过交谈从而了解患儿心理状态、社会及家庭支持情况,并针对顾虑与疑问进行疏导及帮助。
2.1.3环境准备 术前1 d对相邻2间百级层流的修整供肺间和移植手术间进行彻底清洁,术前1 h开启空调净化系统,术前30 min用含氯消毒剂(1 000 mg/L)擦拭物品表面。修整供肺间室温调至18~20°C,移植手术间温度调至22~25°C,严格控制人员的进入。
2.1.4物品准备 为确保肺移植手术的安全进行,巡回护士需及时了解外科医师对于儿童肺移植手术器械和药品的特殊需求,除供肺修整器械和移植用器械以外,另备ECMO机器、变温水箱、医用控温仪、输液加温仪、激活凝血时间监测仪和血气分析监测仪等。手术用药包括抗菌药品、质子泵抑制剂和免疫抑制剂等。
2.1.5空间管理 肺移植手术时间长,且仪器设备及参与人员多,若人、机、物布局不合理就会造成患儿烦躁、执行者劳累、巡回护士空间穿梭不方便和医护配合不默契等一系列后果[7]。空间管理,即把肺移植手术中的人、机、物按照不同的手术需求进行合理摆放和安置,以达到节约空间、方便手术和视觉舒适的目的。手术室空间位置,见图2。

图2 手术室空间位置图二维码
2.2供肺获取手术配合
2.2.1巡回护士配合 将所需用物放置于手术床旁,连接好吸引器、氧气和无影灯备用;安置捐献者于仰卧位,充分暴露颈胸腹,用安尔碘消毒皮肤;协助麻醉师气管插管,迅速建立静脉通道。配合洗手护士将Y型灌注管道连接2袋灌注液,排气后夹紧管道,悬挂于离床约40 cm的输液架上,等灌注时再松开调节器,注意流速和灌注量,保持肺动脉灌注压力为2.0 kPa。当灌注量约为4.5 L时灌注结束,拔除灌注管。取肺完毕后,将已包装好的供肺放入0~4°C冰桶内,冰桶底部放入冰块,冰桶上悬挂供肺血型牌。
2.2.2洗手护士配合 术前30 min洗手,摆好手术器械及所需物品。供体皮肤消毒后迅速铺盖剖胸单,递切皮刀逐层切开皮肤和皮下组织,递胸骨锯正中切开胸骨,并用胸骨撑开器撑开胸骨;递组织剪剪开心包至膈肌,递胸腔钳阻断下腔静脉,递3-0抗菌微乔做肺动脉灌注荷包;递鲁米尔套线及蚊式钳夹线,递尖刀切开肺动脉;递腔静脉管插管,收紧荷包线;递宽剪刀剪开左心耳及下腔静脉;协同巡回护士进行双肺顺行灌注,灌注至双肺完全发白;递无菌冰屑填满胸腔,降低肺表面温度;递2把大弯血管钳夹闭气管后离断气管,用组织剪剪断降主动脉,逐步打开后纵隔胸膜;取下整体心肺,将肺放入有灌注液的大盆中进行初步修整,此时肺应保持在中等程度膨胀,将灌注管连接双腔导尿管递给术者插入上下肺静脉开口,行逆行灌注至球囊充盈约5 mL,待流出的灌注液清晰后,停止灌注。传递给巡回护士,放入低温便携式冰箱。随后转运至移植手术室,进一步修剪供肺,行肺移植术。
2.3病肺切除配合 受体患儿在供肺返回前1 h进入手术室。(1)巡回护士配合:根据手术要求摆好平卧位,协助麻醉师给予患儿进行基础麻醉,待患儿安静入睡后立即建立有效的静脉通道。取去枕仰卧位并颈部抬高,使头轻度后仰,协助麻醉师气管插管后用胶布固定。与洗手护士详细清点物品。(2)洗手护士配合:递海绵钳夹安尔碘纱布消毒后铺单,双侧同时进胸后,离断下肺韧带,打开心包,心包游离出上下静脉及肺动脉。强生内镜下血管切缝器离断上下肺静脉,无损伤血管钳钳夹肺动脉后离断。游离主气管并离断,移去病肺,观察通气氧合,患儿全肺切除后保留标本送病检。
2.4供肺植入手术配合 (1)洗手护士配合:将修剪好的供肺取至手术台上,修剪供肺气管、动脉及静脉端备吻合用。胸腔内置入灌注整修妥的供肺。先吻合主支气管,3-0 OPDS线连续端端吻合,吻合口间断包埋术针,再以5-0 prolene线连续端端吻合口肺动脉,并试开放有无漏血,再以4-0 prolene线连续端端吻合房袖,留置一针开放排气后收紧打结。通气扩张良好后顺次开放肺动脉与静脉;胸腔温蒸馏水冲洗,放置胸管,逐层缝合切口逐层关胸,无菌敷料覆盖伤口。(2)巡回护士配合:当术中阻断肺动脉及开放供体肺时可能引起剧烈的循环波动,钳夹心房时可引起严重的心律失常,且患儿对手术的耐受力及应激力较差,因此,术中巡回护士需密切关注其生命体征,及早发现问题并尽快配合医生积极处理。本组6例患儿手术过程顺利,手术时间为(280.7±31.4)min。
2.4.1体位管理 患儿皮肤娇嫩且四肢短小,加之麻醉后失去痛觉和知觉,术中既要维持原位不移动,又要避免肢体和神经受压,因此,摆放体位成为巡回护士的难点之一[8]。病例1患儿手术切口选择双侧第5肋间后外侧切口,巡回护士将患儿取平卧位术侧垫高30°~45°,双上肢悬挂固定于头架上,下肢自然伸直,2侧骨盆以骨盆固定架妥善固定,膝部约束带固定,术中根据需要将手术床左侧或右侧倾斜30°~40°;病例2~6患儿为经第4肋间横断胸骨“蛤”式切口,横断胸骨开胸宜采取平卧位胸背部垫高15°,双上肢固定于搁手架上,远端关节高于近端关节。巡回护士加强观察肢体及局部皮肤血液循环,必要时可给予局部按摩。本组6例患儿手术结束后检查全身皮肤完好,未发生皮肤受损。
2.4.2容量管理 麻醉下患儿生理功能易紊乱,加之术中肺动脉和支气管的阻断开等,易引起严重低血压、急性心衰和肺水肿[9],而容量管理是抢救时的重要途径,因此,巡回护士要随时观察输液通道有无脱落或阻塞,保证输液途径的通畅;同时严格控制输液速度,所有静脉输液采用微量泵泵入,每小时监测中心静脉压(central venous pressure,CVP)并维持在5~12 cmH2O(1 cmH2O≈0.133 kPa),严格准确记录出入量,保证量出为入。本组6例患儿术中未出现低血压、急性心衰和肺水肿。患儿术中容量监测,见表4。
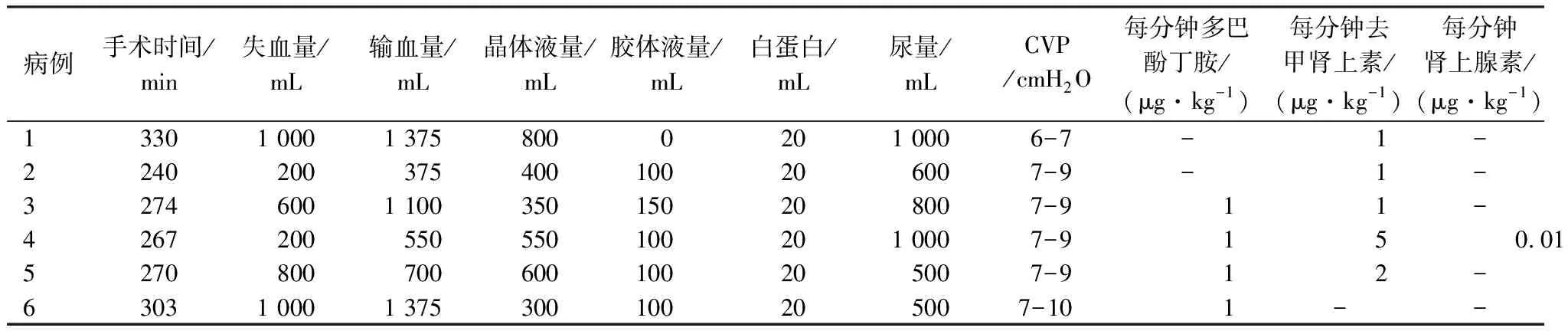
表4 患儿术中容量监测
2.4.3体温管理 小儿调节中枢发育未完善、体表皮肤薄、手术时间长、出血多、输液量大及供肺低温保存等特点,更易出现术中低体温[10]。本组6例患儿进入手术室前将室温调节至24~26°C,手术床上铺循环水变温毯,温度设置为38°C,消毒液和冲洗液加温至37°C,输液加温仪设置为42°C,患儿术中用温盐水纱布覆盖暴露的体腔,患儿下肢覆盖充气式暖风毯,新肺移植前升高变温毯和暖风毯的温度至42°C。将温度计置入患儿肛门3~5 cm,巡回护士密切关注麻醉前、胸腔打开后肺动脉阻断前、肺动脉阻断后、新肺移植期、新肺动脉开放后及术毕6个手术时期患儿的体温。6例患儿术中体温均维持在36.2~36.8°C,相对稳定,有助于保障组织的代谢。
2.4.4ECMO管理 ECMO作为儿童肺移植术前、术中与术后过渡桥接[11],可降低围手术期风险,提高生存率,但ECMO中肝素的使用会加重术中出血,延长手术时间。本组3例患儿因术前肺功能极差,无法耐受单肺通气,术中均采用V-V ECMO进行心肺支持。ECMO开始转流前静脉给予普通肝素1 mg/kg达全身肝素化,转流期间持续静脉泵入肝素每小时(5~15 U·kg-1),每0.5~1 h检测全血活化凝血时间(ACT),根据检测结果调整肝素用量。本组3例患儿采用ECMO支持后术中SpO2维持在96%~100%,ACT 持续在123~190 s,均未出现脏器功能不全等相关并发症。
3 小结
肺移植是治疗小儿终末期肺病的有效手段,本中心实施的6例儿童肺移植手术效果满意。相比成人肺移植,儿童肺移植术中护理配合难点包括:小儿供肺获取手术配合、供肺植入手术配合、容量管理和ECMO管理。由于目前实施例数较为有限,对于患儿移植的术中护理配合还有待进一步的总结和探讨。
