染色体微阵列分析在产前诊断中的应用价值
2022-05-25张庆娥董晶晶周月云郑建丽
李 敏,张庆娥,董晶晶,周月云,郑建丽
(盐城市妇幼保健院产前诊断中心,江苏 盐城 224001)
先天性遗传缺陷是导致死胎、畸形、发育不良等不良妊娠结局的重要因素,其不仅降低新生儿出生质量,还对社会和家庭造成极大的负担,因此产前及早发现并采取干预措施有利于提高人口素质[1]。随着我国产前超声诊断技术、无创DNA产前检测(non-invasive prenatal testing,NIPT)、唐氏血清学筛查等方法的普及,胎儿疾病高风险的检出率得到提升,但其准确性较低,易产生假阳性结果,因此对于高风险孕妇宜采用介入性产前检查辅助诊断[2]。染色体核型能通过分析染色体形态特征,判断胎儿是否存在染色体数目、结构异常,常作为金标准;然而其分辨率较低,只能分辨较大的染色体缺失、重复,无法获取微小的变异片段,可能导致致病性变异漏诊[3]。而染色体微阵列分析(chromosomal microarray analysis,CMA)则是对全基因组水平检测,可发现染色体亚结构异常,已被临床广泛应用,但CMA是否能代替染色体核型分析尚存争议[4]。本研究分析了行染色体核型分析及CMA介入性产前检查孕妇的诊断结果,探讨CMA运用于产前诊断的临床价值。现报道如下。
1 资料与方法
1.1 一般资料
选取2018年1月至2021年1月在盐城市妇幼保健院接受介入性产前检查染色体核型分析及CMA的孕妇808例为研究对象,其中不良孕产史148例、NIPT筛查异常148例、超声检查异常(结构异常、软指标异常)167例、高龄孕妇132例、血清学筛查异常84例、父母染色体异常或其他原因129例。本研究通过伦理审查。纳入标准:①病历资料完整;②所有孕妇均自愿接受介入性产前诊断;③签署知情同意书。排除标准:①羊水样本不合格;②母血污染;③多胎妊娠;④辅助生殖受孕。
1.2 方法
1.2.1 胎儿羊水标本的采集
对妊娠16~24周孕妇采用超声引导下经腹羊膜腔穿刺术,抽取胎儿羊水30mL;均在无菌条件下进行所有操作。
1.2.2 染色体核型分析
取胎儿羊水标本20mL,行羊水细胞培养、收获、固定、制片、G显带、扫描、拍照,参照人类细胞遗传学国际命名体制[5]对染色体进行分析和判读。
1.2.3 CMA的检测
取胎儿羊水样本10mL,提取羊水基因组DNA,采用全基因组芯片(美国Affymetrix公司CytoScan 750H芯片)对羊水全基因组DNA样本进行CMA检测,步骤为:酶切、连接、PCR扩增、纯化、片段化、标记、芯片杂交、洗涤及扫描,采用自带软件分析芯片数据,结果与DGV、DECIPHER、OMIM等公开数据库对比,参照美国医学遗传学与基因组学学会(American College of Medical Genetics and Genomics,ACMG)指南[6]将拷贝数目变异(copy number variations,CNVs)分为致病性、良性及临床意义不明的CNV(variants of unknown significance,VUS)。
1.3 统计学方法
应用SPSS 22.0统计学软件处理数据,计数资料以例数(百分率)[n(%)]表示,行χ2检验,以P<0.05表示差异有统计学意义。
2 结果
2.1 不同临床指征分类染色体异常情况
在808例胎儿羊水样本中,CMA共检出染色体数目异常79例(9.78%),其中21三体41例(51.90%)、18三体15例(18.99%)、X三体13例(16.46%)、X四体1例(1.27%)、Y三体6例(7.59%)、其他三体3例(3.80%),与染色体核型分析一致;染色体核型分析检出染色体结构异常9例(1.11%),其中缺失3例(33.33%)、重复2例(22.22%)、嵌合体4例(44.44%);CMA检出CNVs异常93例(11.51%),其中微重复55例(59.14%)、微缺失38例(40.86%),杂合性缺失(LOH)/单亲二倍型(UPD)10例,见表1。
CMA染色体异常检出率为23.02%(186/808),明显高于染色体核型分析的10.89%(88/808),二者比较差异有统计学意义(χ2=42.208,P<0.001)。
2.2 CMA的CNVs类型检查情况
在93例CNVs异常中,9例为致病性,包括不良孕产史2例、NIPT筛查异常2例、超声检查异常4例、父母表型异常1例,分别与4、8、9、13、16、22号染色体有关,异常片段大小为537.0Kb~70.8Mb,见表2。CNVs异常中,VUS占64.52%(60/93),良性占25.81%(24/93),致病性CNVs占9.68%(9/93);VUS和良性的发生率均明显高于致病性CNVs发生率,差异均有统计学意义(χ2=62.004,P<0.001;χ2=8.392,P=0.004)。

表1 不同临床指征分类CMA染色体异常检测结果(n)Table 1 Chromosomal abnormalities in different clinical indication categories(n)
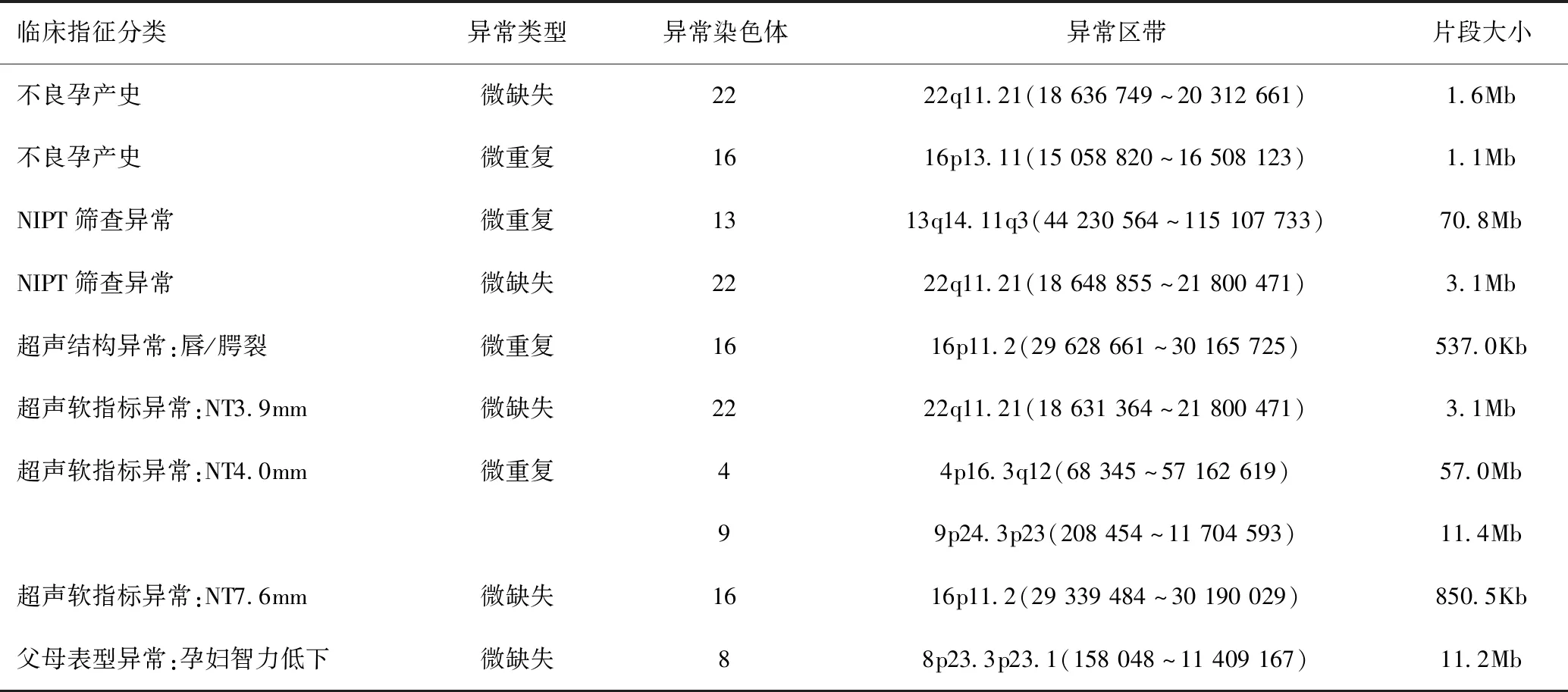
表2 CMA的致病性CNVs检查结果Table 2 Pathogenic CNVs examination results of CMA
2.3 CMA的LOH/UPD检查情况
CMA共检出10例LOH/UPD,包括NIPT筛查异常3例、不良孕产史1例、超声检查异常2例、高龄孕妇1例、血清学筛查高风险2例、父母表型异常1例,分别与1、3、5、6、8、11、12、13、19、20号染色体有关,异常片段大小为10.1~18.5Mb,见表3。

表3 CMA的LOH/UPD检查结果Table 3 LOH/UPD inspection results of CMA
3 讨论
随着我国生育政策的放开,高危妊娠情况明显增加,先天缺陷儿出生率有所增加,给其家庭和社会带来了沉重的精神和经济负担,产前筛查及产前诊断对降低出生缺陷发生率、提高人口素质具有重要意义。产前筛查是通过了解孕妇的孕产史、年龄、检测其血液指标,以及超声检查等方式筛出染色体异常的高危孕妇,产前诊断则是通过遗传学手段明确诊断产前高风险[7]。
3.1 CMA与染色体核型分析
染色体核型分析是通过获取羊水中的细胞进行培养,借助G显带技术,对比人染色体正常数目、长度、着丝点位置、臂比等核型不同特征,对染色体进行分析、配对、编号和排序,并进行染色体结构和数目形态分析,可有效地确定染色体的数量结构异常,但结果具有一定的主观性,与操作者技术水平相关,检查时间长[8]。CMA技术可在全基因组水平检测染色体异常拷贝,尤其是染色体核型分析无法检测到的微缺失、微重复等情况。CMA技术可分为基于微阵列的比较基因组杂交技术和单核苷酸多态性微阵列(single nucleotide polymorphism array,SNP array)技术[9]。本研究使用的SNP assay技术只需将待测样本DNA与已报道的正常基因组数据进行对比,即可发现染色体亚结构的异常;不仅能够检出CNVs,还能够检测出大多数的LOH和UPD。目前CMA成为一线临床遗传学检测技术,并应用于产前诊断。本研究CMA染色体异常检出率明显高于染色体核型分析,染色体数目异常与染色体核型分析结果一致,但还检出了较多的CNVs及LOH,因此CMA能提高染色体异常的检出率。
不良孕产史与子宫发育、内分泌及父母染色体异常等多种因素有关。不良孕产史父母不平衡易位携带可使生殖细胞减数分裂过程中遗传物质分配不平衡,导致流产、早产、死胎、生育智力低下儿等不良妊娠结局[10]。本研究中,CMA共检出2例不良孕产史的致病性CNVs,22号染色体与CLTCL1、HIRA、TBX1等29个OMIM基因相关,涉及22q11.21微缺失综合征关键区域,临床表型包括先天性心脏病、腭裂、面容异常、认知障碍、免疫缺陷等;16号染色体与NDE1、MYH11、ABCC6等9个OMIM基因相关,涉及16p13.11微重复综合征关键区域,临床表型包括智力障碍、发育迟缓、自闭症谱系障碍等;提示CMA可进一步筛查染色体异常的因素,指导产前诊断,预防不良妊娠结局的发生。
3.2 CMA与NIPT筛查
NIPT筛查是对母体外周血的游离DNA片段高通量测序,主要用于筛查胎儿21三体综合征、18三体综合征、13三体综合征等染色体情况,同时还可提示其他常染色体及性染色体数目或结构异常问题,具有较高的灵敏度和特异度。母体外周血游离DNA包含母体及胎儿的所有游离DNA,母体存在限制性胎盘嵌合、CNVs,致使游离DNA异常、而胎儿正常导致假阳性,同时若孕周过小,染色体异常的胎儿游离DNA水平过低,会被母体的游离DNA掩盖导致假阴性结果,增加了穿刺的风险[11]。本研究中,CMA共检出2例NIPT筛查异常的致病性CNVs,其中1例位于13号染色体,包含RB1、ZIC2、EDNRB等164个OMIM基因,涉及13q14.11q3微重复综合征关键区域,临床表型包括不同程度的精神障碍、发育迟缓、面部特征等;另1例位于22号染色体,包含CLTCL1、HIRA、TBX1等44个OMIM基因,涉及22q11.21微缺失综合征关键区域,临床表型包括先天性心脏病、腭裂、面容异常、认知障碍、免疫缺陷等;提示CMA检测可进一步确认假阳性,发现一些染色体核型分析无法发现的染色体微缺失微重复问题。
3.3 CMA与超声检查
超声检查是产检中最常用的影像学检查方法,可以观察胎儿的生长发育状况,安全快捷,主要观测包含心脏、神经系统、骨骼、泌尿系统等结构异常,以及NT增厚、NB缺失、侧脑室增宽、肠管回声增强、脉络丛囊肿、心室强光点、单脐动脉、肾盂扩张等软指标异常情况,但超声软指标指导产前诊断尚存争议,虽然染色体异常的胎儿超声软指标异常发生率较高,但超声软指标不具有特异性,不能完全提示胎儿的结构异常,其可能随着孕周增大而消失,属一过性特征,染色体正常胎儿也可能发生超声异常,造成一定的假阳性[12-13]。本研究中,CMA检出1例超声结构异常的致病性CNVs,16号染色体与PRRT2、TBX6、KCTD13等20个OMIM基因相关,涉及16p13.11复发微重复综合征关键区域,临床表型包括发育迟缓、自闭症谱系障碍、体重过轻、神经行为异常等。本研究中,CMA共检出3例超声软指标异常致病性CNVs,9号染色体与DOCK8、SMARCA2、KANK1等32个OMIM基因相关,临床表型包括面部畸形、肠梗阻、发育迟缓、智力障碍等,4号染色体与FGFR3、LETM1、WHSC1、NELFA等177个OMIM基因相关,包含Wolf-Hirschhorn综合征疾病关键区域,临床表型包括巨头畸形、语言发育迟缓、面容异常等;16号染色体与PRRT2、TBX6、KCTD13等23个OMIM基因相关,涉及16p11.2微重复综合征关键区域,临床表型包括发育迟缓,智力障碍,自闭症谱系障碍,肥胖等;22号染色体与CLTCL1、HIRA、TBX1等44个OMIM基因相关,涉及22q11.2微缺失综合征关键区域,临床表型包括先天性心脏病,腭裂,面容异常,认知障碍,免疫缺陷等。上述均提示CMA能进一步诊断超声异常的孕妇,提高染色体异常检出率。
3.4 CMA与唐氏血清学筛查
唐氏血清学筛查通过检测孕中期血清妊娠相关血浆蛋白A、绒毛膜促性腺激素、甲型胎儿蛋白、游离雌三醇、抑制素等指标水平,结合孕妇体征综合评估胎儿发育状态,主要用于评估我国发病率高、危害性大的21三体综合征(检出率为60%~70%)和18三体综合征(检出率为60%~70%)及先天性神经管缺陷(检出率为85%~90%),因其成本低、快捷,临床多用于大规模筛查,但只能评估染色体异常的风险,准确诊断需进一步的检查[14]。本研究中,CMA检查未发现致病性CNVs,但有2例患者检出LOH,LOH可能与抑癌基因相关,患癌症的风险较高。
3.5 小结
本研究除了检出上述致病性CNVs,还检出了大量的VUS,这些不明确的染色体变异可能与机体某些代谢疾病相关,但无法得到明确的解释,增加了孕妇及其家属的心理负担,其与DGV、DECIPHER、OMIM数据库不完整有关。
总之,产前筛查后采用CMA技术与染色体核型分析对比,可明显提高染色体异常的检出率,但也检出了较多的无意义拷贝数异常,因此需要广大临床工作者共同参与完善相关数据库,提高CNVs的准确性,使CMA技术得到更广泛的临床运用。本研究后期将对60例孕妇进行随访,并记录孕妇的妊娠结局,以补充有关数据库。
