广东省妊娠合并糖尿病流行状况调查
2022-05-24陈晓玲缪华章曹筱佩曾静李荔
陈晓玲 缪华章 曹筱佩 曾静, 李荔
1广东药科大学(广州 510006);2广东省妇幼保健院(广州 511400);3中山大学附属第一医院(广州 510080)
妊娠合并糖尿病(pregnancy with diabetes mellitus)是指妊娠前发生或妊娠期间首次发现的不同程度的糖耐量异常,包括孕前糖尿病(pre-gestational diabetes mellitus,PGDM)和妊娠期糖尿病(gestational diabetes mellitus,GDM)[1]。妊娠合并糖尿病已经成为妊娠期最常见的内科合并症之一,随着2016年我国二胎政策的实施和生育观念的转变,妊娠合并糖尿病患者持续增加,随之而来的健康和经济负担也引起了公众的广泛关注[2-3]。对妊娠合并糖尿病流行病学全方位的监测是迈向妊娠合并糖尿病综合防治的第一步[4]。但目前大多流行病学研究样本量较少或单一调查GDM 患病率情况,很少有地区研究试图考察中国人群妊娠合并糖尿病的长期趋势[5]。如今2021年三胎政策的开放,未来妊娠合并糖尿病患病率可能进一步上升,回顾性分析整个二孩政策实施过程妊娠合并糖尿病流行趋势可为更好应对我国生育政策变化提供临床依据。为此本研究收集横跨整个二孩政策期间(2016-2020年)广东省的监测数据,分析广东省妊娠合并糖尿病的流行状况及其与不良妊娠结局(adverse pregnancy outcome,HAPO)的相关性,为有针对性地对广东省不同地区的妊娠合并糖尿病综合防治提供流行病学依据。
1 资料与方法
1.1 资料来源 数据来源于2016-2020年广东省21 个地市2 440 家医疗机构所报告的产科质量报表,内容包括:医院名称、医院级别、医院所属地市、区县、产妇总数(妊娠或校正孕周≥28 周)、妊娠合并糖尿病人数、剖宫产人数、早产人数、围产儿死亡人数。医疗机构覆盖驻粤部属医院以及省、市、县属医院和卫生院(社区医院)等。
1.2 相关诊断标准 (1)妊娠合并糖尿病[1]:①PGDM 符合:妊娠前已确诊为糖尿病的患者或者妊娠前未进行过血糖检查的孕妇,首次产前检查时明确存在糖尿病者;②GDM 符合:排除为PGDM后,其余所有孕妇于妊娠24 ~28 周行口服75 g 葡萄糖耐量试验(oral glucose tolerance test,OGTT),空腹和服糖后1、2 h 血糖界值分别为5.1、10.0 和8.5 mmol∕L,任意一项达到或超过上述界值即诊断为GDM。(2)剖宫产分娩数:采用剖宫产方式分娩的活产儿人数;(3)早产儿:周28≤胎龄<37周;(4)围产儿死亡数:包括死胎死产数[妊娠满28 周及以上的胎儿在宫内死亡(死胎)以及在分娩过程中死亡(死产)的例数]、7 d 内死亡数(妊娠满28 周及以上的新生儿在产后7 d 内死亡的人数)。
1.3 统计学方法 使用Excel 2019 软件建立数据库,采用SPSS 26.0 统计软件对数据进行统计分析。计数资料用率表示,组间比较采用χ2检验,趋势性检验应用有序分组χ2趋势检验。组间相关性分析采用Spearman 相关性分析。以P<0.05 为差异有统计学意义。
2 结果
2.1 2016-2020年妊娠合并糖尿病患病情况变化 本研究共监测产妇8 553 069 例,报告妊娠合并糖尿病患者639 637 例,患病率为7.48%。2016-2020年全省患病率呈线性递增趋势,差异有统计学意义(χ2=35 738.01,P<0.001)。按广东省统计局省内行政区域划分统计,珠江三角洲患病率一直高于省内其他地区,粤东和粤西地区患病率处在较低水平,粤北地区患病率上升较明显,见表1、图1。
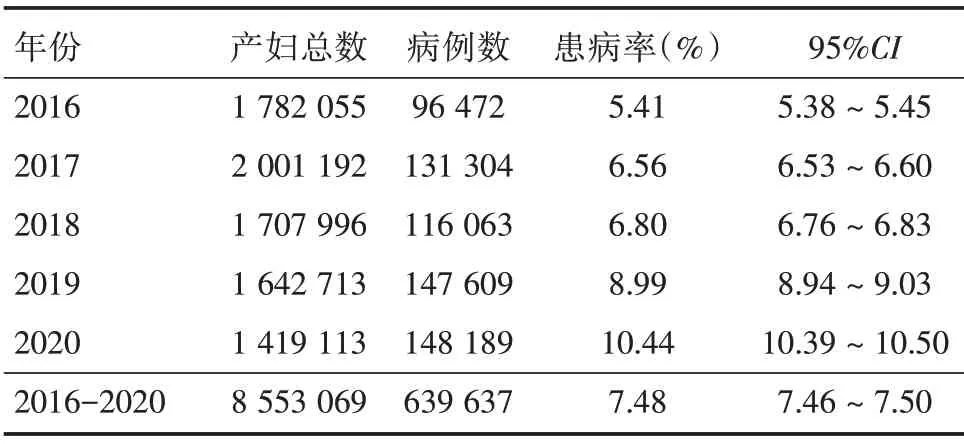
表1 2016-2020年广东省妊娠合并糖尿病患病率Tab.1 Prevalence of pregnancy with diabetes mellitus of Guangdong Province,2016-2020

图1 2016-2020年间各年度广东省妊娠合并糖尿病患病率Fig.1 Annual prevalence of pregnancy with diabetes mellitus from 2016 to 2020 in Guangdong Province
2.2 妊娠合并糖尿病患病情况地理分布
2.2.1 城市分布 以产妇分娩医院所属地市划分,广东省21 个地市中佛山市妊娠合并糖尿病患病率最高,为14.20 %(82 938∕584 244);揭阳市最低,为0.45%(2 374∕522 160),见图2。

图2 2016-2020年广东省21 个地市妊娠合并糖尿病患病率Fig.2 Statistics of pregnancy with diabetes mellitus prevalence in different cities from 2016 to 2020 in Guangdong Province
2.2.2 行政区域分布 以产妇分娩医院所属广东省行政区域划分,其中珠江三角患病率最高(10.53%)、粤西最低(2.84%)。不同行政区域患病率差异均有统计学意义(P<0.05),见表2。

表2 2016-2020年广东省不同行政区域妊娠合并糖尿病患病率比较Tab.2 Comparison of the prevalence of pregnancy with diabetes mellitus in different regions of Guangdong Province,2016-2020
2.2.3 医院级别分布 按医院分级划分,三级医院患病率最高,为11.08%;一级医院最低,为2.22%;不同医院级别患病率差异均有统计学意义(P<0.05),见表3。
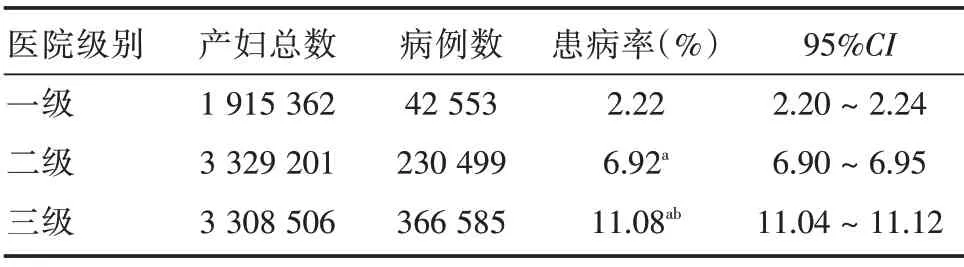
表3 2016-2020年广东省不同医院级别妊娠合并糖尿病患病率比较Tab.3 Comparison of the prevalence of pregnancy with diabetes mellitus in different medical institutions of Guangdong Province,2016-2020
2.3 妊娠合并糖尿病与不良妊娠结局的相关性分析 妊娠合并糖尿病病例数与剖宫产数、早产儿数及围产儿死亡数呈正相关(r=0.762、0.740、0.702、P<0.05)。
3 讨论
糖尿病发病率在发达国家和发展中国家都以惊人的速度增长[6],且在育龄期妇女中变得更加普遍,妊娠期高血糖发生率上升速度曲线越来越陡峭[7]。本研究是为数不多的在全面二孩政策实施期间调查中国女性人群妊娠合并糖尿病患病率和时间趋势的研究之一,反映了人口政策变化对广东省妊娠合并糖尿病患病率变化趋势的影响。
研究结果显示广东省妊娠合并糖尿病患病率总体呈线性递增趋势,2020年患病率是2016年的1.9 倍,高于河北省2015-2017年的1.4 倍GDM 增长速度[8]及浙江省的1.3 倍[5]。这可能与研究设计、研究时期不同有关,但也反映广东省妊娠合并糖尿病患病率的显著增加。在2016-2020年期间,广东省妊娠合并糖尿病总体患病率为7.48%,低于国际糖尿病联合会(IDF)估计的全球16.8%孕妇患有某种类型的妊娠高血糖[7]。IDF 估计妊娠合并糖尿病患者中84%是GDM,由此粗略估计广东省GDM患病率6.28%,低于北京GDM患病率24.24%[9]和浙江省的7.30%[5],高于河北省的5.33%[8],其处于中等水平。这种差异的原因尚未清楚,可能与本研究时间跨度更长、有GDM 史者妊娠和PGDM患者比例逐年增加、广东省地区糖尿病监测系统缺失报告率的下降有关。全面二孩政策开放以来高龄产妇占比逐年增高,2016-2017年一项全国横断面研究[10]显示每10 名育龄妇女中就有4 名计划生育第二个孩子,尤其是高龄女性,年龄是GDM 的危险因素[11-12]。本研究还历经COVID-19 大流行,研究表明暴露于应激性生活事件可能使人易患葡萄糖代谢紊乱、代谢综合征和未检测到的2 型糖尿病[13],广东省2020年妊娠合并糖尿病患病率显著升高与意大利一项研究[14]结果发现2020年COVID-19大流行期间GDM的患病率显著高于2019年分娩的匹配女性组相似。
本研究显示珠江三角洲患病率一直高于省内其他地区,粤东和粤西地区患病率处在较低水平,有明显的地区性差异。经济发达地区患病率较高这与以往许多研究结果相同[5,8],可能主要有四方面原因:第一,经济发达地区围产保健及医疗服务供给工作组织地较好,漏报较少且检出率高;第二,经济发达地区晚婚晚育率明显高于欠发达地区[15];第三,经济发达地区饮食结构更复杂,高糖高热量摄入比高;第四,经济发达地区环境污染较重,大气污染物是GDM 发生的危险因素[16],长期暴露于空气污染可抑制胰岛素作用或导致其抵抗。此外,三级医院妊娠合并糖尿病患病率最高,一级医院最低,不同医院级别患病率有明显差异,可能与三级医院多分布在城市,对GDM 的筛查较重视,医疗服务供给质量更好,检出率高[17]及孕产妇大多信赖三级医院医疗水平,选择一级医院产检或生产的产妇数量相对较少有关。因此,有待进一步提高一级医院及经济不发达地区的诊治水平。通过相关性分析显示妊娠合并糖尿病与剖宫产、早产儿及围产儿死亡均呈高度正相关,这与WANG 等[18]的回顾性队列研究结果一致。HIP 与不良妊娠结局之间的关联可能受两个方面的影响:一方面,母体高血糖可能导致胎儿过度生长和新生儿出生体重过大,这可能导致剖宫产和早产风险更高;另一方面,GDM 的女性由于分娩异常、产伤和胎儿窘迫的发生率较高,可能会增加围产儿死亡的风险。
本研究尚有些许不足,由于糖尿病健康知识的缺乏,大部分女性妊娠前没有行糖尿病筛查,因此对于区分GDM 和PGDM 存在一定的难度,本探究只统计妊娠合并糖尿病患病率,没有分别统计PGDM 和GDM 人群的患病率,这使得广东省GDM患病率不够准确,未来还需进一步仍需完善其影响因素研究。但本研究为首次利用全省2 440 家医疗机构所报告的产科质量报表数据,其样本量大、覆盖面广、且时间跨度大,结果较以往的基于某些个别医院或地区分析获得的患病率更加准确、全面、可靠,具有一定的临床参考价值。
总之,广东省妊娠合并糖尿病患病率显著增加,有明显的地区差异性,且与不良妊娠结局呈正相关。广东省妊娠合并糖尿病防控应重点加强高发风险地区如珠江三角洲区域的防控工作,分配更多医疗资源来应对三胎政策可能引起的妊娠合并糖尿病患病率进一步上升,优化区域医疗资源布局以消除广东省内孕妇围产保健服务差异。
