宫颈原发Ewing肉瘤一例
2022-05-16薛华丹林澄昱刘婧娟金征宇何泳蓝
赵 佳,薛华丹,林澄昱,刘婧娟,金征宇,何泳蓝
中国医学科学院 北京协和医学院 北京协和医院放射科,北京 100730
原始神经外胚层肿瘤(primitive neuroectodermal tumor,PNET)是一种极为罕见的小细胞恶性肿瘤,起源于原始神经外胚层,可发生于全身各个部位[1],按照发病部位将其分为中枢神经系统胚胎性肿瘤和Ewing肉瘤/外周PNET。原发于宫颈的PNET属于Ewing肉瘤家族,具有发病率低、分化差、恶性程度高和病情进展快等特点,国内外文献大多为案例报道。本研究针对临床病例特点及影像学表现报道1例宫颈Ewing肉瘤并复习国内外相关文献。
临床资料
病史资料患者35岁女性,无明显诱因出现阴道流血3个月,淋漓不尽,偶有出血增多伴血块。妇科门诊查体:阴道内可见直径约6 cm糟脆肿物,左侧宫颈及前唇为肿物蒂部。左侧宫旁增厚,未达盆壁。胃镜:胃底、体多发糜烂灶,慢性浅表性胃炎。结肠镜:直肠外压性改变,内痔。4年前因甲状腺癌行右侧甲状腺根治性切除+淋巴结切除术,现口服左甲状腺素钠片1.75片/日,定期复查甲状腺功能未见异常。母亲因胃癌去世,否认家族性精神病、遗传性疾病病史。血常规、心电图及肝肾功能未见明显异常。
影像学及病理表现磁共振成像(magnetic resonance imaging,MRI)增强检查示宫颈分叶状T1加权像(T1-weighted image,T1WI)等信号、T2加权像(T2-weighted image,T2WI)高-稍高信号,伴斑片状液化坏死信号及斑点状出血信号(图1、2),最大垂直长径与短径为7.3 cm×7.0 cm,病灶弥散受限(图3),累及范围超过宫颈内口及外口(图4),宫颈基质不连续,可见宫旁浸润,阴道下1/3无累及,增强扫描不均匀强化(图5~7),双侧髂血管旁多发肿大淋巴结,大者位于左侧髂总动脉旁,短径约1.8 cm,未见明显强化。CT平扫示宫颈占位,密度不均,多发分隔,病灶内伴斑片状低密度灶(图8)。经腹及阴道联合超声检查示宫颈形态失常,由一低回声占据,主要位于后壁,形态不规则,内见丰富血流信号,分布不规则,考虑恶性病变。正电子发射计算机断层显像-CT示宫颈区代谢异常增高灶,累及子宫体下段及部分阴道,伴腹膜后腹主动脉旁(L3水平以下)、双髂血管多发淋巴结转移。病理(宫颈排出组织):小细胞恶性肿瘤(图9),结合免疫组织化学,符合原始神经外胚层肿瘤,伴少量畸胎瘤成分。免疫组织化学结果:AE1/AE3(-),WT- 1(-),SALL- 4(+),CD99(+),Fli- 1(弱+),巢蛋白(+),P16(-),LCA(-),Ki- 67指数(60%),Syn(部分+),SOX10(-)。
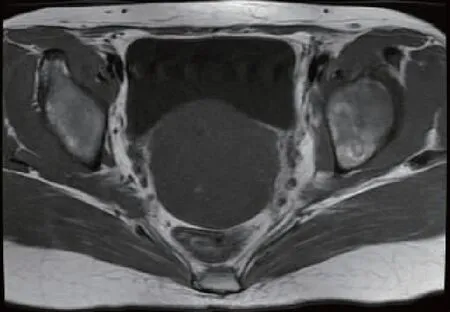
图1 T1加权像横轴位示宫颈增大,病灶呈等信号,内伴斑点状高信号

图2 T2加权像横轴位示宫颈增大,病灶呈稍高信号,内伴斑片状高信号
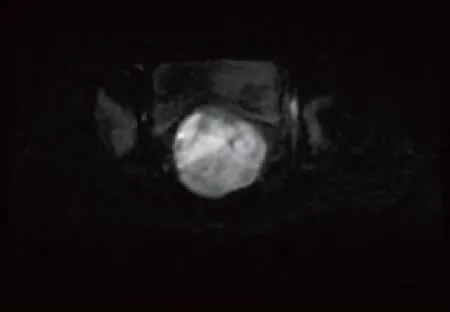
图3 扩散加权像示病灶呈高信号

图4 T2加权像矢状位示病灶累及范围超过宫颈内口及外口,宫颈基质不连续
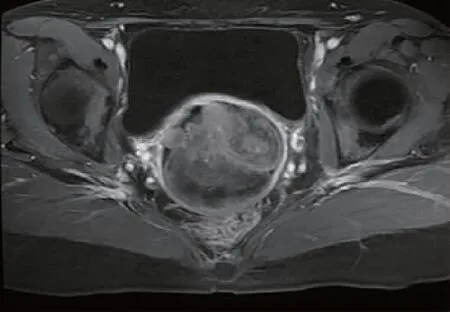
图5 T1加权像增强扫描横轴位示宫颈病灶形态不规则,分叶状,强化不均匀、分隔强化

图6 T1加权像增强扫描冠状位示宫颈病灶形态不规则,强化不均匀
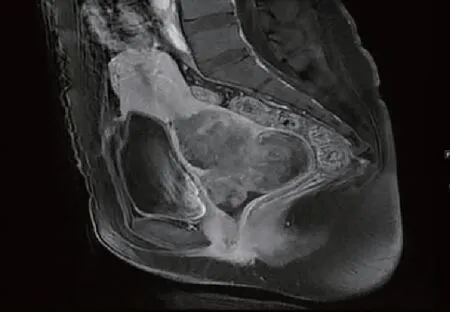
图7 T1加权像增强扫描矢状位示宫颈病灶形态不规则,强化不均匀

图8 CT平扫示宫颈占位,密度不均,病灶中心见片状低密度灶
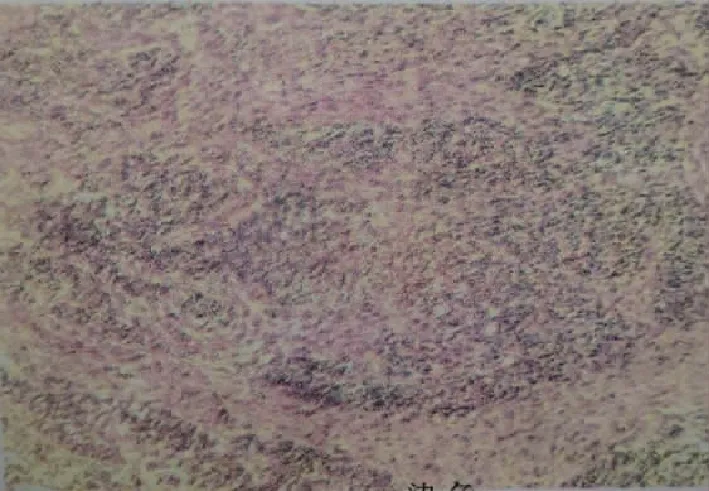
图9 病理诊断:(宫颈)恶性肿瘤,结合免疫组织化学,符合原始神经外胚层肿瘤,伴少量畸胎瘤成分
讨 论
宫颈Ewing肉瘤多见于有孕产史的育龄期妇女。临床表现不典型,多为不规则阴道出血或盆腔包块,常因增长迅速肿块或疼痛、压迫等继发性症状就诊。妇科检查时大多表现为宫颈菜花状肿物或隆起外突生长包块,外观不易与宫颈癌相鉴别。大部分患者发现时已有远处转移,转移以血行转移为主。本例患者育龄期女性,不规则阴道流血就诊,检查所见宫颈占位,发现时已有双侧髂血管旁淋巴结转移,与其疾病特点相吻合。
Ewing肉瘤影像表现大多为软组织肿块,分叶状或形态不规则,病灶体积较大[2],有报道软组织肿块直径平均大于5 cm[3],这一特点也能反映其病情进展迅速。CT图像病灶密度多不均匀,等或稍低密度为主,部分中心可见更低密度区,符合囊性改变,增强扫描均呈不均匀强化[4],约不到10%的病灶可发生钙化[5],常为细小的、针尖样钙化[4,6]。MRI扫描肿瘤在T2WI上多表现为不均匀高信号,T1WI上等信号为主,多伴有囊变区,增强时呈明显强化[7],囊变区域在肿瘤大体标本上表现为病灶内大片坏死区,瘤内及瘤周可见紊乱的新生血管,可能与肿瘤侵犯供血血管致肿瘤坏死有关[5,8]。本例患者平扫CT表现为病灶稍低密度为主,中心可见更低密度区;MRI呈分叶状T1WI等信号、T2WI高信号,伴坏死、出血信号,符合其影像学特点。Ewing肉瘤具有高度侵袭性,常发生远处转移,淋巴结转移者较少见[9],常有周围组织浸润。本例患者病灶MRI可见宫旁浸润,有双侧髂血管旁淋巴结转移,未见明显远处转移,导致这种差异的原因可能与发病部位不同有关。
本例为原发于宫颈的Ewing肉瘤,发病部位不典型,影像学特点在于宫颈病灶体积较大呈分叶状,CT及MRI显示囊性病变为主,边界清晰,病灶内见液化坏死及出血,周围组织(如子宫、阴道等)虽尚未受累,但可见淋巴结转移。结合临床总结此病例特点:(1)患者较年轻,为育龄期女性;(2)影像检查病灶体积较大,边界清晰,囊性成分为主;(3)对临近组织侵犯程度较轻,但早期发生淋巴结转移。鉴别诊断应考虑以下病变:(1)宫颈癌:临床表现典型接触性阴道流血,影像学表现主要为黏膜增厚或肿块,形态不规则,边界欠清,富于侵犯性,可破坏宫颈壁而侵犯宫旁组织;(2)宫颈神经内分泌癌:病例罕见,侵袭性强,特征性影像表现为T1WI低或等信号,T2WI稍高信号,扩散加权成像高信号,表观扩散系数值偏低,增强扫描呈持续型不均匀强化;(3)淋巴瘤:影像表现实性成分为主,增强扫描常呈明显强化;(4)宫颈肌瘤:恶变概率低,转移少见,T2WI多呈明显低信号。
宫颈Ewing肉瘤治疗方面目前尚无统一的共识及标准治疗方案,通常参考其他类型宫颈癌治疗方法,即手术联合化疗,酌情放疗。手术方式多为广泛性全子宫切除术+双附件切除术+盆腔淋巴结清扫术+腹主动脉旁淋巴结清扫术。化疗方案多参照其他部位Ewing’s肉瘤,一般采用顺铂、环磷酰胺、多柔比星、依托泊苷等药物,具体方案因人而异,目前仍无最佳方案。放疗可根据个体差异行部分或全身性的放疗。本病例确诊后29个月内行多次放疗、化疗及靶向治疗,病情控制欠佳,遂行“全子宫+双附件切除术”,随访33个月至今患者一般状况尚好。
宫颈Ewing肉瘤一般预后较差,究其原因可能有以下几点:首先,宫颈Ewing肉瘤是高度侵袭性肿瘤,易复发、转移,多数病例发现时已发生微转移,导致生存期及生活质量下降;文献报道宫颈Ewing肉瘤共6例均行手术治疗,其中2例可见盆腔淋巴结转移,1例术后6个月发生双肺转移[10- 12]。其次,宫颈Ewing肉瘤发病率低,治疗方法不统一,治疗经验缺乏,故对其治疗较为棘手。最后,因其发病罕见,临床医师经验不足易误诊,很难对其进行有效地治疗。
综上,若女性育龄期患者宫颈病灶较大,囊性成分为主伴出血坏死,且影像表现支持恶性病变,不侵犯周围组织但有淋巴结转移,应考虑宫颈Ewing肉瘤的可能。宫颈Ewing肉瘤影像学检查首选MRI,虽不能明确诊断,但在评估疾病的范围、浸润深度、是否有远处转移以及临床分期、治疗方案的确定和治疗效果的评估复查方面有较大价值,用于疾病治疗后评估及复查也更加全面且简单易行。治疗方面大多选择手术联合化疗方案,但预后情况不乐观。期待临床医师进行更深入的认识和探究,早日制定规范化的治疗方案,改善预后。
