阿司匹林、氯吡格雷抵抗相关基因多态性及其与复发性脑梗死的关系
2022-05-16刘德彬陈晓璞陈文杰黄银婷何文贞
刘德彬,陈晓璞,陈文杰,黄银婷,何文贞
(1.汕头大学医学院,广东 汕头 515041;2.汕头大学医学院第一附属医院 神经内科二区,广东 汕头 515041)
脑卒中的病死率、致残率较高,脑梗死约占脑卒中的80%,严重威胁到患者生命安全。主要采取抗血小板聚集药物阿司匹林及氯吡格雷对脑梗死进行二级预防。虽然阿司匹林及氯吡格雷对患者的治疗有一定帮助,但是上述两种抗血小板聚集药物治疗不同脑梗死患者的疗效差异显著,不能在所有患者中充分发挥抗血小板聚集的作用,依然存在脑梗死复发风险。这在一定程度上是受抗血小板聚集药物反应性降低的影响,医学上将这种对抗血小板聚集药物呈现低应答或者无应答的现象称之为“抵抗”[1]。既往研究表明,药物有效性降低可能与药物的剂量、个体吸收的差异、患者的依从性、基因多态性、性别等有关[2-5]。本研究通过探讨阿司匹林及氯吡格雷抵抗相关基因多态性及其与复发性脑梗死的关系,旨在为脑梗死的治疗提供帮助。
1 资料与方法
1.1病例选择 选取2019年4月至2020年12月我院神经内科收治的脑梗死患者98例,其中男64例,女34例,年龄30~88岁,平均年龄为(49.45±11.12)岁。纳入标准:①满足脑梗死诊断标准(头颅CT或头颅MRI有脑梗死病灶,并有相对应的临床表现,TOAST病因分型为大动脉粥样硬化型及小动脉闭塞型);②遵医嘱规律服用脑梗死二级预防药物治疗;③血小板计数为100~350×109/L。排除标准:①不明原因型及其他明确病因型的脑梗死;②短暂性脑缺血发作;③血小板异常;④凝血功能异常;⑤心房颤动;⑥器质性心脏病;⑦血液系统疾病或者恶性肿瘤;⑧严重心、肝、肾功能不全;⑨氯吡格雷、阿司匹林过敏者。
1.2方法 通过我院信息数据系统,回顾性分析患者临床资料,包括阿司匹林及氯吡格雷抵抗相关基因检测结果、性别、是否为复发性脑梗死。阿司匹林药物相关基因型:①中度抵抗型:血小板膜糖蛋白Ⅲa(glycoprotein Ⅲa,GPⅢa)(PLA1/A1)+ 血小板内皮聚集受体1(platelet endothelial aggregation receptor 1,PEAR1)(GA)+前列腺素内过氧化物合酶1(prostaglandin-endoperoxide synthase1,PTGS1)(AA);②重度抵抗型: GPⅢa(PLA1/A1)+ PEAR1(AA)+PTGS1(AA);③敏感型: GPⅢa(PLA1/A1)+ PEAR1(GG)+PTGS1(AA)。氯吡格雷药物相关基因型:①中代谢型:CYP2C19*1*2型[GG/GA]及CYP2C19*1/*3型[GA/GG];②慢代谢型:CYP2C19*2/*2型[GG/AA]及CYP2C19*2/*3型[GA/GA];③快代谢型:CYP2C19*1/*1型[GG/GG]。
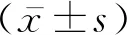
2 结 果
2.1阿司匹林、氯吡格雷基因型分布 氯吡格雷中代谢型合并阿司匹林中度抵抗型、重度抵抗型、敏感型分别为22例、7例、13例。氯吡格雷慢代谢型合并阿司匹林中度抵抗型、重度抵抗型、敏感型分别为12例、7例、11例。氯吡格雷快代谢型合并阿司匹林中度抵抗型、重度抵抗型、敏感型分别为10例、10例、6例。不同氯吡格雷基因型合并不同阿司匹林基因型差异无统计学意义(P>0.05),见表1。

表1 阿司匹林、氯吡格雷基因型分布[例(%)]
2.2阿司匹林抵抗相关基因型与复发性脑梗死关系 与阿司匹林敏感型相比,阿司匹林重度抵抗型脑梗死占比较高,差异有统计学意义(P<0.05);不同性别阿司匹林抵抗相关基因型分布差异无统计学意义(P>0.05),见表2。

表2 阿司匹林抵抗药物相关基因型与性别、复发性脑梗死关系[例(%)]
2.3氯吡格雷抵抗相关基因型与复发性脑梗死关系 不同氯吡格雷抵抗相关基因型复发性脑梗死占比差异无统计学意义(P>0.05);不同性别氯吡格雷抵抗相关基因型分布差异无统计学意义(P>0.05),见表3。

表3 氯吡格雷抵抗相关基因型与性别、复发性脑梗死关系[例(%)]
2.4阿司匹林基因型联合氯吡格雷基因型与复发性脑梗死的关系 阿司匹林中/重度抵抗型合并氯吡格雷中/慢代谢型复发性脑梗死占比高于阿司匹林敏感型和(或)氯吡格雷快代谢型,差异有统计学意义(P<0.05),见表4。

表4 阿司匹林基因型联合氯吡格雷基因型与复发性脑梗死的关系[例(%)]
3 讨 论
脑血管疾病、心脏疾病及恶性肿瘤是目前世界上病死率最高的3类疾病,脑梗死具有极高的发病率、致残率及病死率,严重地威胁人们的身体健康。虽然,抗血小板聚集治疗可在很大程度上对缺血性脑卒中起到二级预防作用,能够将脑梗死复发风险与死亡风险控制在一定范围,从而提升治疗效果。但是,一部分患者虽然严格按照医嘱规律服用抗血小板聚集药物,却依旧存在脑梗死复发的情况,主要原因是患者对抗血小板药物出现了抵抗现象[6-8]。研究表明,氯吡格雷及阿司匹林抵抗与其基因多态性相关[9-35]。
氯吡格雷作为噻吩吡啶类抗血小板聚集药物中最重要一员,是一种高选择性、不可逆的二磷酸腺苷(adenosine diphosphate,ADP)受体拮抗剂,其活性代谢物主要通过与血小板的ADP受体(P2Y1及P2Y12受体)特异性结合,抑制血小板膜ADP受体的表达及结合,从而发挥抑制血小板活性的作用。而氯吡格雷作为一种无活性的前体药品,经肠道吸收进入人体后,大部分(约85%)经酯酶水解成无活性的羧酸衍生物,剩余约15%在肝脏中通过CYP2C19、CYP1A2、CYP2B6转化为中间代谢产物2-氧-氯吡格雷,再经CYP2C19等肝酶催化生成活性硫醇代谢物起到抗血小板聚集作用。CYP2C19作为氯吡格雷代谢关键酶,对氯吡格雷的活化至关重要,对氯吡格雷的代谢物水平、治疗过程中的血小板反应性、心脑血管事件风险等均可产生一定影响,而其活性与自身基因多态性密切相关[10-12]。相关研究证实,与快代谢型(CYP2C19*1/*1)相比,中代谢型(CYP2C19*1/*2、CYP2C19*1/*3)、慢代谢型(CYP2C19*2/*2、CYP2C19*2/*3)CYP2C19活性降低,氯吡格雷的活化代谢产物生成减少,抗血小板聚集作用减弱,复发性脑梗死风险升高;而快代谢型抗血小板效果较好,同时还能在一定程度上降低心脑血管疾病的复发风险,但不良反应发生率增加[13-17]。黄丽云等[18]通过对比口服氯吡格雷7天后患者最大血小板聚集率进行研究发现,氯吡格雷快代谢型组最大血小板聚集率明显下降(约下降了43.5%),慢代谢型组最大血小板聚集率仅下降了11.7%,差异有统计学意义(P<0.05)。与郁金凤[19]研究结果类似。而Guirgis等[20]研究证实,氯吡格雷抵抗是预测缺血性事件的重要因素,CYP2C19功能丧失的患者再发缺血性事件的风险增加30%。许宏磊等[21]对226例急性脑梗死患者的前瞻性研究显示,氯吡格雷快代谢型患者应用氯吡格雷治疗后,预后良好的概率约为慢代谢型患者的3.4倍。从以上研究结果可以看出,氯吡格雷抵抗相关基因多态性对抗血小板效果影响显著,携带功能缺失的等位基因,可导致治疗后残余血小板的高反应性,引起复发性脑梗死的概率升高。本研究结果显示,氯吡格雷抵抗相关基因型对复发性脑梗死无影响(P>0.05),与以上研究结果存在一定差异,可能与研究对象的筛选标准不同或研究样本量较小有关,后续可进一步细化入选标准、增加样本量进行深入研究。
而作为血栓素A2抑制剂的阿司匹林,同样是缺血性脑卒中二级预防中重要的抗血小板聚集药物,在心脑血管疾病防治中拥有基石地位。阿司匹林可以有效抑制血小板的活化和聚集,预防血栓形成,有效降低缺血性脑卒中患者再发脑梗死的风险。尽管各国指南均对阿司匹林的疗效给予了极大肯定,但仍有部分患者在规范接受阿司匹林治疗后无法达到预期疗效。阿司匹林抵抗受众多因素影响。研究表明,GPⅢa、PEAR1、PTGS1等基因的基因多态性与阿司匹林抵抗、脑梗死复发风险密切相关[22-25]。①GPⅢa是细胞黏附受体整合素家族成员之一,介导血小板聚集的最后途径。血小板通过 GPⅢa与纤维蛋白、纤维连接蛋白等黏附蛋白特异性结合,参与血小板的聚集,导致血栓形成。不同GPⅢa基因型(PLA1/PLA1、PLA1/PLA2、PLA2/PLA2)导致血小板功能各异。Papp等[26]研究发现,在阿司匹林抵抗的受试者中,PLA2等位基因出现频率要显著高于对阿司匹林敏感的受试者,同时该研究结果显示,所有基因型为PLA2/PLA2的受试者对阿司匹林的抗血小板效果不佳。Szczeklik等[27]研究发现,与PLA1等位基因比较,PLA2等位基因更容易导致血栓形成,与Papp等研究结果一致。②PEAR1是一种在血小板和内皮细胞中高度表达含有表皮生长因子的重复跨膜受体,通过调控PI3K/PTEN通路,影响血小板的活化、聚集[28]。国内外多项研究证实,PEAR1基因的多态性(野生型:GG,突变型:AG、AA)与阿司匹林抵抗有密切关系。李建设等[29]研究发现,基因纯合突变增加标准治疗方案患者脑梗死的复发风险。相比于PEAR1的GG基因型,AA和GA基因型血小板聚集率显著升高,对阿司匹林的敏感性下降,且突变位点越多,血小板聚集率越高,对阿司匹林敏感性越差[30-31]。我国的一项相关研究发现,在PEAR1基因型中携带A等位基因的患者在服用相同阿司匹林的情况下更容易发生复发性脑梗死[32]。③PTGS1又称环氧化酶-1(COX-1),是花生四烯酸转变为前列腺素过程中的限速酶。阿司匹林通过不可逆地抑制COX-1,阻止花生四烯酸的有效转化,从而抑制血栓素A2的形成,发挥抗血小板功能。Maree等[33]研究表明,PTGS1基因多态性与阿司匹林抵抗相关,PTGS1基因突变下调了其转录水平,导致个体对阿司匹林无应答的风险增高,从而引起心脑血管不良事件的发生风险增高。PTGS1中AA基因型患者的血小板聚集率低于AG及GG基因型患者, 阿司匹林治疗有效率高于AG及GG基因型患者[34]。同时,许海宁等[35]发现,PTGS1基因突变是急性脑梗死患者阿司匹林抵抗的危险因素之一。阿司匹林抵抗相关基因多态性与缺血性脑血管事件的复发相关,本研究结果提示,阿司匹林重度抵抗型患者在规律抗血小板治疗的情况下仍容易出现复发性脑梗死,与上述研究结果相符。
本研究结果显示,阿司匹林重度抵抗型患者及阿司匹林为中/重度抵抗型合并氯吡格雷中/慢代谢型患者在规律抗血小板治疗情况下仍容易出现复发性脑梗死,而不同性别阿司匹林基因型分布和氯吡格雷基因型分布差异无统计学意义,氯吡格雷抵抗相关基因型分布与阿司匹林抵抗相关基因型分布无明显联系。因此,临床医师在治疗脑梗死时,需要综合考虑多方面因素,尽可能完善抗血小板药物相关基因检测,并根据患者实际情况,制定个体化治疗方案,从而更好地预防复发性脑梗死。本研究不足之处:①为回顾性研究,未能进行随机设计,可能存在选择偏倚;②样本量较少,仅在单个医疗中心中筛选样本,代表性较差。后续可纳入多个医疗中心,并通过设计随机对照研究,进一步深入对比阿司匹林及氯吡格雷抵抗相关基因多态性与复发性脑梗死的关系。
