椎管后壁切除内固定结合早期康复治疗胸腰段黄韧带骨化症的临床研究
2022-05-11姜效韦刘娜张杨梅马超刘磊拾坤井贵龙
姜效韦,刘娜,张杨梅,马超,刘磊,拾坤,井贵龙
(1.徐州市中心医院康复科,江苏 徐州 221009;2.徐州医科大学附属徐州康复医院/徐州市康复医院康复科,江苏 徐州 221018;3.徐州市中心医院骨科,江苏 徐州 221009)
胸椎黄韧带骨化症(thoracic ossification of ligamentum flavum,TOLF)是指由于各种原因导致黄韧带增生、肥厚和骨化,引起胸椎管狭窄并产生脊髓压迫相应症状的脊柱疾病[1]。对于TOLF保守治疗效果欠佳,往往需要手术治疗,手术方式以椎管后壁切除减压为主,常用的术式有:整块椎板切除术、分层椎板切除术、椎板成形术等,其中“揭盖式”整块椎管后壁切除法在临床上应用较广[2]。胸腰段是脊柱生物力学应力集中处[3],单纯椎管后壁减压可以缓解神经症状,但由于后方韧带复合体遭受破坏,远期常常会出现胸椎后凸畸形引起腰背部疼痛,甚至导致脊髓受压,神经症状加重。因此,针对胸腰段黄韧带骨化所致胸椎管狭窄,采取椎管后壁切除结合后外侧融合内固定可避免后期出现胸腰段后凸畸形,减少腰背部疼痛。我科于2010年1月至2020年1月应用椎管后壁切除后外侧融合固定术结合早期康复治疗胸腰段黄韧带骨化症共32例,取得良好疗效,现报告如下。
1 资料与方法
1.1 一般资料 2010年1月至2020年1月,收集徐州市中心医院诊断为胸腰段黄韧带骨化症并进行胸腰椎后路椎管后壁切除内固定及早期康复治疗的患者32例,男17例,女15例;年龄42~74岁,平均(56.0±8.2)岁。术前患者出现疼痛或神经压迫症状时间为0.5~70个月,平均(23.2±8.4)个月。其中诊断为单节段黄韧带骨化13例,双节段黄韧带骨化13例,三节段5例,四节段以上1例。32例胸腰段黄韧带骨化症患者累及胸腰椎共58个节段,平均(1.84±0.9)个节段,主要分布于T10~T12,术前或术中发现合并硬脊膜骨化10例。
1.2 主要临床症状、体征和影像学表现 本研究中32例患者症状发展特点多为缓慢加重,合并有下肢感觉运动障碍、行走困难的为28例,存在腰背部疼痛患者12例,存在胸部感觉明显减退的10例,存在下肢疼痛的12例,存在排尿障碍13例。查体时存在感觉平面的13例,合并有下肢肌张力升高的19例。所有患者均行CT及MRI检查后明确诊断存在单节段或者多节段黄韧带骨化、胸椎管狭窄。
1.3 手术方法 术前根据患者CT及MRI显示的黄韧带骨化节段、查体的体表定位、患者的症状等综合决定术中需要椎板减压的范围,在确保治疗效果的前提下尽可能减少手术创伤。患者全身麻醉成功后,取俯卧位。纵向切口以需要减压节段为中心,范围为超出需要减压的黄韧带骨化节段上下各1个节段。充分暴露棘突、椎板及关节突关节,置入定位针,透视确认位置良好后进行椎板切除减压。采取椎板整块切除法,切除棘突及周围韧带等软组织,充分暴露椎板,用刮匙刮除板表面软组织,保证椎板及关节突周围视野清晰,沿两侧关节突中点,用高速磨钻或超声骨刀纵向开槽,逐渐切开椎板两层皮质及骨化的黄韧带组织;夹住椎板整块提起,用神经剥离子或尖刀片小心分离骨化巢与硬膜囊黏连,切除整块椎板及骨化巢,完成彻底减压后检查硬膜搏动良好,然后行椎弓根系统置入,透视确认内固定位置良好,减压产生的碎骨粒植入双侧横突间。对于硬脊膜撕裂(dural tear,DT)者,首先考虑采取细丝线间断缝合,对于不能缝合或硬脊膜缺损者,覆盖以生物防黏连膜及游离脂肪垫,并增加缝合密度逐层严密缝合,留置引流管。
术后予以止痛消肿、抗感染及营养神经等药物治疗。对出现脑脊液漏的患者,使用引流管进行常压引流,7~10 d待伤口愈合后拔除引流管,术后由康复治疗师对患者进行肌力训练、膀胱功能训练、物理因子治疗、针灸等综合康复治疗,对合并排尿困难的患者制定饮水计划,实行间歇导尿。
1.4 疗效评估 记录患者术前及末次随访的疼痛视觉模拟评分(visual analogue scale,VAS)、局部后凸角、日本骨科协会评分系统(Japanese orthopaedic association,JOA)评分。根据Hirabayashi法计算神经功能改善率,改善率=(末次随访评分-术前评分)/(11-术前评分)×100%。疗效根据改善率分4级:改善率≥75%为优;50%≤改善率<75%为良;25%≤改善率<50%为一般;改善率<25%为无改变。
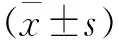
2 结 果
32例胸椎管狭窄合并黄韧带骨化的患者手术均按计划完成,平均切除节段(1.4±0.3)个;手术时间100~240 min,平均(175.3±46.4)min;出血量200~600 mL,平均(328.5±102.3)mL。随访时间为18~57个月,平均(34.8±8.6)个月。末次随访均无神经症状加重且末次随访前未进行二次手术治疗。患者术前腰背部VAS评分(3.2±1.2)分,末次随访腰背部VAS评分(1.1±0.4)分,末次随访腰背部VAS较术前减轻(P<0.05);患者术前局部后凸角(16.85±6.22)°,末次随访局部后凸角(14.54±5.34)°,末次随访局部后凸角较术前差异无统计学意义(P>0.05);患者术前JOA评分(5.23±1.12)分,末次随访JOA评分(8.15±1.34)分,末次随访JOA评分较术前明显改善(P<0.05,见表1)。手术疗效:优15例,良8例,一般7例,无改善2例。患者平均JOA改善率74.8%。32例患者术中硬脊膜撕裂8例。合并硬脊膜骨化的10例患者中出现术中硬脊膜撕裂6例,术后脑脊液漏6例,采用加强抗感染、制动、头低足高位、延长引流管留置时间至伤口愈合等措施后恢复良好。所有患者伤口愈合良好,未出现中枢神经系统感染表现。
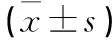
表1 术前及末次随访VAS、局部后凸角、JOA评分
典型病例为一57岁女性患者,因“腰痛伴双下肢无力1年,加重1个月”入院。诊断为“胸椎管狭窄(T9~L1),胸椎黄韧带骨化,胸椎后纵韧带骨化”,术前Frankel评分为D级,术前局部Cobb角为0°,完善术前检查后行T9~L1椎管后壁切除+减压融合内固定术,术后予以早期功能康复,术后神经功能恢复为Frankel评分E级,术后24个月随访Cobb角为5°,神经功能恢复为E级,后凸角无显著增加,无内固定松动断裂。手术前后影像学资料见图1~4。
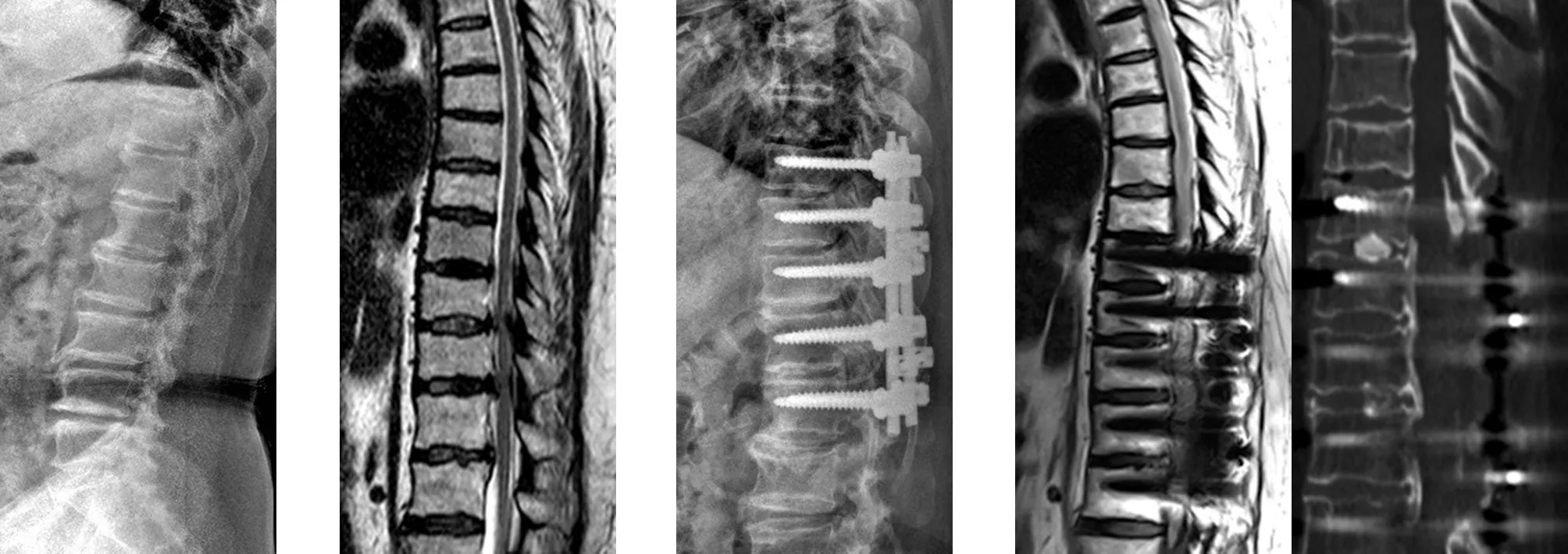
图1 术前X线片示胸腰段退行性改变 图2 术前矢状位MRI示胸椎管狭窄合并黄韧带骨化、后纵韧带骨化、脊髓受压 图3 术后2年X线片示局部Cobb角无显著增加 图4 术后2年CT及MRI示胸椎管明显扩大,减压效果好
3 讨 论
黄韧带骨化是引起胸椎管狭窄症最常见的原因,好发生于老年人,常常合并后纵韧带骨化、椎间关节增生肥大、骨桥形成等病理改变[4]。本研究发现发病年龄平均(56.0±8.2)岁,退变因素可能在胸椎管狭窄的发展中起到一定作用。此外,受累的胸椎主要分布在下位胸椎,依次为T10~T11(23个节段,39.66%)、T9~T10(16个节段,27.59%)、T11~T12(14个节段,24.14%)位于胸腰段,但其中以下位胸椎为责任病灶的占91.38%,这些部位脊柱屈伸负荷和旋转应力最大,局部应力增加,导致其更容易出现黄韧带骨化、后纵韧带骨化、椎间关节增生等退行性改变[5]。
黄韧带骨化发病比较隐匿,大部分患者以下肢麻木无力、行走困难为主要症状入院,部分患者合并大小便失禁、下肢肌张力及腱反射亢进、病理征阳性等表现[6],在本研究中发生率均超过50%。本研究中多数患者起病缓慢,症状呈渐进性加重,主诉以下肢麻木无力为主,括约肌功能障碍少见;查体以肌张力升高、腱反射亢进、病理征阳性等上运动神经元损伤表现多见。本研究提示胸腰段黄韧带骨化以短节段(≤3个节段)多见,占所有患者的69%,而平均受累节段为(1.84±0.9)个,手术平均切除节段(1.4±0.3)个,获得满意疗效,提示不是所有骨化黄韧带均引起临床症状,临床医生需要根据感觉运动障碍确定神经平面结合患者的影像学结果综合判断责任节段,以减少手术范围、增加安全性,达到精准、微创治疗的目的。手术方式目前常采用全椎板切除术,对关节突内侧半、椎板、骨化的黄韧带进行广泛减压。本研究纳入病例均采用全椎板切除术结合椎弓根内固定,避免后期出现胸腰段后凸畸形,减少腰背部疼痛,并在术后进行早期综合康复治疗,促进神经功能恢复。
胸椎黄韧带骨化常见的手术并发症为术中神经损伤、硬脊膜破损、脑脊液漏、术后硬膜外血肿形成、术后感染、术后脊柱后凸畸形[7-8]。本研究中硬脊膜黏连比例达到53.13%,硬膜骨化占31.25%,术后脑脊液漏的发生率为18.75%。为减少硬脊膜破损和脑脊液漏的发生,术前需仔细评估是否存在硬脊膜骨化,术中小心操作、关闭切口时紧密缝合。如患者出现脑脊液漏,可予以头低脚高位及持续常压引流后及加强抗感染等治疗,大部分可愈合,少数患者需行清创缝合。术中出现脊髓损伤引起术后截瘫是该术式最严重的并发症之一,其发生可能与术中牵拉、压迫、脊髓再灌注损伤影响相关[9],当椎管受压面积达到80%以上时,术中减压操作时需格外小心,尽量避免用椎板咬骨钳直接减压,应使用高速磨钻或超声骨刀减压,术中注意操作轻柔,常用方法为“漂浮法”、“揭盖法”。椎管重度狭窄的患者术后容易出现脊髓水肿及缺血再灌注损伤,术中可静脉滴注500 mg甲泼尼龙,减轻脊髓水肿及再灌注损伤。本研究有2例患者术后出现脊髓损伤情况加重,随访时神经功能得到恢复。
胸椎管狭窄常常会导致不完全性脊髓损伤,导致下肢肌力下降、平衡功能障碍、感觉减退、神经源性膀胱、神经源性肠道、性功能障碍、肌痉挛、心理障碍、神经病理性疼痛、压疮等并发症[10-11]。规范的康复治疗能够明显改善患者的肢体功能及日常生活能力,而早期康复治疗能使患者获益更大[12]。国外学者Andrade及Sumida等[12-13]研究显示,术后2周内开始康复介入的患者,功能独立性评分明显较高,而术后3个月开始康复的患者,功能独立性评分较低。在国内早期康复介入对不完全脊髓损伤患者的功能改善作用也已得到许多临床研究的证实,对不完全性脊髓损伤患者进行术后早期康复治疗可显著降低患者的致残率,对下肢肌力下降、关节挛缩、肢体痉挛、下肢深静脉血栓、肺部感染、皮肤褥疮、尿路感染等并发症的预防具有很好的作用[14-16]。
既往研究中患者JOA神经功能恢复率介于31%~68%间[17-20]。本研究中随访时患者平均JOA改善率74.8%,手术疗效较以往研究略好,可能与术中彻底减压及早期康复治疗有关。
综上所述,椎管后壁切除内固定术结合早期康复治疗胸腰段黄韧带骨化症疗效肯定,可明显改善患者的神经症状、减少术后出现胸腰段后凸畸形,有效减少术后腰背疼痛。但本研究样本数量有限,缺乏长期随访结果,临床疗效有待更大样本的统计及长期随访结果进行验证。
