全髋关节置换术治疗误诊型髋脊柱综合征疗效观察
2022-05-11张泽丞邱红明
张泽丞,邱红明
(1.山东中医药大学中医学院,山东 济南 250014;2.山东中医药大学附属医院关节骨科,山东 济南 250014)
随着人口老龄化的加重,髋关节病变和腰椎退行性疾病在临床中越来越多,二者症状相似重叠,给正确诊断造成困扰。Offierski与MacNab[1]于1983年首次将腰椎和髋关节二者病变导致的腰部、髋周、下肢疼痛不适等一系列症状的综合征命名为髋脊柱综合征(hip-spine syndrome,HSS),并将其分为四型:简单型、复杂型、继发型、误诊型。简单型HSS
患者为髋关节和腰椎二者均有病变,但仅有1个部位导致明确的疼痛,诊疗较为简单;复杂型HSS患者兼有髋关节和腰椎病变,疼痛来源不明确,需行辅助检查以进一步区分;而继发型HSS患者的髋关节和腰椎病变共存且相互联系,互为因果,常由一处病变导致或加重另一处病变;误诊型HSS则是疼痛来源被错误判断所导致。然而HSS这一概念还未被众多临床医师所了解,在诊断治疗中常被忽视,所以误诊型较为多见。本研究回顾性分析山东中医药大学附属医院关节骨科于2019—2020年应用全髋关节置换术(total hip arthroplasty,THA)治疗的15例误诊型HSS患者,疗效满意,并对误诊漏诊原因及治疗方案进行分析,现报告如下。
1 资料与方法
1.1 一般资料 误诊型HSS患者共15例,其中男性8例,女性7例;年龄50~78岁,平均年龄(64.40±8.17)岁。其中单侧股骨头坏死6例,双侧股骨头坏死1例,单侧髋关节骨关节炎7例,单侧发育性髋关节发育不良1例。所有患者均有不同程度的下腰痛、下肢疼痛及功能受限。病程3~20年,平均(9.47±5.13)年。15例患者中行初次后路腰椎椎间融合术(posterior lumbar interbody fusion,PLIF)诊断为腰椎间盘突出的10例,椎管狭窄5例。两次手术间隔1~15年,平均(5.80±4.33)年。纳入标准:(1)临床诊断为HSS的患者;(2)PLIF术后仍有腰痛及下肢痛症状;(3)手术适应证明确,无手术禁忌,同意并愿意接受手术。排除标准:(1)行PLIF的原因是创伤后腰椎滑脱;(2)正在接受腰痛治疗。
1.2 手术方法 所有患者入院后行常规检查,排除手术禁忌后由同一团队实施THA。患者侧卧位,取髋关节后外侧入路,依次切开皮肤、皮下组织、深筋膜,顺肌纤维方向钝性分离肌肉。于股骨大转子肌肉附着处切断部分股外旋肌群肌肉,切开髋关节囊,使股骨头脱位,保留股骨矩约1 cm截骨。取出股骨头颈残端,清理关节囊,去除臼内增生结缔组织,髋臼锉逐级扩大髋臼,至露出软骨下骨新鲜渗血止,冲洗拭干。维持前倾15°外倾45°置入相应型号生物型金属臼杯,安装高交联聚乙烯内衬。屈曲内收患肢,逐级扩大股骨髓腔,打入合适型号生物型假体柄,安装陶瓷球头,牵引患肢,使之复位,测试髋关节稳定性及灵活性好。冲洗止血,切口内置引流管1根,依次关闭切口。术中注意调节双下肢等长(双下肢长度差距<2 cm),手术时间均控制在2 h内。
1.3 术后处理 术后常规防血栓治疗,术后4 d指导患者使用双拐下地无负重行走,术后1个月开始部分负重,直至术后2个月可以完全负重。
1.4 评价指标 所有患者于术后2、6、12个月门诊复查,拍摄骨盆正位、站立位腰椎正侧位X线片,应用视觉模拟评分(visual analogue scale,VAS)评估疼痛情况,采用日本骨科协会(Japanese orthopaedic association,JOA)评分及Harris髋关节评分(Harris hip scores,HHS)评价脊柱和髋关节的功能状态。
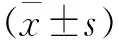
2 结 果
随访时间0.5~2.0年,平均(1.42±0.55)年。15例患者中有13例获得完整随访,2例于术后1年失访,随访期间无假体脱位、感染、松动等并发症。统计结果显示:所有患者的VAS、腰椎JOA评分及HHS在术后2个月相比于术前均有较明显改善(P<0.05);术后6个月随访时腰痛VAS、腰椎JOA评分及HHS较术后2个月仍有改善(P<0.05),但是髋痛VAS与术后2个月结果相比差异无统计学意义(P=0.083);术后1年随访时腰痛VAS评分及HHS与术后6个月相比有改善(P<0.05),髋痛VAS与术后6个月相比差异无统计学意义(P=0.564),腰椎JOA评分与术后6个月相比差异无统计学意义(P=0.874)。

表1 手术前后VAS、JOA及HHS评分比较分)
典型病例为一75岁女性患者,因“腰痛20年,右下肢疼痛1年,加重1个月”入院,诊断为腰椎管狭窄症(L4~5,L5S1)。详细问诊后得知患者左下肢麻木,以左足内侧三趾为著,偶有左下肢神经性跛行。因其受教育程度较低,认为麻木症状无足轻重,故未提及,仅诉以右下肢疼痛。术前腰椎CT示L4~5水平黄韧带肥厚伴骨化,硬膜囊受压,椎管容积变小;L5S1左侧椎间孔变窄,考虑患者左侧神经症状明显,故行L4~5全椎板、L5S1左侧半椎板切除椎管减压固定融合术。患者自述术后腰痛减轻,左下肢麻木消失,右下肢仍有疼痛,于术后28个月再次入院。患者入院后行髋关节正位X线片示右髋关节骨关节炎,仔细问诊并查体后认为患者右下肢疼痛症状未缓解,与上次腰椎手术并无明显因果关系,系髋关节骨关节炎引起,符合HSS,遂行右THA。术后患者自述腰痛减轻,下肢疼痛症状消失,步态恢复正常。此病例初次就诊于脊柱骨科时未行髋关节查体与影像学检查,忽视了髋关节的问题,虽然患者腰椎疾病诊断明确,腰椎问题得以解决,但右下肢症状治疗效果不理想。原因可能是髋关节和脊柱病变症状重叠,首诊医师凭经验诊断且忽略了患者主诉导致漏诊,THA解决了问题症结,所以术后患者疼痛消失,步态正常,疗效显著。手术前后影像学资料见图1~5。
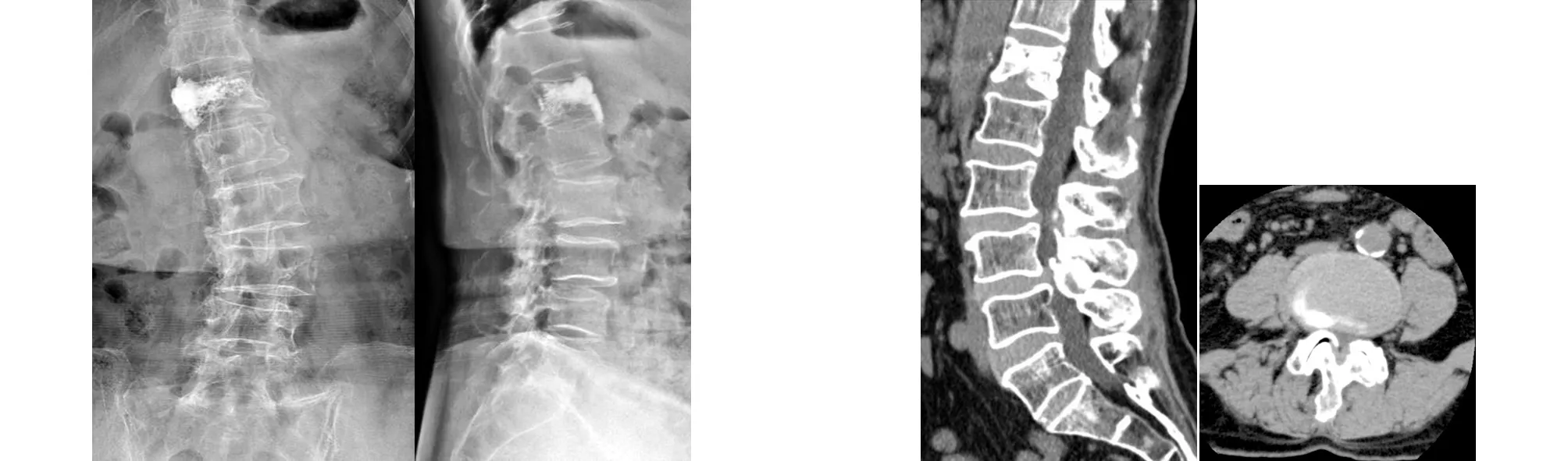
图1 术前正侧位X线片示脊柱侧弯,多椎体退行性改变 图2 术前CT示L4~5水平黄韧带肥厚伴骨化,硬膜囊受压
3 讨 论
随着医学发展,脊柱和髋关节这两个紧密相连的运动系统逐渐被视为一个整体[2]。由于脊柱和髋关节结构的退行性改变,经常会引起下背部、髋关节和下肢的疼痛和不适,所以临床应从整体来研究脊柱和髋关节疾病,而不是机械地将其割裂划分。本文纳入的患者初次就诊均在脊柱骨科,忽视了髋关节查体及髋关节影像学检查,导致腰椎术后疼痛症状不能完全消除,THA后方取得满意效果。
3.1 正确的诊断是前提 该病容易误诊、漏诊的原因可能有以下几点:(1)接诊医师先入为主的诊断思维。腰椎疾病和髋关节疾病都是临床常见疾病,二者广泛的临床症状及偶见的非特异性表现增加了诊疗难度,且症状常有相似重叠,初诊科室的不同可能导致诊断侧重有所差异,治疗结果也会发生改变。(2)患者主诉不够全面。有的患者只会强调目前最严重的疼痛症状,而忽略了髋关节疲劳或坐骨神经支配区麻木等异常感觉,患者的受教育程度也会影响其表达的准确性,从而对诊断造成干扰。(3)医师过于依赖放射检查而忽略了体格检查。有学者指出,疼痛强度、行走能力和功能障碍与腰椎管狭窄(lumber spinal stenosis,LSS)的核磁共振参数无相关性[3]。此类患者虽然放射学检查显示腰椎椎管狭窄比较严重,但可能并没有明显的神经症状,如果不进行髋关节检查,很难获得满意的效果。(4)临床医师对于HSS没有清晰的认识。部分临床医师对于疾病的诊疗仍然局限在某个解剖部位,导致对整体的判断不足。所以临床遇到此类腰腿痛的患者应首先明确主要矛盾,通过细致问诊,包括步态评估和髋脊柱伸展屈曲试验等在内的详细体格检查,有时还应进行髋关节和脊柱功能评分[4],加上完善的影像学支持,才能评估髋脊柱系统的整体情况,且完善的术前评估可降低围术期并发症的发生率[5]。需要明确区分的是髋关节病变引起的是下肢运动痛,而非放射痛,而腰椎病变好发于活动较多的L3~5节段[6],故常引起累及膝关节以下的下肢放射痛。Sun等[7]通过回顾性分析122例先髋患者,发现他们在髋关节正位X线片上出现脊柱异常的频率会增加。所以对于存在脊柱畸形的患者,应该仔细查体髋关节,排除由于髋关节固定畸形导致的脊柱畸形。如果查体和放射检查还无法明确疼痛来源,超声或透视引导下的髋关节内注射或能对鉴别诊断疼痛主要来源有所帮助[8]。
3.2 选择合适的手术 目前对于HSS的手术顺序一直存在较大争议,大多观点认为在THA前行腰椎融合术会导致THA脱位或翻修风险增加[9-11]。可能的原因是腰椎融合使腰椎活动度减小,降低了骨盆适应髋关节屈曲的能力,导致脱位率增加。而且在适应证正确的前提下,手术治疗椎管狭窄或腰椎滑脱疾患的成功率并不如髋关节置换的成功率高[12]。一些研究也发现THA不仅可以改善髋关节疼痛,也可以减轻下背部疼痛[13-17]。但是也有一部分学者持相反观点,认为应先行腰椎手术[18]。笔者认为,虽然THA疗效确切、成功率高,但是HSS患者手术顺序的选择仍应在仔细评估后综合考量,在术前进行详细的体格检查,完善髋关节站立正侧位及坐位侧位X线片等必要的影像学检查来评估其是否存在髋关节屈曲挛缩。如果存在髋关节屈曲挛缩应考虑对于脊柱序列的影响,首先行THA可恢复矢状面平衡,在恢复期过后再重新评估脊柱平衡,判断脊柱手术的必要性。如果没有髋关节屈曲挛缩,则应根据神经症状顺序,累及下肢的肌肉群和神经性跛行症状的先后,髋关节和腰椎功能评分以及患者自己的偏好等进行综合分析后决定手术顺序。如果已经接受过脊柱手术的患者要行THA,则应在安全范围内适度增加髋臼的前倾来避免碰撞,并进行更为长期的随访。
综上所述,髋脊柱综合征涉及多部位病变的特性导致其容易误诊漏诊,而如今愈发精细化的分科亦成为诊断此病的阻碍,这就对临床医师提出了更严苛的要求。本研究表明THA对于误诊型HSS患者的治疗效果较为确切,可供临床参考。然而在诊断过程中不应固化于思维定式,要通过严格仔细问诊、细致查体和影像学检查来避免误诊及漏诊,根据患者目前情况选择最适宜的手术方案,保证疗效的同时减轻患者的身心及经济负担。本研究不足之处在于样本量较小,今后仍需要大样本、多中心的随机对照研究来探究其治疗方案的普适性,也应该尽快制定相关的诊疗指南来规范诊疗,使其有法可循。
