“立体缝合”技术在腹腔镜巨大切口疝修补术中的应用疗效
2022-05-11侯泽辉余卓敏梁志强周太成李英儒曾兵陈双江志鹏
侯泽辉,余卓敏,梁志强,周太成,李英儒,曾兵,陈双,江志鹏
(中山大学附属第六医院胃肠、疝和腹壁外科/广东省结直肠盆底疾病研究重点实验室/国家重点临床专科,广东广州510655)
腹壁切口疝是一种常见的腹部手术后并发症,发生率达17.4%~35%[1-3]。随着病程的进展,部分患者会逐渐发展成巨大切口疝,不仅影响患者的生活质量,也会对其手术治疗带来巨大的挑战[4]。近年来国内外切口疝指南及专家共识[5-7]越来越强调手术过程对肌肉、筋膜的缝合关闭,恢复腹壁的完整性。对于疝囊容积较小、缺损不大的腹壁切口疝,通过常规的缝合方法可以解决缺损的问题。但对于巨大切口疝,常规的缝合会面临诸多困难,既往常采用开放、“杂交”或经皮穿刺关闭缺损的方式,但会面临缺损张力过大、无法消灭死腔、增加感染风险等问题[8-10]。“立体缝合”是基于缝合材料形态学进展创新出的一种缝合理念和技术,它改变了既往以两点受力“平面对合”缝合方式,能有效实现空间的立体折叠[11]。将这种技术应用到切口疝修补当中,不仅能实现腔镜下筋膜缺损的可靠关闭,还可以消灭疝囊死腔,恢复腹壁厚度。我们在实践中使用“立体缝合”法关闭缺损,取得了良好的效果,现报告如下。
1 资料与方法
1.1 患者资料
回顾性分析2018年1月—2020年6月中山大学附属第六医院胃肠、疝和腹壁外科行腹腔内网片修补术(intraperitoneal onlay mesh,IPOM)的巨大切口疝患者资料。纳入标准:⑴腹壁缺损最大径>12 cm 或疝囊容积与腹腔容积比>20%[6];⑵腹壁切口疝诊断明确并行IPOM 手术;⑶临床资料完整。排除标准:⑴合并其他手术;⑵术中因除缺损缝合困难以外的原因导致的中转开腹(如肠管损伤、大出血等);⑶有肝硬化腹水、结缔组织病、心脏或肾脏功能衰竭、低蛋白血症等共患疾病;⑷患者使用华法林、阿司匹林、氯吡格雷或其他影响凝血功能药物;⑸临床资料缺失。共79 例患者符合上述标准(图1),其中43 例采用“立体缝合”处理疝囊和缺损(研究组),36 例采用传统缝合方法关闭缺损(对照组)。本研究术前均获得患者同意,并签署知情同意书(伦理审批号:2022ZLYEL-63)。
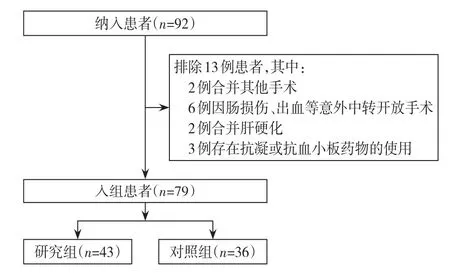
图1 病例筛选流程图Figure 1 Patient screening flow chart
1.2 手术方法
1.2.1 缝合材料关闭缺损所用缝线为1-0 鱼骨线(强生公司,美国),材质为聚对二氧环己酮(poly-p-dioxanone,PPDO),其抗张强度更大,属于慢吸收缝线,张力维持时间达3 个月以上,符合指南与共识推荐的用于肌肉、筋膜层缝合的缝线标准[5,7]。
1.2.2 手术步骤采用气管插管全身麻醉。手术参照IPOM 手术步骤[12-13]:⑴建立气腹,放置套管,探查腹腔;⑵腹腔粘连松解;⑶处理疝囊和缺损;⑷腹腔内放置、固定补片;⑸根据需要放置腹腔引流。两组患者手术的区别主要在于第3 步对疝囊和缺损的处理。研究组采用“立体缝合”法处理疝囊和缺损:⑴采用1-0 鱼骨线在腔内沿疝囊长径对疝囊底(疝囊顶)作第1 针连续缝合,缝合时带上疝囊壁组织,缝线跨度(最外侧进针点与出针点的距离)约3~5 cm,然后收紧缝线对疝囊进行第1 次折叠(图2A-B)。⑵同上方法,在第1 次折叠的两侧分别对疝囊体进行第2、3 针连续缝合(缝线跨度约3~5 cm,与第1 针的折叠可重叠0.5~1 cm),收紧缝线,实现对疝囊的第2、3 次折叠(图2C)。⑶每次疝囊折叠的范围取决于缝线的跨度,由于每针的缝合跨度为3~5 cm,因此每次疝囊折叠的范围约3~5 cm。经过多次折叠后,疝囊的空间基本消除,同时在缝线的逐步拉拢作用下,筋膜缺损的边缘也逐步靠拢。最后通过1~2 针的缝合,将筋膜缺损关闭(图2D)。对照组采用传统缝合方法关闭缺损:同样采用1-0 鱼骨线,在腹腔镜下连续缝合关闭缺损,缝合过程中尽量将疝囊顶部带入其中(图3A-C)。如果腔镜下缝合关闭缺损困难,予中转开放手术,完全关闭缺损之后重新建立气腹,腹腔内放置补片并固定。对于缺损无法完全关闭的情况,仅拉拢缩小缺损后腔内覆盖补片。

图2 “立体缝合”技术缝合关闭筋膜缺损,消灭疝囊腔隙A:连续缝合疝囊顶;B:收紧缝线进行疝囊的折叠;C:疝囊的第2次缝合折叠;D:完全关闭筋膜缺损Figure 2 Using "multidimensional suture" technique to close the fascia defect and obliterate the dead space of the hernia sac A:Continuous suture of the top of the hernia sac; B:Tightening the suture to fold the hernia sac; C:The second suturing and folding of the hernia sac;D:Complete closure of the fascia defect

图3 传统缝合方法关闭筋膜缺损A:从缺损的一侧进针,缝合时带上疝囊顶组织;B:从缺损的另一侧进针;C:连续缝合筋膜缺损Figure 3 Closure of fascia defect with traditional suture methodA:Needle insertion from one side of the defect,and suturing the defect together with the tissue of the top of the hernia sac; B.Needle insertion from the other side of the defect;C:Continuous suture of fascia defect
1.3 “立体缝合”的主要原理
由于鱼骨线的线身上有横向突起,将此线缝合成一圈,在形态上即形成一个类似“齿轮”的结构(图4A),每个突起就相当于齿轮上的“齿”。这种结构一方面改变了缝合时的受力点,由传统缝合的两点受力(进针点和出针点)转变为鱼骨线上每个齿的锚定形成的多点受力。另一方面,收紧缝线相当于缩小齿轮的半径,可以收缩被缝合组织的“空间”(图4B)。通过连续缝合,形成多个齿轮的组合,可以均匀、有效的分散组织张力和缩小疝囊空间,其效果在外科学上又称为消灭“死腔”。由于缝合的空间形态和缝合的效应都是三维的,因此该缝合方法称为“立体缝合”。通过逐步折叠疝囊,可以拉拢筋膜缺损的边缘,最后可以在相对低张的状态下实现筋膜层的完全缝合关闭,并且不会造成组织切割。
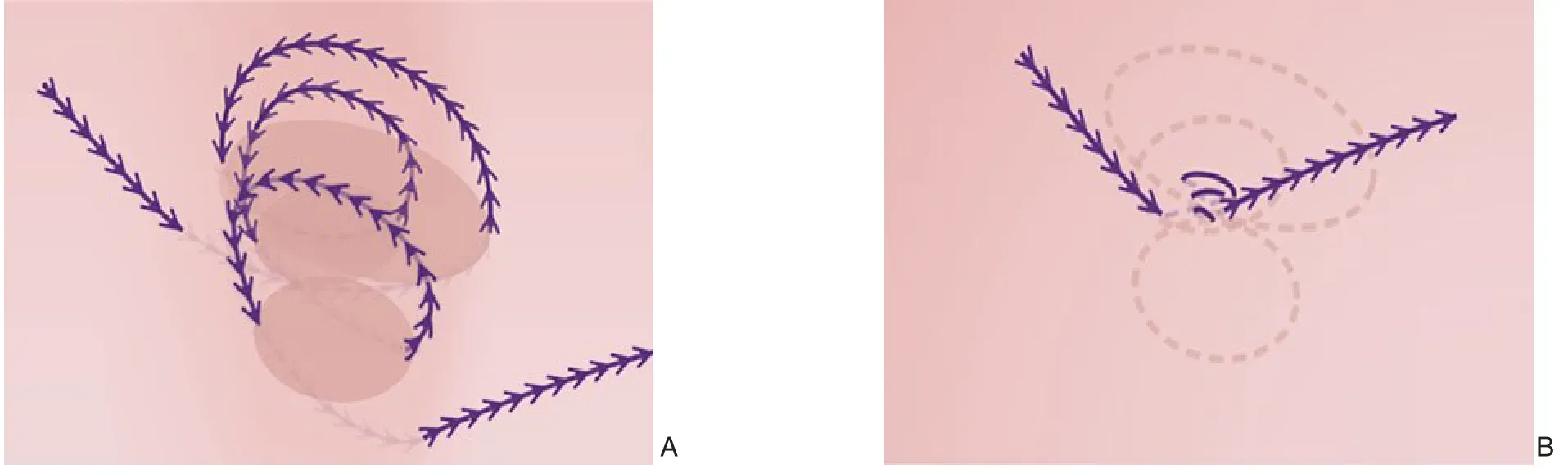
图4 鱼骨线的缝合原理A:缝合形成多个“齿轮”结构;B:拉紧缝线可以收缩被缝合组织的“空间”Figure 4 Principle of fishbone sutureA:A multiple"gear"structure after suture;B:Tightening the suture can shrink the"space"of the sutured tissue
1.4 结局指标及随访
主要结局指标为中转开腹发生率、无法完全关闭缺损发生率、关闭筋膜缺损缝合时间、手术时间、出血量。其他指标包括术后手术部位事件(surgical site occurrence,SSO)[14-15]如切口感染、积液、血清肿、补片感染等的发生率以及疝复发情况、住院费用、下床时间、术后住院时间等。术后随访通过门诊和电话完成,分别于术后1 周及第1、3、6、12 个月进行,肉眼观察局部有无肿胀、疼痛、包块等异常情况,如有则行彩超或CT检查,登记是否有手术部位事件的发生及复发情况。随访时间截至2021年6月31日。
1.5 统计学处理
使用SPSS 21.0 软件包对数据分析。符合正态分布的计量资料以均数±标准差(±s)表示,两组间的比较采用两独立样本t检验;不符合正态分布的计量资料以中位数(四分位间距)[M(IQR)],采用Mann-WhitneyU检验;计数资料采用例(百分数)[n(%)]的形式表示,两组的比较采用χ2检验或Fisher 精确概率检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者基本资料对比
两组患者性别、年龄、BMI、合并症、切口疝部位、缺损最大径、疝囊/腹腔容积比、ASA 分级差异均无统计学意义(均P>0.05)(表1)。

表1 两组患者基本资料比较Table 1 Comparison of the general data between the two groups of patients
2.2 术中情况对比
研究组患者均在全腔镜下完成手术,无中转开放病例,所有病例均实现了疝囊空间的完全消灭及筋膜缺损的关闭。平均关闭筋膜缺损总缝合时间(89.84±15.29)min,平均手术时间(181.51±18.23)min,出血平均(26.84±12.67)mL。对照组患者中因缺损关闭困难中转开腹7 例,在开放手术下缝合缺损。5 例无法完全关闭缺损,仅缩小缺损后腔内覆盖补片。平均关闭筋膜缺损总缝合时间(61.28±14.09)min,平均手术时间(157.72±19.17)min,平均出血量(27.25±11.83)mL。研究组患者无1 例中转开放手术,且均能完全关闭缺损,中转开放率及无法完全关闭缺损发生率远低于对照组,差异有统计学意义(P=0.003,P=0.017)。与对照组比较,研究组关闭筋膜缺损缝合时间、手术时间均大于对照组,差异有统计学意义(均P<0.001)。两组间术中出血量的差异无统计学意义(P=0.871)(表2)。
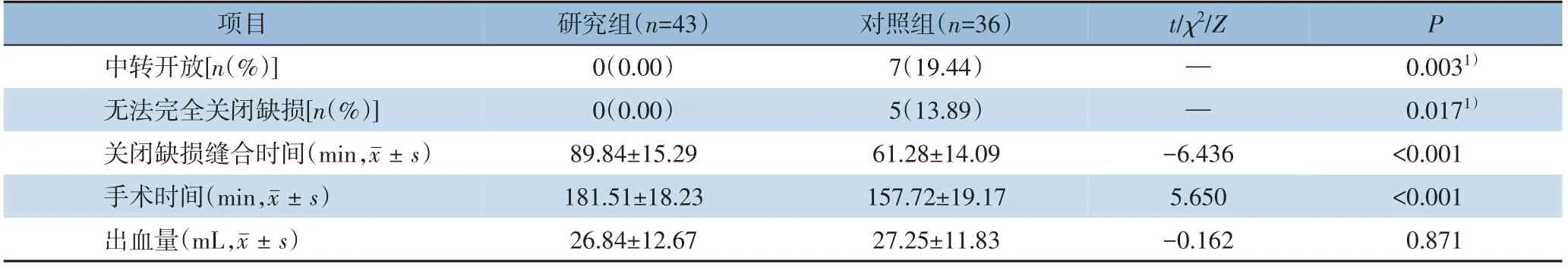
表2 两组患者术中情况比较Table 2 Comparison of the intraoperative variables between the two groups of patients
2.3 术后恢复及随访情况对比
研究组患者术后有1 例(2.33%)出现术后手术部位事件,主要为皮下积液,予保守观察1 个月后复查B 超提示积液吸收。对照组有6 例(16.67%)出现术后手术部位事件,包括2 例切口感染,4 例皮下积液,均予换药、引流等处理后好转。研究组术后手术部位事件发生率明显低于对照组,差异有统计学意义(P=0.043)。研究组随访1年无复发病例,对照组随访1年发现复发1 例,两组间复发情况差异无统计学意义(P=0.456)。术后下床时间、术后住院时间、住院费用两组间无统计学意义(P=0.192,P=0.440,P=0.283)(表3)。
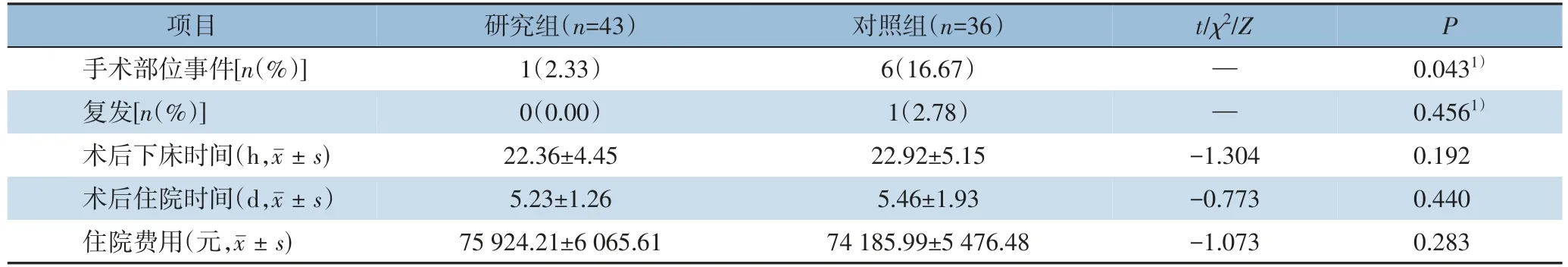
表3 两组患者术后情况比较Table 3 Comparison of postoperative conditions between the two groups of patients
3 讨论
目前腹腔镜技术被广泛应用于切口疝的治疗中,不仅可以减少手术创伤,缩短手术时间,也能减少切口感染、补片感染等并发症[17]。因而,目前也有学者[18-21]提出了“全腔镜修补”的概念,指切口疝的全部手术过程,包括分离粘连、缺损关闭、补片铺放过程全在腔镜下完成,不杂交切开疝囊,不经皮穿刺关闭缺损。而其中最重要的环节就是腔镜下关闭筋膜缺损的过程。筋膜层的有效关闭,一方面可恢复腹壁的连续性,有助于改善腹壁功能,另一方面可显著降低复发和腹壁膨出的发生率。筋膜层的关闭是通过外科缝合实现的,但常规的缝合是以组织两侧缘的进针点和出针点作为主要受力点,拉紧缝线后使伤口的两侧形成一种“平面”的对合。包括使用腹壁穿刺器经皮穿刺的缝合,也属于“平面”缝合的范畴。对于巨大切口疝,这种缝合会面临诸多的问题:⑴张力太大,难以直接拉拢肌筋膜缺损。⑵两个着力点承受的张力过大,容易造成组织切割。⑶由于缝线松脱或组织切割会导致组织对合力下降,影响组织的愈合。⑷难以解决疝囊的空间(残腔)问题。因此,巨大切口疝修补一直是疝外科医生所面临的难题。笔者所介绍的利用鱼骨线的“立体缝合”可有效解决上述问题,它的主要原理如前文所述。对于该方法的使用,笔者体会如下。
3.1 “立体缝合”技术在切口疝修补中的效果
对于巨大的缺损,无论是开放或腔镜手术下操作,均存在着一定的技术难度。本研究中,研究组均在全腔镜下完成手术,运用“立体缝合”技术,重新构建缝线对组织的作用力,改变以往常规缝合在“两个平面”的对合力,使作用力成为多个维度上均匀受力。在切口疝缺损的处理中,缝合时先从疝囊入手,对疝囊反复折叠,以消灭疝囊空间,同时兼具降低缺损张力的作用。在此基础上,最后再对缺损逐步关闭。运用这样的方法,使得巨大缺损在全腔镜下获得完全关闭变得可能。由于不需中转开放手术且可以完全关闭缺损,创伤小、组织渗出少以及残腔的消灭都在一定程度上减少术后切口积液、血清肿等并发症的出现,因而术后手术部位事件发生率远低于对照组。
对于多大的缺损可以实现全腔镜下的缝合关闭,而不需要采用开放或杂交的手术方式,或者组织结构分离技术(component separation techniques,CST)或桥接补片的方法,目前尚未有统一的标准[22-24]。研究组43 例巨大切口疝患者均实现了全腔镜下疝囊腔的消灭和缺损的关闭,由此可以推断,“立体缝合”方法可以适用于绝大多数巨大、大型切口疝。本研究随访过程无感染、复发病例,充分体现了“立体缝合”方法的有效性和安全性。
3.2 “立体缝合”技术的力学依据
“立体缝合”另一个重要优势是恢复了腹壁的厚度。巨大切口疝不是一朝一夕形成的,而是在腹壁张力和腹腔压力双重作用下,导致缺损范围逐渐增大,疝囊逐步显著[25-26]。根据拉普拉斯定律(Laplace's law)[27]:在特定压力下,曲面所承受的张力与曲面的半径成正比,与其厚度成反比。因此,恢复腹壁的厚度,就可以降低切口疝修复部位组织所承受的张力,有利于组织愈合,降低复发率[28]。笔者先从折叠疝囊入手,之后逐渐关闭筋膜缺损的修复过程,可以理解为切口疝的“逆生长”过程,最后得以恢复腹壁的完整性和厚度。研究组未出现复发病例,对照组有1 例,两组无明显差异,这可能是由于随访时间较短(1年)以及样本量较少所致,下一步研究应延长随访时间及加大样本量以进一步明确。
3.3 “立体缝合”技术存在的问题及解决方法
本研究结果显示,“立体缝合”修复巨大切口疝的主要问题可能在于缝合时间较长,且初学者所需时间可能会更长,而缝合时间的增加势必也带来手术时间的增加。因为切口疝缝合主要在“天花板”上进行操作,难度较大,且需要多次折叠疝囊,操作较繁琐。但值得注意的是,这种方法并不会为患者带来额外的负担,研究组的术中出血量、术后下床时间、术后住院时间及住院费用与对照组均无明显差异。缩短缝合时间主要可通过加强术者训练,提高腔镜下缝合的熟练度[29];另一方面,术前要设计好套管的位置,获得更好的操作夹角;再者,可通过调整患者体位和助手体外按压,改变操作的角度,有利于缝合的进行。
综上所述,“立体缝合”方法可有效关闭筋膜缺损,减少术后手术部位事件的发生率,有利于组织的愈合,降低复发率,而不增加患者的住院负担,未来还需开展大样本、高质量的前瞻性研究加以论证其效果。
利益冲突:所有作者均声明不存在利益冲突。
