经尿道前列腺气化电切术联合睾丸切除术对晚期前列腺癌病人的疗效研究
2022-05-11邓汉威
邓汉威
(四会市人民医院 外三科,广东 四会 526200)
0 引言
据统计前列腺癌是男性最常见的恶性肿瘤。这是一种主要发生在老年男性的疾病,前列腺癌患者确诊时的平均年龄约为66岁。大多数患者并不会死于前列腺癌,前列腺癌的死亡主要是由于癌细胞扩散到身体的其他部位,包括盆腔和腹膜后淋巴结、脊髓、膀胱、直肠、骨骼和大脑而引起的转移。随着人口预期寿命的不断上升,可以预见的是前列腺癌的发病人数仍然会不断增加,因而,明确前列腺癌的治疗方法尤为重要。在我国,前列腺诊疗有其特殊性,因前列腺癌早期症状主要表现为排尿困难、尿频等,和前列腺增生症往往容易混淆,而由于基层医院和一些经济不发达地区,前列腺筛查并不普及,患者自觉症状严重时,往往前列腺癌已为中晚期,淋巴结转移和远处转移并不少见,已无手术根治的可能,临床上的重点应该在于提高生活质量和延长预期寿命。其中,切除双侧睾丸的去势手术,能够减少体内绝大多数雄激素的产生,在晚期前列腺病人中有着重要意义[1-2]。目前,去势治疗已成为晚期前列腺癌伴骨转移病人的标准疗法,此外前列腺切除术也是解除梗阻、恢复尿道功能的关键。传统的经尿道前列腺切除术多为经尿道前列腺电切术,而最近的文献表明,经尿道前列腺气化电切术(TUVP)相较于传统术式更有优势,包括减少了失血量、为外科医生提供更好的手术视野[3]。然而,目前TUVP联合睾丸切除术对晚期前列腺癌病人的疗效的研究并不充分。本文拟研究TUVP联合睾丸切除术(研究组)与非手术治疗(对照组)对比,对晚期前列腺癌病人的临床疗效。
1 资料与方法
1.1 一般资料
2014~2019年所有在我科就诊且符合纳入标准的患者,均被邀请入组。在详细描述了每种治疗的优缺点后,由患者自行决定选择手术或非手术治疗,共有34例晚期前列腺癌患者纳入本研究,其中18例患者选择TUVP联合睾丸切除术治疗,16例患者选择非手术治疗。所有患者经活检确诊为前列腺腺癌。研究组中,年龄57~82岁,平均(62.80±12.12)岁,平均Gleason评分为(7.37±1.31)分。对照组中年龄34~79岁,平均(61.91±11.07)岁,平均Gleason评分为(7.25±1.30)分。两组患者一般资料无显著性差异(P >0.05)。本研究的纳入标准为:符合卫生部颁发的《前列腺癌诊断标准》,且TNM分期在Ⅲ期以上,伴有PSA水平升高和淋巴结增大;无明显手术禁忌证。
1.2 方法
对照组入选的16例患者接受药物去势联合抗雄激素药物。研究组则采取TUVP联合双侧睾丸切除术。前瞻性收集所有术前、围术期、术后资料。术后3个月及6个月时,常规对患者进行IPSS评分、最大尿流率、PSA、残余尿和生活质量评分的复查。
1.3 统计学分析
采用独立样本T检验和Mann-Whitney检验分别对两组正态和非正态数值变量进行比较。用夏皮罗-威尔克检验变量的正态性。采用卡方检验探讨定性变量之间的关系。
2 结果
2.1 患者一般临床特征及术前情况
两组患者的合并症、肿瘤分期和一般资料具有可比性,两组患者详细临床资料见表1。术前两组的IPSS评分、最大尿流率、残余尿量、PSA和生活质量评分均差异无统计学意义(P>0.05),具体见表2。
表1 两组患者一般临床资料对比()
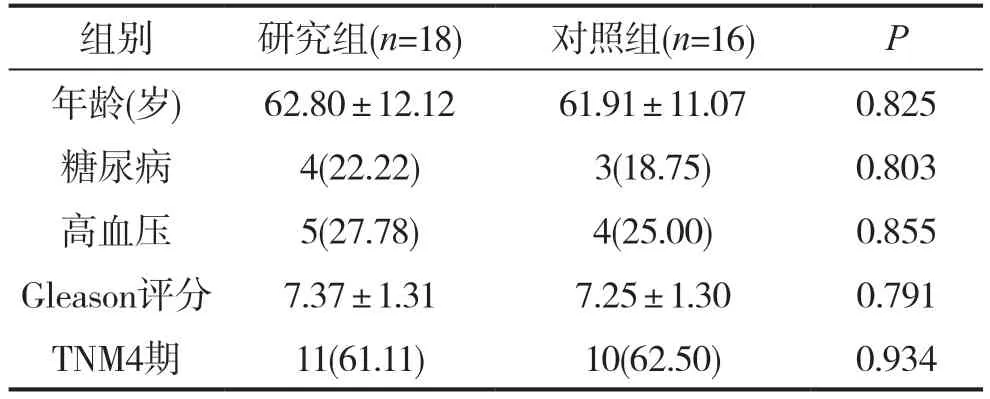
表1 两组患者一般临床资料对比()
表2 两组患者术前研究指标对比()

表2 两组患者术前研究指标对比()
2.2 术后3个月患者情况对比
术后3个月,两组患者的情况均改善,但程度差异较大。研究组的IPSS评分、最大尿流率、残余尿量和PSA的平均值均低于对照组,而生活质量评分改善和对照组差异无统计学意义(P<0.05)。患者术后3个月的各项统计指标详细值见表3。
表3 两组患者术后3个月研究指标对比()

表3 两组患者术后3个月研究指标对比()
2.3 术后6个月患者情况对比
在术后6个月,手术组的各项指标均进一步改善,而对照组并无进一步提升。研究组的IPSS评分、最大尿流率、残余尿量、PSA和生活质量的平均值均显著低于对照组(P<0.05)。具体见表4。
表4 两组患者术后6个月研究指标对比()
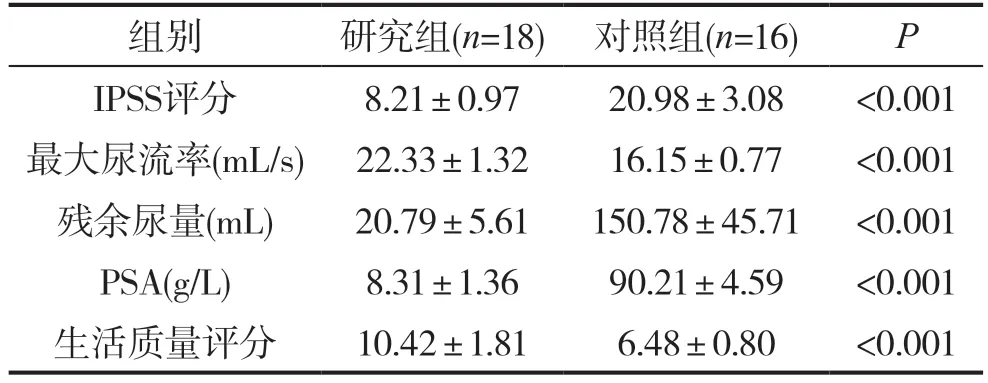
表4 两组患者术后6个月研究指标对比()
3 讨论
前列腺癌是男性发病率最高的恶性肿瘤并且近年来有年轻化的趋势,很多前列腺癌病人确诊时已为晚期[4],缓解尿道症状和改善生活质量成为了手术的主要目的。虽然药物对于缩小前列腺体积有一定益处,但却并不能解除膀胱尿道口的梗阻[5]。患者的排尿功能不能得到改善容易引起尿道感染等相应并发症。在本研究中通过睾丸切除进行去势治疗,这是晚期前列腺癌治疗的基础[6]。然而几乎所有的患者在2~3年内均会进展成为非激素依赖的前列腺癌。同时以前人们一直认为转移性癌症的减瘤手术不会影响生存率,因为并不是所有的癌细胞都可以通过细胞减瘤手术消除。现在一些研究报道,肿瘤的远处转移的发展可能依赖于原发病灶的完整[7]。因而前列腺切除术是重要的治疗手段。在前列腺癌患者中下尿路梗阻可发生在疾病的任何阶段,一些患者甚至可能出现尿潴留。在接受放疗和药物去势治疗的前列腺癌患者中,在下尿路梗阻存在的情况下姑息性经尿道前列腺切除术(TURP)是一个管理选择。由于药物治疗在前列腺癌患者的下尿路梗阻治疗中作用有限,手术仍然是治疗的一线方案。TURP是治疗前列腺癌带来尿路梗阻的经典方法,关于其在恶性肿瘤中的应用最早的报道要追溯到1991年,当时Mazur和Thompson报道了41例在晚期前列腺癌中因出口梗阻症状接受TURP的患者,其中再手术率为22%,压力性尿失禁发生率为5%。而在近些年的临床实践中经尿道前列腺手术的方法越来越多,包括了传统经尿道前列腺切除术(TURP)以外的多种选择。
TUVP是一种使用各种形式的双极电烧灼来汽化前列腺组织的电外科技术,最常用的技术是使用经尿道球形滚动电极、槽形滚动电极或半球形蘑菇电极[8]。汽化是通过对前列腺组织施加高能量来实现的。这种能量加热组织从而导致细胞分裂和破坏组织。它的主要好处是能够同时消融和凝固组织从而达到更好的止血效果。一项meta分析显示TUVP与传统电切术相比,围手术期并发症的风险明显降低[9]。一系列的随机对照试验认为相比于传统电切术TUVP止血效果更好,且置管时间和住院时间更短,且与输血呈负相关。研究表明,采用更安全的经尿道前列腺气化电切术替代传统电刀切除,确实取得了很好的临床效果。在术后3个月的观察中,患者的IPSS评分、最大尿流率、残余尿量和PSA,均低于保守治疗组,这证明了手术是解除尿路梗阻、恢复尿道功能的重要方法。而生活质量评分上,手术组虽相较术前有所提高,但并未显著高于非手术组。究其原因,可能是手术带来的创伤,以及睾丸切除手术的特殊性,对患者身心带来的负面影响。而在术后6个月时,手术组的IPSS评分、最大尿流率、残余尿量和PSA进一步改善,而保守治疗组相较于术后3个月时,几乎无明显变化,这说明手术带来的症状改善更为长期和持久。同时,手术组的生活质量评分进一步上升,而非手术组几乎无变化,两者开始显示出显著性的差异,这表明在手术后的最初3个月过去后,患者逐渐开始适应手术带来的改变,并切实感到了手术带来的效果。
综上所述,经尿道前列腺气化电切术联合睾丸切除术相较于非手术治疗更能够改善晚期前列腺癌病人的生活质量。
