构建572例宫颈癌患者预后的预测模型
2022-04-28王爱萍徐人杰潘海滔
王爱萍 徐人杰 潘海滔

[摘要] 目的 探讨并构建572例宫颈癌患者预后的预测模型。方法 选取浙江省绍兴市妇幼保健院2006年6月至2014年6月收治的宫颈癌患者,对患者的临床资料进行回顾性分析,应用SPSS 25.0 软件和R 3.6.1 软件及其软件包进行统计分析,构建预测模型并进行评价。 结果 TNM分期为宫颈癌预后的独立因素。根据COX 比例风险模型建立年龄、TNM分期相关预后列线图,C-index 为0.682;3年生存率ROC曲线下面积(AUC)为0.760,5年生存率ROC曲线AUC为0.830,模型准确性尚可;Calibration曲线显示模型一致性尚可; Kaplan-Meier生存曲线显示不同年龄、TNM分期差异有统计学意义。结论 宫颈癌患者预后列线图模型准确性尚可,可简单快速运用年龄、TNM分期评判宫颈癌患者的预后,对临床医务人员简单快速、个体化的预后分析具有显著意义。
[关键词] 宫颈癌;年龄;TNM分期;预后模型;列线图
[中图分类号] R737.33 [文献标识码] B [文章编号] 1673-9701(2022)09-0050-05
Constructing prognosis prediction model of 572 patients with cervical cancer
WANG Aiping1 XU Renjie2 PAN Haitao2
1.Department of Gynecology, Shaoxing Maternal and Child Health Hospital, Shaoxing 312000,China;2.Department of Pharmacy, Shaoxing Maternal and Child Health Hospital, Shaoxing 312000,China
[Abstract] Objective To explore and construct the prognosis prediction model of 572 patients with cervical cancer. Methods Patients with cervical cancer who were admitted to Shaoxing Maternal and Child Health Hospital from June 2006 to June 2014 were selected to collect clinical data for retrospective analysis. The SPSS 25.0 software and R 3.6.1 software and its software package were used for statistical analysis, and the prediction model was built and evaluated. Results The TNM staging was an independent prognostic factor of cervical cancer. According to the COX proportional risk model, the age and TNM staging-related prognostic nomograms were established, and the C-index was 0.682. The area under the ROC curve (AUC) of 3-year survival rate was 0.760, and the AUC of 5-year survival rate was 0.830, indicating that the accuracy of the model was fair. The Kaplan-Meier survival curve showed that different TNM stagings and ages were statistically significant. Conclusion The accuracy of the prognostic nomogram model of cervical cancer patients is fair, and it can be used simply and quickly to evaluate the prognosis of cervical cancer patients by the age and TNM staging, which has significant significance for simple, rapid and individual prognostic analysis of clinical medical staff.
[Key words] Cervical cancer; Age; TNM staging; Prognosis model; Nomogram
宮颈癌是女性较常见的恶性肿瘤之一,其死亡率在女性肿瘤中排前5位,全世界宫颈癌的发病总数约为52.8万[1]。近年来由于宫颈癌筛查的推广和普及,我国宫颈癌的发病率得到较好的控制,但是目前宫颈癌趋于年轻化,宫颈癌新发病例仍达10万,死亡例数达3万[2]。近来已有诸多研究建立各影响预后因素判断宫颈癌患者预后的模型,包含术前术后国际妇产科联盟(international federation of gynecology and obstetrics, FIGO)分期评价为主要相关因素[3-5]。FIGO分期包含临床诊断分期、术后病理分期,近年来为使身体各部位的癌瘤取得统一的分期标准,便于统计疗效和估计预后,国际抗癌协会提出TNM(tumor node metastasis)分期分类法,此法为治疗前在临床分期的基础上说明区域性淋巴结及远处器官有无转移[6]。本研究通过对绍兴市妇幼保健院572例宫颈癌患者进行随访,对患者的生存情况进行分析,并探讨其与年龄、TNM分期的关系,构建列线图并对之进行评价,旨在为快速在宫颈癌患者治疗前进行初步预后评估,为基层医院医生初步评判及制订治疗方案提供一定依据。
1对象与方法
1.1研究对象
回顾性分析2006年6月至2014年6月绍兴市妇幼保健院收治的经组织病理学确诊的宫颈癌患者的临床资料。患者须在医院进行系统治疗,包括行手术患者;至少完成了1个周期正规化疗的化疗患者;至少完成了1个正规放疗疗程的放疗患者。全部患者均有完整年龄、TNM分期资料,并均有完整的3年生存及5年生存随访结果。
1.2研究方法
收集患者的一般临床资料,主要包括年龄、TNM分期资料。并收集记录患者的3年生存及5年生存随访结果,进行影响因素分析及生存情况比较分析。本研究经医院医学伦理委员会批准。
1.3 TNM分期标准
结合患者临床资料,对TNM分期进行评级并记录,T代表原发肿瘤,N代表区域淋巴结,M代表远处转移。T0:无原发癌,T1:肿瘤局限于宫颈,T2:肿瘤超过宫颈,但未达骨盆,或肿瘤侵犯阴道,但未达下1/3,T3a:肿瘤侵犯阴道下1/3,T3b:肿瘤扩展到骨盆壁,引起肾盂积水或肾无功能,T4:肿瘤超出骨盆,或侵犯直肠或膀胱黏膜,TX:原发肿瘤无法评价;N0:区域淋巴结无转移,N1:区域淋巴结转移,NX:无法评价局部淋巴结情况;M0:无远处转移,M1:远处转移[7]。
1.4统计学方法
应用SPSS 25.0软件 和R 3.6.1 软件及其软件包进行统计分析并作图。采用COX 比例风险模型对患者预后的影响因素进行分析,COX 比例风险以95%置信区间(confidence interval, CI)的风险比(hazard ratio,HR)表示;采用Kaplan-Meier 法、Log-rank 检验等方法对生存情况进行比较。应用R 3.6.1 软件的rms包、foreign包、survival包、ROC包建立列线图并使用Harrell concordance index、ROC曲线、Calibration曲线进行评价。P<0.05为差异有统计学意义。
2结果
2.1宫颈癌患者年龄、TNM分期特征
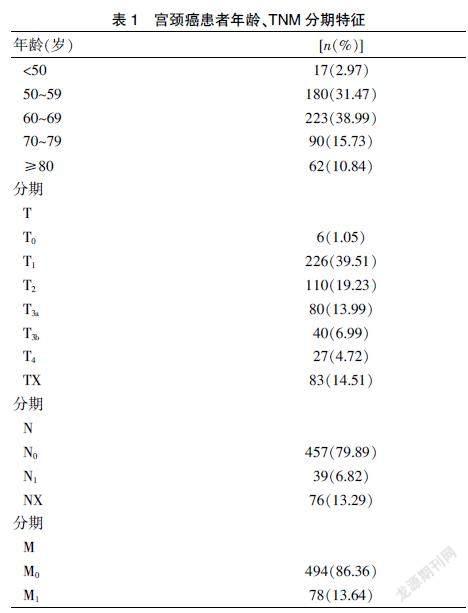
572例宫颈癌患者纳入研究,均有完整TNM分期及随访资料,平均年龄(60.96±9.35)岁,TNM分期:T0期6例,T1期226例,T2期110例,T3a期80例,T3b期40例,T4期27例,TX期83例;N0期457例,N1期39例,NX期76例;M0期494例,M1期78例(表1)。
2.2 宫颈癌预后的多因素分析
采用COX 比例风险模型,对年龄、TNM分期与宫颈癌患者预后的影响进行多因素分析。以95%CI的HR表示,回归分析显示TNM分期是宫颈癌患者预后的独立危险因素(表2)。
2.3 宫颈癌预后列线图的建立
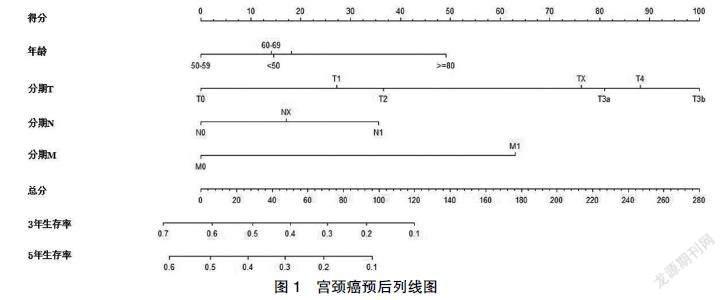
根据COX 比例风险模型建立宫颈癌预后列线图,各变量评分标尺有相应的得分(point),总分(total point)范围为0~280分,总分对应在3年生存及5年生存轴上的数值即为3年生存率及5年生存率,总分越高,宫颈癌患者3年生存率及5年生存率越低(图1)。
2.4 宫颈癌预后列线图的评价
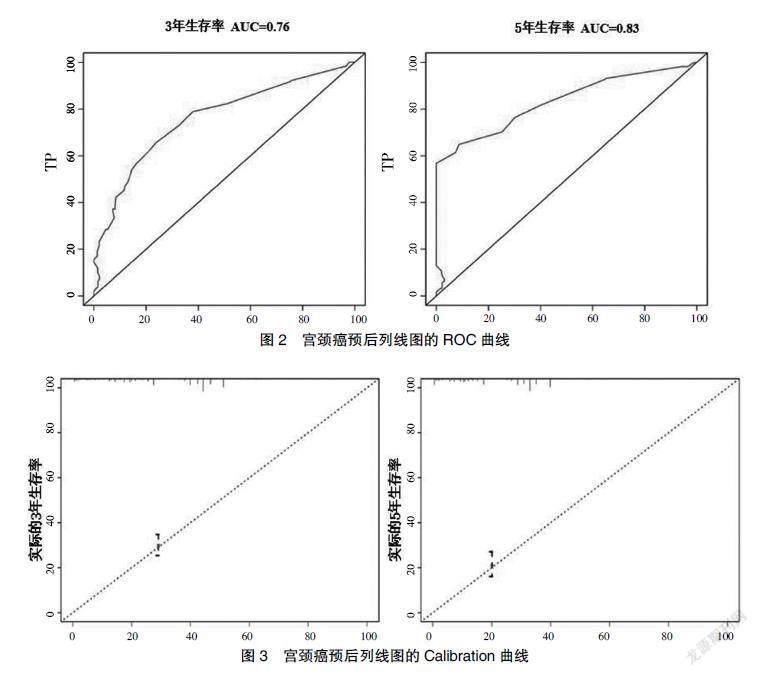
根据Harrell concordance index 计算C-index 结果为0.682,显示模型区分能力尚可。以风险评分的中位数计算高风险、低分险,3年生存率ROC曲线计算曲线下面积(area under cure, AUC)结果为0.760,5年生存率ROC曲线计算AUC结果为0.830,显示模型准确性良好(图2)。
际的生存率为Y轴,预测的理想模型为对角虚线。列线图的实际预测能力以蓝点表示,接近对角虚线表示预测能力较好,图3显示列线图模型与理想模型一致性尚可。
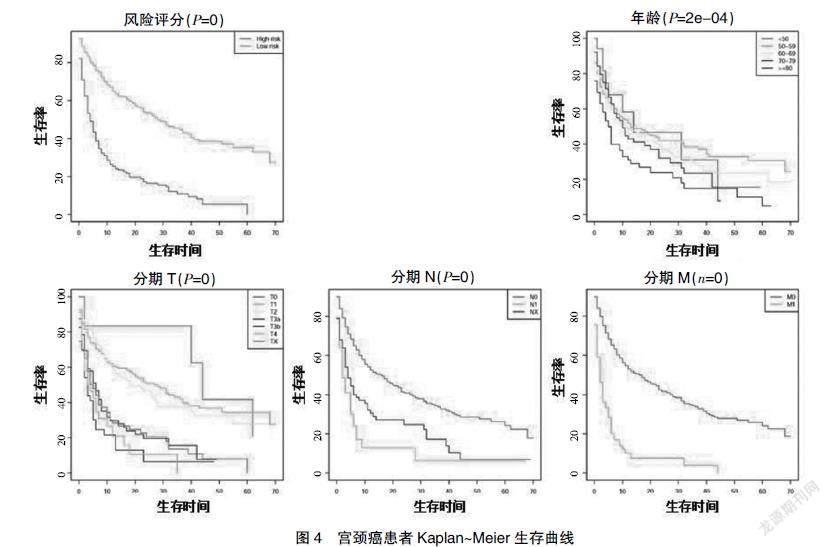
2.5宫颈癌患者年龄、TNM分期Kaplan~Meier生存曲线
对风险评分、年龄、TNM分期预后因素绘制Kaplan~Meier生存曲线(图4),各项参数的Log~rank检验,差异有统计学意义(P<0.05)。
3讨论
宫颈癌是女性常见的恶性肿瘤,其死亡率在女性腫瘤中排前5位[8]。近年来由于宫颈癌筛查的推广和普及,我国宫颈癌的发病率得到较好的控制,但是目前宫颈癌趋于年轻化,宫颈癌新发病例、死亡病例仍然较高,宫颈癌的预防及控制以及预后仍然是社会关注重点[9~10]。
影响宫颈癌患者预后生存的因素较多,已有诸多研究表明年龄、FIGO分期、盆腔淋巴结转移、阳性淋巴结比率、宫旁浸润、肿瘤大小、组织学类型、肿瘤大小、淋巴脉管间隙浸润及间质浸润深度等为影响宫颈癌患者预后生存的独立因素[11-14]。研究表明,女性激素水平随着年龄的增长,雌激素水平下降,子宫组织出现不同程度的萎缩,组织脆性增加,对外界防御力降低,并且对手术等治疗的耐受性变差,增加了治疗风险[15]。对宫颈癌放疗研究显示放疗可显著提高患者生存率,年龄及TNM分期可能为影响宫颈癌患者总体生存期的重要因素[16]。年龄、肿瘤大小、TNM分期、淋巴结转移均是影响宫颈癌根治性子宫切除术后放化疗预后的独立危险因素,年龄、肿瘤大小、TNM分期、淋巴结转移影响宫颈癌根治性子宫切除术后辅助放化疗患者的生存质量[17]。这些研究为宫颈癌患者的治疗及预后评判起了非常重大的作用,然而这些指标有待于临床上进一步检查以及术后进一步评判,如何在基层医院快速初步地对患者预后进行评判有待研究。列线图分析可以用来评估个体化风险以及预后,目前列线图模型已广泛应用于对疾病风险、预后预测[18~21]。
本研究对患者的生存情况进行分析,并探讨其与年龄、TNM分期的关系,建立列线图并对之进行评价,旨在为快速在宫颈癌患者治疗前进行初步预后评估,研究显示TNM分期为宫颈癌患者预后的独立危险因素,这与既往研究符合。列线图分析根据年龄及TNM分期情况,然后给予评分,通过计算影响因素的总分,获得患者的预后生存率值。本研究回顾性分析利用医院572例宫颈癌患者数据建立了宫颈癌预后列线图,其预测区分能力为0.682,3年生存率ROC曲线AUC为0.760,5年生存率ROC曲线AUC为0.830,模型准确性尚可,Calibration曲线显示模型一致性尚可, Kaplan~Meier生存曲线显示不同年龄、TNM分期具有统计学意义。模型的构建对基层医院宫颈癌患者预后评价有一定的价值,临床医生可根据分析结果更好地完成风险预后预测,更好地医患沟通,更好地为患者初步制定个性化治疗方案。
本研究存在一定的局限性,因本研究仅简单快速限定了年龄、TNM分期为相关指标,入选标准相对宽松,其他指标可能会引起一定的偏倚,对结果的准确性产生一定影响。本研究建立列线图模型,并对模型基于内在数据验证进行了验证,未有外在数据的进一步验证,有待于医院或同类医院后期数据进一步行外部验证。
综上所述,宫颈癌患者预后列线图模型准确性尚可,可简单快速运用年龄、TNM分期评判宫颈癌患者的预后,对临床医务人员简单快速、个体化的预后分析具有显著的意义。但由于本研究样本量较少、病例来源局限,仍需要通过大样本、多中心的研究进行验证。
[参考文献]
[1] Ferlay J, Soerjomataram I, Dikshit R, et al. Cancer incidence and mortality worldwide: sources, methods and major patterns in GLOBOCAN 2012[J].Int J Cancer, 2015, 136(5):E359-E386.
[2] Chen W,Zheng R,Baade PD,et al. Cancer statistics in China,2015[J].CA: A Cancer Journal for Clinicians, 2016, 66(2):115-132.
[3] 马聪聪. 宫颈癌患者术后总生存期相关影响因素和预测模型的建立[D]. 济南,山东大学,2018.
[4] 欧燕兰,张琳,张秀,等.宫颈癌患者预后预测列线图的建立[J].中华肿瘤防治杂志,2015,22(16):1303-1307.
[5] 王静,许可葵,史百高,等.4374例宫颈癌患者预后及其影响因素分析[J].中国肿瘤,2014,23(4):281-288.
[6] 王三猛.pTNM分期在早期宫颈癌中的应用价值[D].郑州,郑州大学,2018.
[7] Cao LQ, Sun PL, He YY, et al.Immune stromal features in cervical squamous cell carcinoma are prognostic factors for distant metastasis: A retrospective study[J].Pathology, research and practice,2020,216(3):152751.
[8] 楼程英,王运根,陈秋婉,等.高危型HPV感染宫颈癌根治术患者实施康复护理的效果分析[J].中国现代医生,2019,57(5):141-144.
[9] 王洁.中国媒体癌症新闻报道的内容分析[D].武汉大学, 2013, 湖北武汉.
[10] 苏丰丽,孔为民.首都医科大学附属北京妇产医院近40年宫颈癌发病特点及趋势分析[J].中国计划生育和妇产科,2021,13(2):60-63.
[11] Zhou H,Li X, Zhang Y, et al.Establishing a Nomogram for stage IA~IIB cervical cancer patients after complete resection[J].Asian Pac J Cancer Prev,2015,16(9):3773-3777.
[12] Polterauer S, Grimm C, Hofstetter G, et al.Nomogram prediction for overall survival of patients diagnosed with cervical cancer[J].Br J Cancer, 2012,107(6):918-924.
[13] Lee K C, Chung KC, Chen HH, et al.Prognostic factors of overall survival and cancer~specific survival in patients with resected early~stage rectal adenocarcinoma: A SEER~based study[J].J Investig Med, 2017,65(8):1148-1154.
[14] Lee HJ, Han S, Kim YS, et al.Individualized prediction of overall survival after postoperative radiation therapy in patients with early~stage cervical cancer: A Korean Radiation Oncology Group study (KROG 13-03)[J].Int J Radiat Oncol Biol Phys, 2013,87(4):659-664.
[15] 張珍珍,王慧,周文静.宫颈癌患者经腹腔镜根治术后并发症发生情况及影响因素分析[J].四川解剖学杂志,2021,29(1):27-28.
[16] 邢海洋,张砚迪,王可心.基于SEER数据库分析放疗对宫颈癌患者生存的影响[J].实用临床医药杂志,2020, 24(6):15-19.
[17] 方羿,王敏,陈琴,等.宫颈癌根治性子宫切除术后辅助放化疗对患者生活质量的影响及预后影响因素[J].慢性病学杂志,2020,21(12):1824-1826.
[18] 查晓娟, 江明菲, 李荣, 等.高尿酸血症的列线图模型建立[J].皖南医学院学报, 2019,38(2):180-182.
[19] 施明明, 张晓, 李娜, 等.居民血脂异常影响因素的列线图分析[J].预防医学, 2019,31(5):460-464.
[20] 俞霄.基于随机森林算法的急性ST段抬高型心肌梗死患者经皮冠状动脉介入治疗术后无复流风险因素分析[J].中国医院统计,2021,28(1):6-11.
[21] 王秀青,周月琴.高血压患者急性脑梗死发生风险预测模型的建立与评价[J].中国现代医生,2020,58(32):129-132.
(收稿日期:2021-11-09)
