术前SF-36生活质量量表在脊髓型颈椎病患者术后谵妄的预测价值分析
2022-04-27孙国梁董振宇
孙国梁,董振宇
(新疆医科大学附属中医医院,新疆乌鲁木齐 830000)
术后谵妄(postoperative delirium,PD)是脊髓型颈椎病(cervical spondylotic myelopathy,CSM)手术的潜在并发症[1],发生率约5.3%,目前尚缺乏预测PD的有效指标[2]。SF-36生活质量量表(the MOS item short from health survey,SF-36)是测量主观健康相关生活质量的常用问卷,已被用于评估各种脊柱手术后的生活质量变化,但其能否预测PD尚不明确[3]。本研究通过对87例CSM患者的研究显示,SF-36与CSM患者术后PD的发生存在相关性,现报告如下。
1 资料与方法
1.1 一般资料
选择2016年1月~2019年1月在本院手术治疗的CSM患者,纳入标准:①符合CSM的诊断标准[7];②年龄18~75岁,性别不限;③由同一组医生完成手术治疗;④病历资料完整,可供分析。排除标准:①颈型或神经根型颈椎病;②合并颈椎椎体骨折、肿瘤、结核或严重脊柱畸形产生的脊髓损害症状而行手术者;③有外伤性脊髓损伤史者;④精神疾病、认知功能障碍者;⑤病历资料不完整或未行SF-36评分,无法完成分析者。共纳入87例患者,其中男61例,女26例;年龄46~75岁,平均(64.32±6.28)岁。
1.2 研究方法
翻阅病历,收集患者一般资料、术前实验室数据(包括血红蛋白、血清白蛋白和电解质水平)、术前SF-36评分、术前神经功能、围手术期因素等。一般资料包括年龄、性别、吸烟、基础疾病(糖尿病、高血压、高脂血症)、Charlson共病指数(Charlson comorbidity index,CCI)和手术史;术前神经功能评估采用颈椎病JOA评分[4];围手术期因素包括手术次数、手术时间、术中出血量、术后ICU入住时间。PD采用意识错乱评估法[5]评定,判定标准为注意力障碍和精神状态急性改变,伴有思维混乱或意识改变之一即可确诊。根据是否发生PD将患者分为两组,比较两组患者临床资料的差异。
1.3 统计学方法
2 结果
2.1 术后PD发生率和临床特征分析
87例患者发生PD14例,发生率为16.09%。PD组和非PD组患者性别、体质量指数、吸烟、高血压、糖尿病、高脂血症、CCI(CCI)、手术(全麻)史等资料差异均无统计学意义(P>0.05);PD组≥65岁的占比高于非PD组,差异有统计学意义(P<0.05)。见表1。

表1 PD组和非PD组患者临床特征比较
2.2 实验室指标比较
PD组和非PD组患者的血红蛋白、血钠、血钾、血氯离子水平差异均无统计学意义(P>0.05);PD组血白蛋白水平显著低于非PD组,差异有统计学意义(P<0.05)。见表2。
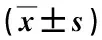
表2 PD和非PD患者实验室指标相比较
2.3 手术指标比较
PD组和非PD组患者的手术节段、手术时间、术中失血量、术后ICU时间、手术入路等差异均无统计学意义(P>0.05)。见表3。
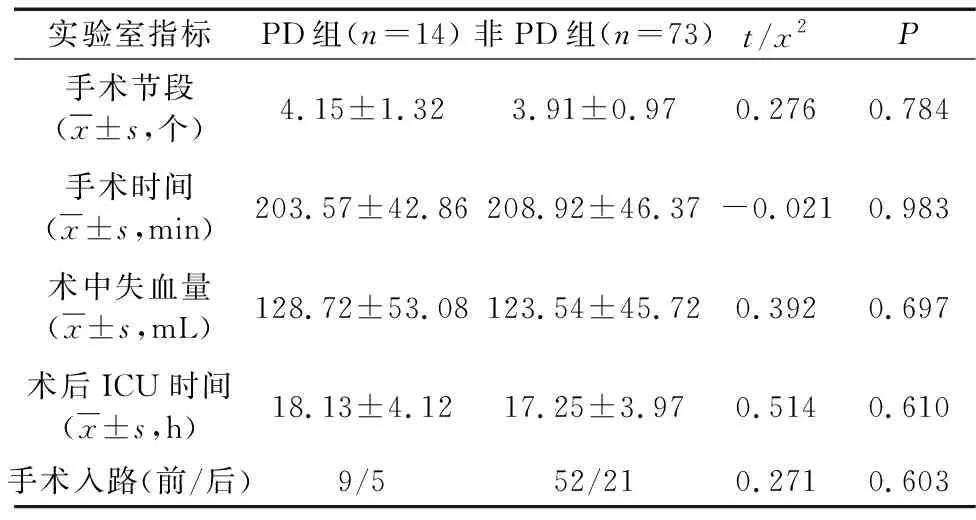
表3 PD和非PD患者手术指标比较
2.4 SF-36评分和JOA评分比较
PD和非PD患者的SF-36量表中生理职能、躯体疼痛、社会功能、情感职能、精神健康和颈椎JOA评分差异均无统计学意义(P>0.05);PD组患者的生理机能、一般健康和精力评分均低于非PD患者,差异均有统计学意义(P<0.05)。见表4。
表4 PD和非PD患者SF-36评分和JOA评分比较
2.5 影响PD的多因素Logistic回归分析
采用ROC计算单因素计算有意义的计量资料截断值并赋值后,引入二分类多因素Logistic分析,结果显示,年龄≥65岁是PD的风险因素,一般健康>40分是保护性因素(P均<0.05)。见表5。

表5 影响PD的多因素Logistic回归分析
3 讨论
PD是术后严重并发症之一,如未得到及时救治,可能会给脊髓和脊柱手术患者带来意外的伤害[6]。研究显示,PD常伴随尿路感染、浅表手术部位感染、住院时间延长、再入院率增加、功能预后差,甚至导致死亡,需引起高度关注[7]。根据既往研究报道,PD具有可预防性,通过缩短禁食时间和控制麻醉深度等可减少30%~40%的PD发生[8],早期识别PD高风险患者对PD的预防和管理具有重要意义。既往研究显示,年龄较大的患者,伴随疾病多,服用药物多,身体耐受能力差,脑皮质和海马等部位神经元减少,术中受到麻醉剂的刺激下,可导致器官发生应激性改变,进而诱发谵妄[9]。本研究结果显示,年龄≥65岁是PD的风险因素,与既往研究一致。
本研究多因素分析显示,SF-36量表的一般健康评分与PD独立相关,即术前对一般健康状况的认知度差在PD发生中发挥作用,结果提示,SF-36评分可能有助于识别CSM患者PD。既往研究显示,术前功能状态和医学共病等变量可影响脊柱手术结果,术前心理变量与脊柱手术患者术后满意度相关,而术前一般健康状况与术后症状严重程度、步行能力和满意度相关[9]。SF-36量表中的一般健康评分与患者对手术的期望值相关,即一般健康评分越高的患者,通过手术取得良好效果的信念越高,患者术后更容易获得满足[10]。Ko等[11]研究显示,在脊柱手术患者中,术前SF-36一般健康状况越高的患者,患者术后症状越容易得到改善。结合本研究结果,笔者认为,术前一般健康评分高的患者对手术和手术医生的期望值和信任度增加,有利于患者以最佳的身心状态迎接手术和麻醉,但其详尽的机制尚需要进一步研究探讨。
既往研究[12]显示,颈椎和腰椎退行性疾病患者的术前JOA评分和SF-36评分存在相关性,但本研究未观察到PD与颈椎JOA评分的相关性。笔者认为,JOA评分偏重于客观功能障碍的评估,而SF-36则侧重于患者对生活质量的主观评价,评估方法的差异可能导致结果的差异。根据本研究结果,笔者推测CSM患者病情的主观评估可能比客观评估更能预测PD的发生。
综上所述,本研究显示,年龄和SF-36一般健康得分与PD存在相关性,本研究是一项单中心的回顾性研究,样本量较小,其结果需要前瞻性大样本的研究进一步论证。
