OLIF与TLIF手术治疗脊柱退变性侧凸的临床对比
2022-04-27牛辉鲍朝辉
牛辉,鲍朝辉
(河南省洛阳正骨医院郑州院区脊柱外科,河南洛阳 450000)
经椎间孔腰椎椎体间融合术(transforaminal lumbar interbody fusion,TLIF)是脊柱退变性侧凸的重要手术方式,减压效果确切,症状缓解显著,但需要广泛剥离椎旁肌,且容易发生脑脊液漏、慢性腰背痛、融合器塌陷等并发症。斜外侧腰椎椎体间融合术(oblique lateral lumbar interbody fusion,OLIF)经腰大肌前缘、腹膜后血管鞘间隙进入椎间隙,并能在同一解剖间隙进行多节段融合,软组织损伤程度较轻[1]。但目前OLIF手术用于脊柱退变性侧凸的报道还相对较少,因此本研究将该术式与传统TLIF手术进行临床对比,报道如下。
1 资料与方法
1.1 一般资料
本研究对象为2017年1月~2019年1月本院收治的50例脊柱退变性侧凸患者,根据手术方式进行分组:22例采用OLIF手术治疗,28例采用TLIF手术治疗,分别设为OLIF组与TLIF组。两组患者性别、年龄、Lenke-Silva分型、融合范围、固定范围等资料比较,差异无统计学意义(P>0.05),见表1。
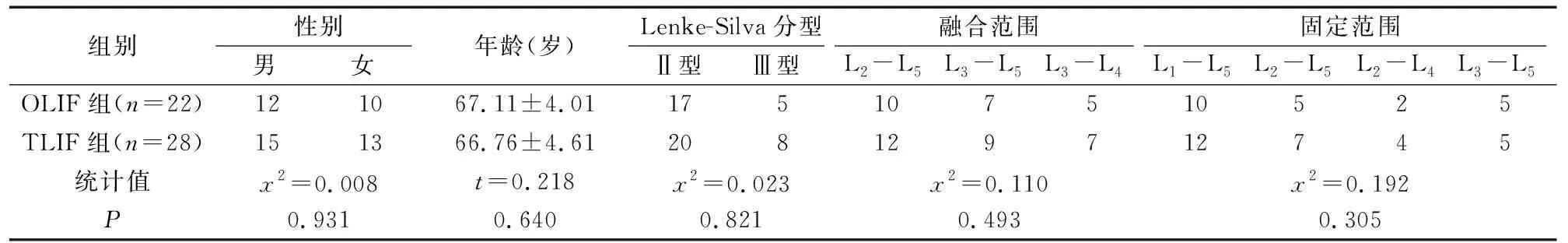
表1 两组一般资料比较
1.2 纳入与排除标准
纳入标准[2]:经影像诊断确诊L2-S1退变性侧凸或伴Lenke-SilvaⅡ、Ⅲ型椎管狭窄;无需后路截骨矫形;术前MRI诊断明确具备OLIF与TLIF手术操作空间。排除标准:特发性脊柱侧凸;先天性脊柱发育不良;合并严重骨质疏松;合并脊柱手术治疗史;合并椎管感染、肿瘤等;后方关节突关节或椎间隙自发性融合;因严重小关节增生引起的椎管狭窄。
1.3 手术方法
OLIF手术:术前进行影像资料评估,常规消毒铺巾等,以责任椎间隙正中向腹侧作2~3 cm切口,多节段患病者作斜行切口。逐层切开分离,沿着腹横肌、腹外、腹内斜肌方向打开肌筋膜,以肌纤维走向钝性分离到达腹膜后间隙。暴露腹主动脉、腰大肌间隙,向腹侧方牵拉脏器、血管鞘等组织,向背侧牵拉腰大肌,暴露目标椎间盘后插入导针。“C”臂透视明确手术节段并将导针调整至椎间隙中部,逐级进入扩张管套件,最后进行牵开挡板的安装与固定。于牵开挡板头端上尽量靠近下终板植入稳定钉,通道撑开后,安装照明系统暴露手术视野。切除责任椎间盘并将软骨终板刮除,撑开椎间隙,选择规格适宜的融合器(长45~55 mm×高10~14 mm×宽18 mm,角度6~10°),填充自体髂骨后植入椎间隙。注意先斜行进入,随后通过旋转融合器使其垂直进入椎间隙,透视确认融合器在椎间隙中部。最后去除牵开器,检查邻近神经、血管等情况,术区采用生理盐水冲洗后留置引流管,逐层缝合切口。内固定经肌间隙入路,进行常规椎弓根钉-棒系统内固定。术后给予48 h的抗生素治疗,术后第2天在腰围保护下鼓励患者下地,随后采用循序渐进的功能锻炼步骤。
TLIF手术:术前准备同OLIF手术一致。作腰后正中切口,逐层切开分离,暴露需要内固定椎体的“人”字嵴与关节突,明确进钉点位置后采用尖锥开口,经开路器开路,椎弓根四壁采用探子探查,明确结构完整后植入规格适宜的椎弓根螺钉,用“C”臂透视,明确螺钉植入角度、深度正确。采用咬骨钳、骨刀切除下关节突、下半部分椎板以及部分上关节突,对椎间孔进行充分减压。下关节切除时应注意保护上位出口神经根,咬除椎管背侧黄韧带以便进行椎管的充分减压。用剥离子向内侧将神经根、硬膜囊适当牵开,硬膜囊腹侧静脉丛采用双极电凝烧灼进行彻底止血。凹侧椎间盘显露后,采用尖刀进行纤维环切开,采用刮刀、椎间撑开器等依次清除椎间盘,软骨终板用终板刮勺刮除,椎间高度测量后选择规格适宜的椎间融合器(长26~32 mm×高8~14 mm×宽10 mm),填入自体髂骨骨粒后植入椎间隙。透视再次明确融合器、椎弓根螺钉位置满意后,安装连杆。其余步骤同OLIF手术一致。
1.4 观察指标
统计分析两组患者手术完成情况、并发症、融合情况;随访16~36个月,平均(26.91±3.87)个月,术前、术后3个月、末次随访时评价Oswestry功能障碍指数(Oswestry disability index,ODI)[3]、冠状位及矢状位Cobb角以及VAS评分[4]。
1.5 统计学分析
2 结果
OLIF组住院时间与TLIF组差异无统计学意义(P>0.05),但手术时间显著高于TLIF组,术中出血量显著低于TLIF组(P<0.05),见表2。OLIF组术后发生动脉损伤2例,交感神经损伤2例,融合器塌陷1例;TLIF组术中发生硬膜损伤2例,慢性腰背痛2例,切口感染1例,融合器塌陷2例,两组并发症发生率、椎间融合率差异无统计学意义(P>0.05)。两组术后ODI指数、VAS评分、冠状位Cobb角均显著降低,矢状位Cobb角显著升高(均为P<0.05);ODI指数、VAS评分的组间差异无统计学意义(P>0.05),但术后3个月、末次随访时,OLIF组冠状位及矢状位Cobb角均显著优于TLIF组(P<0.05),见表3。
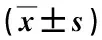
表2 两组患者手术指标比较
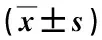
表3 两组患者功能、影像指标比较
3 讨论
TLIF手术已广泛应用于脊柱退行性侧凸的临床治疗,但融合器塌陷、去神经支配相关肌肉萎缩等发生率仍不容乐观。近年出现的OLIF手术、极外侧椎间融合术等新型术式能够根据腰椎间盘前高后低的特点,植入规格稍大的融合器,获得椎间高度恢复以及椎管间接减压效果[5]。赵兴等[6]报道了17例脊柱退行性侧凸患者采用OLIF手术治疗,侧凸Cobb角、腰椎功能以及疼痛症状等均得到了明显改善,但目前关于其与传统TLIF手术治疗脊柱退行性侧凸的比较还少有讨论。
本研究结果显示,两组术后ODI指数、VAS评分均显著降低,但组间ODI指数、VAS评分差异无统计学意义(P>0.05),说明两种手术在疼痛及神经症状的改善方面无明显差异。TLIF手术神经减压操作时较为直观、直接,但需要进行小关节切除;而OLIF手术通过腰大肌的前方间隙进行融合器植入,故无须进行小关节切除,保留了脊柱稳定结构,同时对后方椎旁肌的干扰也较轻[7]。本研究结果显示,OLIF组手术时间显著高于TLIF组,术中出血量显著低于TLIF组;OLIF手术手术时间较长原因主要在于术中体位变化以及手术步骤将减压融合与内固定两部分拆分开来,增加了手术时间;TLIF手术需要广泛剥离椎旁肌,同时术中需要切除减压的范围更广,其术中出血量更高。但就并发症而言,虽然OLIF手术降低了手术创伤,但两种手术的并发症发生率差异并无统计学意义(P>0.05)。OLIF手术时腰大肌和血管鞘牵拉过程中的力度若控制不佳,可导致肌肉内压上升,造成交感神经、股神经损伤,因此OLIF组发生2例动脉损伤以及2例交感神经损伤症状,TLIF组无相关并发症发生[8]。
随访发现,术后3个月、末次随访时OLIF组的冠状位及矢状位Cobb角均显著优于TLIF组(P<0.05),提示TLIF手术治疗脊柱退变性侧凸在矢状位及冠状位矫形方面效果更佳。TLIF手术治疗时植入椎间融合器方法为单侧斜向进入,一般选择椎间高度相对较低的一侧植入,受到腰椎椎间隙前高后低特点的影响,植入融合器尺寸较小,椎体前方支撑力相对较差,并且受到应力的影响,打入融合器的过程中融合器易朝椎间隙中央滑动,无法起到完全撑开狭窄侧椎间隙的效果[9]。而OLIF手术由于手术入路的优势,能够从椎间隙较大的前方进行融合器植入,因此能够植入规格更大的融合器,且左右两侧平衡,使融合器两侧具有同样高度以及支撑强度,因此在侧凸矫正方面效果更佳;同时,由于在前方进行了腰椎间盘髓核与纤维环切除,获得了良好的松解效果,从而获得了更佳的冠状位矫正效果[10]。另外,OLIF手术能够通过椎间隙前方植入6~10°的楔形融合器,融合器与上下椎体的接触面更大,获得了更可靠的前方支撑,腰椎前凸改善效果更佳。关于两种术式的融合器植入效果比较,何达等[11]报道称,OLIF手术融合器塌陷发生率显著低于对照组,原因在于前者宽大的椎间融合器能够提供给椎间融合过程更有效的生物力学环境,且横截面积更大,相局部压力更小,融合器更稳定。但本研究两组融合器塌陷发生率差异并无明显差异(P>0.05),可能与本研究纳入病例数相对较少有关。
综上所述,OLIF与TLIF手术治疗脊柱退变性侧凸能获得一致的近期疗效,但OLIF手术创伤更小,在冠状位及矢状位矫正方面效果更佳。
