单中心完全性肺静脉异位引流外科手术患者产前诊断情况及早期效果分析:来自22年间626例患者的分析△
2022-04-26陈国强黄雅婷欧艳秋李晓华
肖 飞,陈国强,黄雅婷,欧艳秋,李晓华
[1.广东省心血管病研究所心外科 广东省人民医院(广东省医学科学院),广州 510080;2.广州匡正医疗器械有限公司,广州 510700;3.惠州市惠阳区中医院药剂科,广东惠州 516200]
完全型肺静脉异位引流(total anomalous pul⁃monary venous connection,TAPVC)是一种罕见、严重的发绀型先天性心脏病(先心病),大约占先心病发病率的1%~3%[1-2]。TAPVC 的发生是由于胚胎期起自左心房后壁的肺静脉共干发育不良,与远端肺静脉干未能连接,导致所有肺静脉均与右心房或引入右心房的静脉异位连接。TAPVC 患者出生后肺静脉血全部汇入右心系统,严重影响了心脏的血流动力学,早期即可引起肺动脉高压、右心衰竭等,是少数几种真正需要急诊手术的先心病之一,如未经手术及时治疗,伴发梗阻的婴儿大部分在1~2 个月内死亡,约80%患者在1 岁内死亡[3]。手术矫治是目前唯一的治疗方法。如果产前可以及早诊断TAPVC,这将会给TAPVC 患者争取到最佳的治疗时间,提高早期救治率。本研究通过双向队列分析在广东省人民医院行外科矫治术的626 例TAPVC 患者的产前诊断情况,并探讨产前诊断对TAPVC 外科治疗的价值。
1 资料和方法
1.1 一般资料
纳入1999 年2 月到2020 年12 月22 年间在广东省人民医院行外科矫治术的626 例TAPVC 患者为研究对象。研究对象纳入标准:经过外科开胸手术治疗并诊断为TAPVC 的所有患者。根据研究对象初诊为先心病的时间,分为产前诊断组和产后诊断组。手术预后的两组比较中,采用的对象为倾向性匹配后挑选的患者。
1.2 临床资料
通过院内临床科研平台先心病外科登记系统前瞻性收集2010 年后,并回顾性收集2010 年前患者的临床信息,包括人口学和出生情况(如出生孕周、性别、Apar 评分),术前危险因素(肺静脉梗阻、心律失常、机械通气、败血症、机械辅助循环、心功能),TAPVC 分型,围术期情况(手术年龄、等待手术时间),手术诊断(Aristotle 诊断和ICD10 诊断),住院死亡情况等。对于有产前诊断的孕母,查询孕母产前诊断的记录,收集产前诊断的结果、孕母入院生产的方式、出生医院的条件、初诊医院的条件等。通过比较产前诊断和产后诊断患者的临床资料,探讨产前诊断对TAPVC 患者治疗效果的影响。
1.3 统计学分析
应用SPSS 26.0 统计软件对数据进行统计分析。对于计量资料,正态分布数据采用()表示分布特点,并用t检验进行两组差异比较;非正态分布数据采用[M(Q1~Q3)]表示分布特点,并用Wilcoxon-Mann-WhitneyU检验进行两组差异比较。计数资料以[n(%)]表示,两组比较采用卡方(χ2)检验。为比较产前诊断和产后诊断两组的手术预后,采用1∶1 倾向性匹配法(最邻近卡钳值匹配)校正了术前梗阻以及手术年龄,入选了进行比较的两组患者。以P<0.05为差异具有统计学意义。
2 结果
2.1 完全型肺静脉异位引流患者的基本资料
1999 年2 月到2020 年12 月22 年间,在本院行外科矫治术的TAPVC 患者共626 例,只有30 例进行了产前胎儿心脏超声检查,其中23 例在产前得到先心病的诊断,列为产前诊断组,产前诊断率为3.67%;7 例患者在外院虽然接受了胎儿心脏三级筛查,但是没有提示心脏异常。产前诊断出TAPVC的有12 例,在所有患儿中占比1.92%。2012 年前未记录产前诊断的患儿,产前诊断率从2012 的3.23% 上升到2020 年的20.00%,卡方趋势检验具有统计学意义(P<0.001)(图1)。入选患者的基本情况见表1a 和表1b。产前诊断组经过手术确诊分型为心上型10 例(占比43.48%),其次为心内型6 例(26.09%),心下型2 例(8.70%)和混合型1 例(4.35%)。产后诊断组共603 例,分型依次为心上型277 例(占比45.94%),心内型194 例(32.17%),心下型56 例(9.29%)以及混合型41 例(6.80%),两组分型分布比较,差异无统计学意义(P>0.05)。匹配后产后诊断组23 例,分型依次为心上型9 例(占比39.13%),心内型7 例(30.43%),心下型2 例(8.70%)以及混合型1 例(4.35%),两组分型分布比较,差异也无统计学意义(P>0.05)。
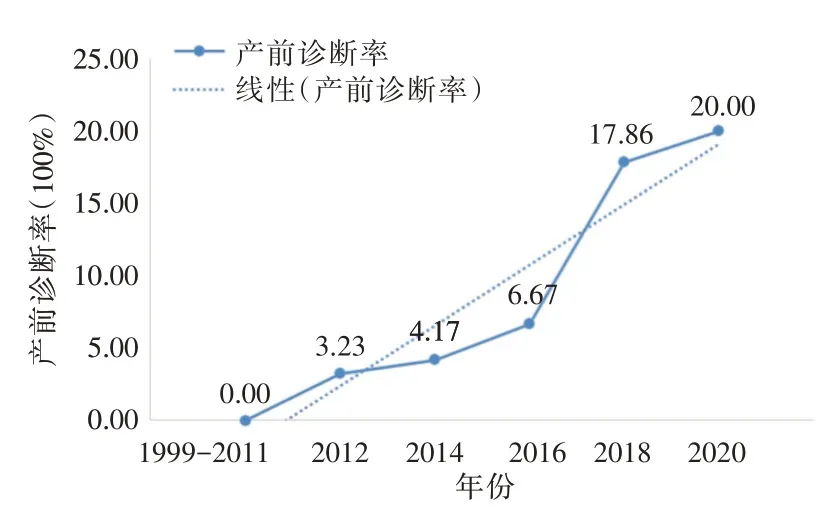
图1 1999-2020 年TAPVC 产前诊断率情况
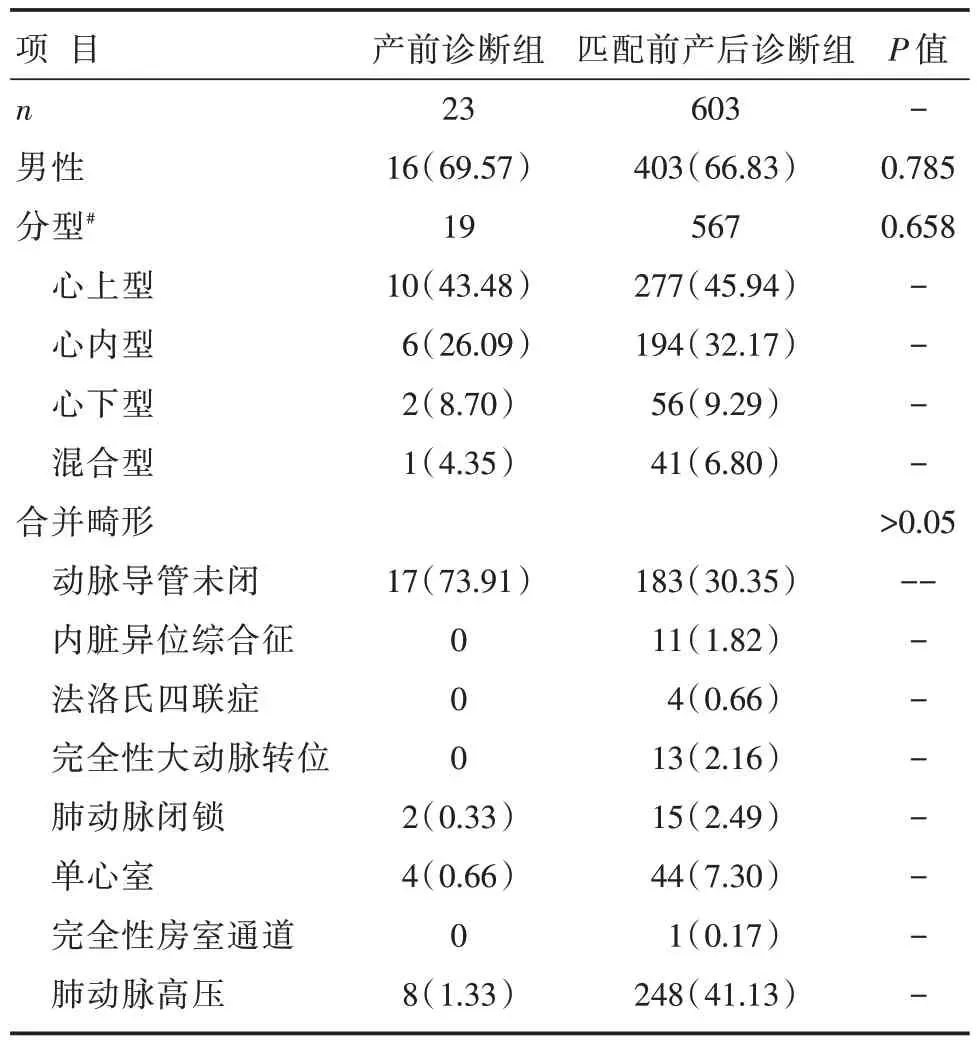
表1a 倾向评分匹配前入选TAPVC 患者的基本情况[n(%)]
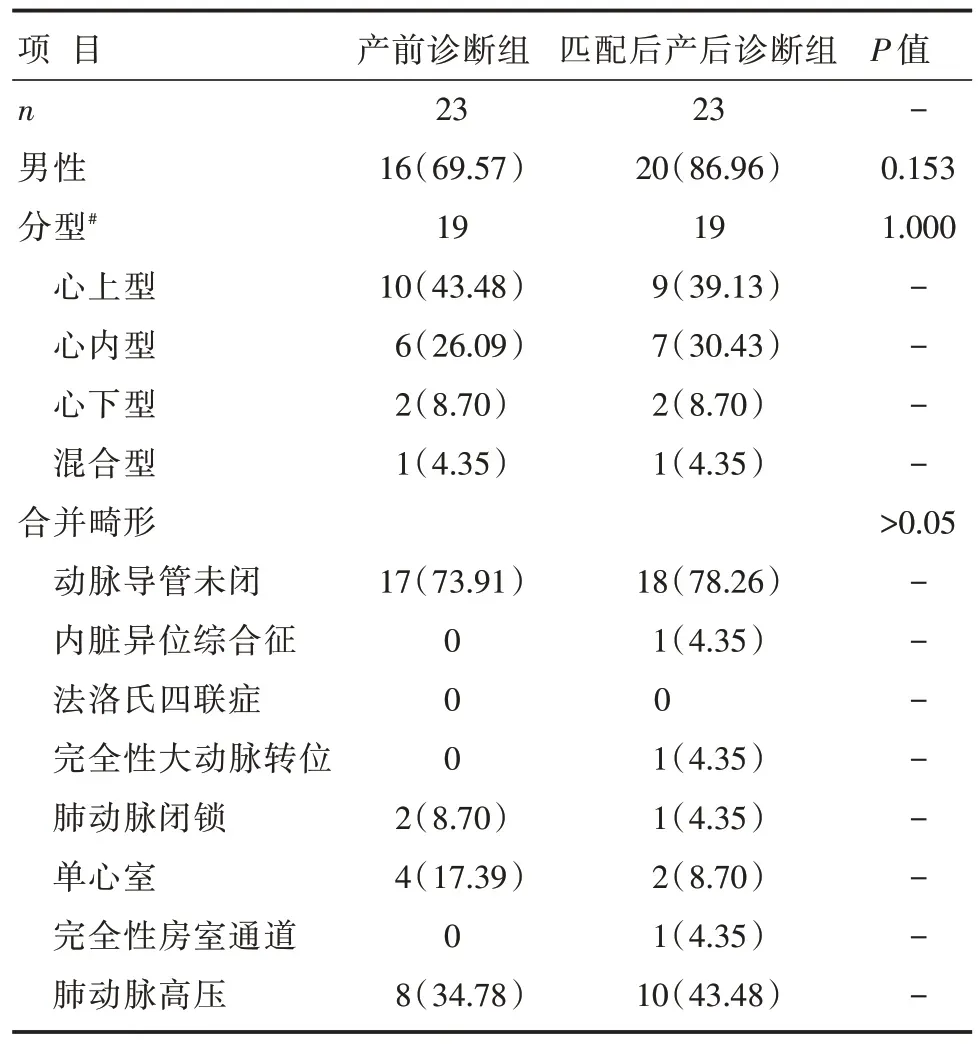
表1b 倾向评分匹配后入选TAPVC 患者的基本情况[n(%)]
2.2 产前诊断的23 例完全型肺静脉异位引流患者的临床资料
产前诊断的23 例TAPVC 患者的产前诊断孕周为(26.93 ± 6.66)周,首诊在三甲医院有13 例(56.52%),二甲或以下医院的有1 例(4.35%),妇幼医院的有1 例(4.35%),当地人民医院的有3 例(13.04%)。其中12 例产前诊断为TAPVC,5 例产前诊断为其他先心病,另外6 例产前诊断为未明确类型先心病。在产前确诊为TAPVC 的12 例中有10 例产前分型与产后外科手术诊断分型一致,产前产后诊断分型符合率为83.33%。
2.3 产前诊断患者和产后诊断患者临床资料的比较
产前诊断和产后诊断患者的出生以及治疗情况比较,见表2a 和表2b。产前诊断组相对于产后诊断组患者,选择具有儿科心脏专科出生医院的比例较高(60.87%vs.4.46%,P<0.001)。患者转运方式方面,39.13%的产前诊断患者以孕母转运的方式入院,21.74%通过救护车转运,而75.29%的产后诊断患者采用产后自行转运。倾向评分匹配前,产前诊断组术前肺静脉梗阻率明显高于产后诊断组(21.74%vs.9.45%,P=0.067),产前诊断组的手术日龄明显低于产后诊断组(中位数13 dvs.83 d,P<0.001),差异有统计学意义;匹配后两组上述指标比较,差异无统计学意义(21.74%vs.17.39%,P=1.000;中位数13 dvs.14 d,P=0.956)。入选的患者中,总共死亡30 例,总体病死率为4.80%(30/626)。经过匹配术前梗阻和手术日龄两个因素后,产前诊断组的住院病死率明显低于产后诊断组,差异有统计学意义(8.70%vs.43.48%,P=0.007)。
表2a 倾向性评分匹配前产前诊断患者和产后诊断患者的临床资料比较[,M(Q1~Q3),n(%)]
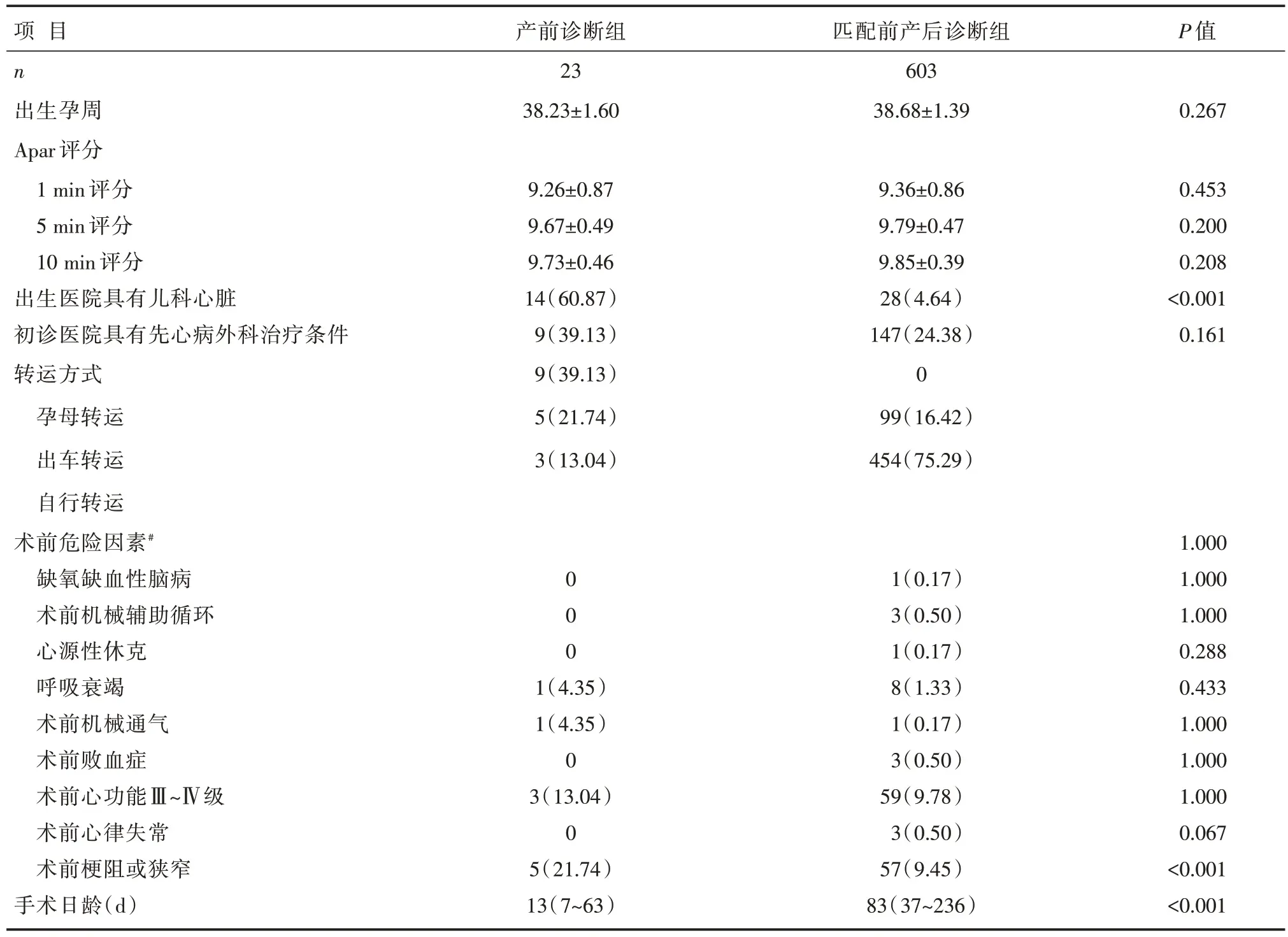
表2a 倾向性评分匹配前产前诊断患者和产后诊断患者的临床资料比较[,M(Q1~Q3),n(%)]
注:#系统采集数据未发现研究对象有术前酸中毒、术前肺高压危象、术前气管切开、术前肾功能衰竭以及术前神经系统异常等情况
表2b 倾向性评分匹配后产前诊断患者和产后诊断患者的临床资料比较[,M(Q1~Q3),n(%)]
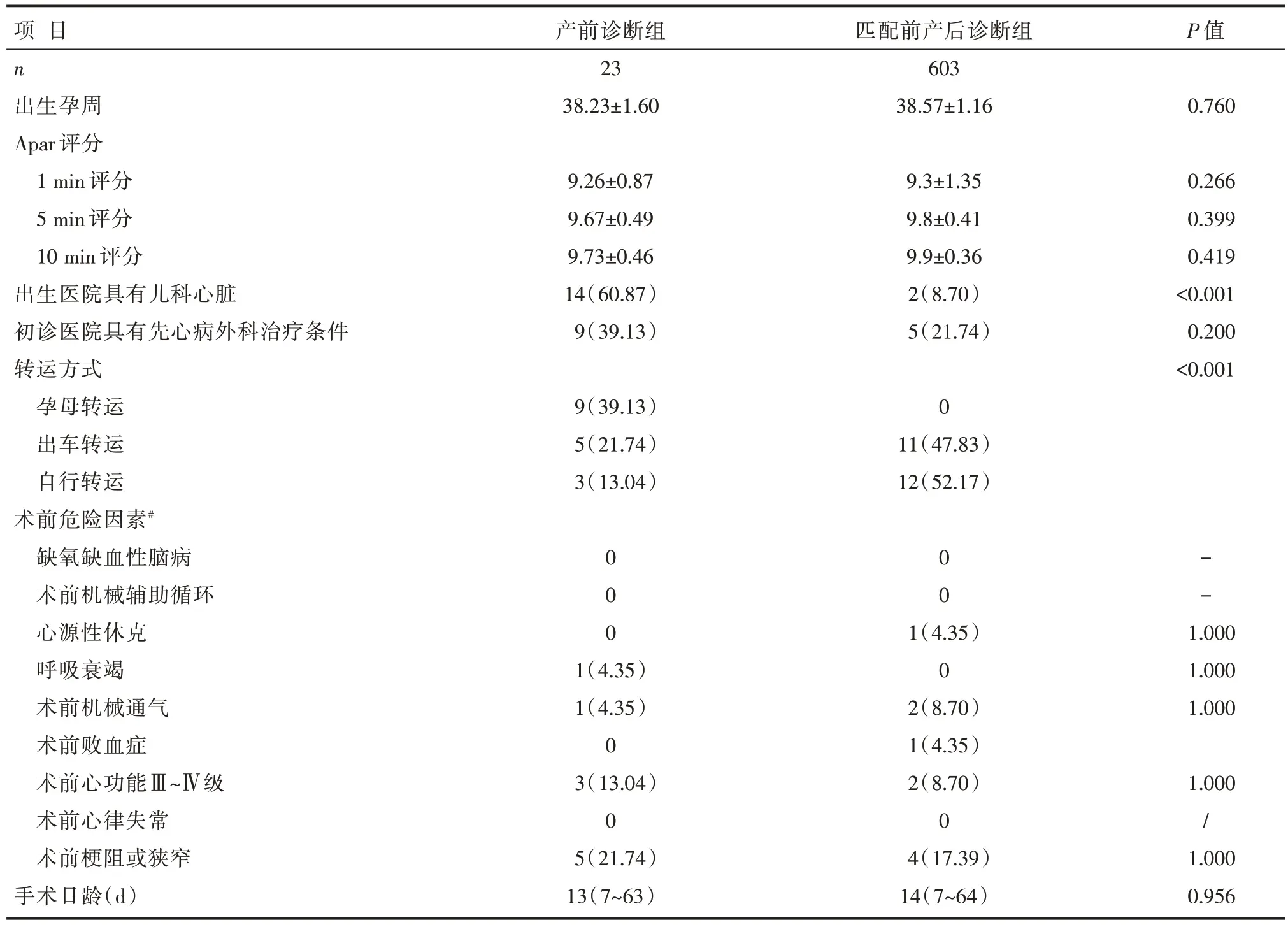
表2b 倾向性评分匹配后产前诊断患者和产后诊断患者的临床资料比较[,M(Q1~Q3),n(%)]
注:#系统采集数据未发现研究对象有术前酸中毒、术前肺高压危象、术前气管切开、术前肾功能衰竭以及术前神经系统异常等情况;PSM 匹配的条件为手术日龄、术前梗阻或狭窄
2.4 倾向评分匹配后产前诊断患者和产后诊断患者术后情况比较
经过匹配术前梗阻和手术日龄两个因素后,产前诊断组等待手术时间长于产后诊断组,差异有统计学意义(中位数7 dvs.5 d,P<0.001);两组其他术后指标,包括术后机械通气时间、重要脏器并发症以及术后梗阻和再手术的比例比较,差异无统计学意义(P>0.05),详见表3。
表3 倾向评分匹配后产前诊断患者和产后诊断患者术后情况比较[,M(Q1~Q3),n(%)]
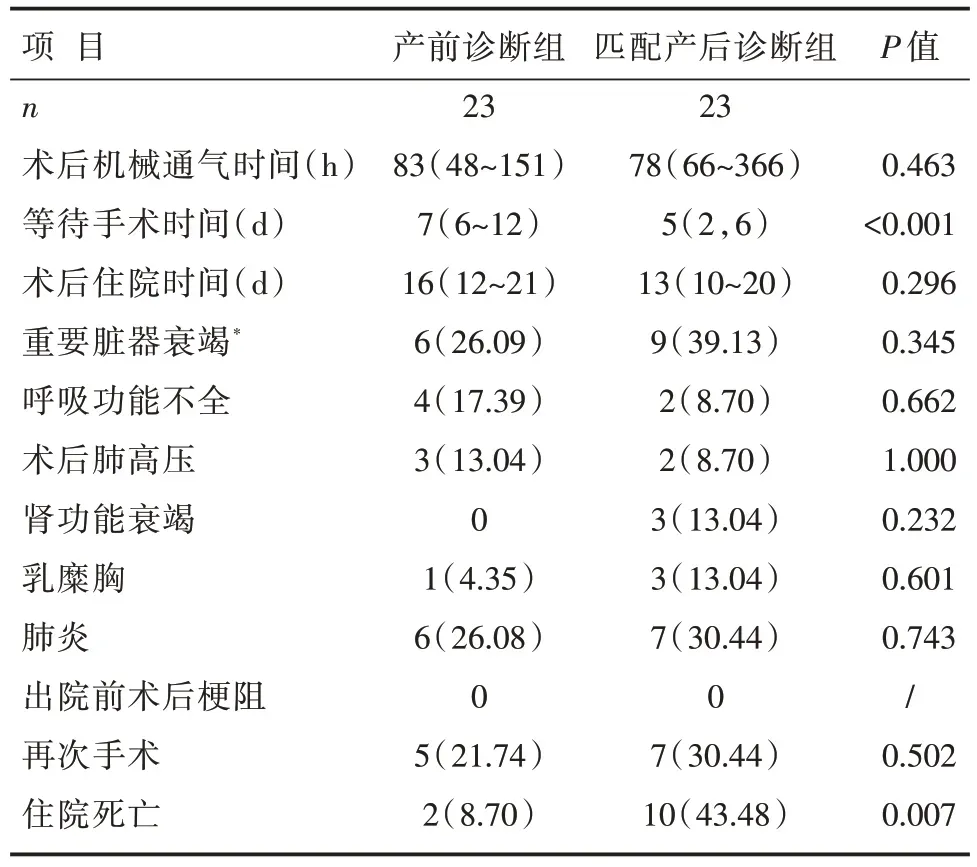
表3 倾向评分匹配后产前诊断患者和产后诊断患者术后情况比较[,M(Q1~Q3),n(%)]
注:*由于产前诊断组样本量小,因此重要脏器衰竭合并了多器官功能障碍综合征、心力衰竭、肾功能衰竭和呼吸衰竭;PSM 匹配的条件为手术日龄、术前梗阻或狭窄
3 讨论
TAPVC 是一种罕见、高致死率的先心病[4],一旦诊断明确就应尽早手术治疗,若不进行外科干预,80%的患者在生后1 年内死亡。随着近几年对TAPVC 的认识、诊断以及外科手术技术的提高和治疗策略的改善,TAPVC 患者手术预后已得到了显著的提高[5-7]。TAPVC 患者的手术方法和时机主要取决于TAPVC 的类型和肺静脉梗阻的程度,而这些都可以通过超声心动图或心脏计算机断层扫描联合成像进行评估[8]。因此,准确诊断TAPVC 对患者选择合适的手术治疗方法至关重要。近年来,超声诊断技术发展迅速,对孕中期胎儿的复杂先心病筛查准确也不断提高,胎儿超声心动图已成为产前诊断TAPVC 最主要、最有效的技术[9-10]。通过二维和彩色多普勒血流显像对TAPVC 进行诊断,多数情况下的图像质量可以满足临床诊断的需要,是目前产前诊断TAPVC 的重要方法。有研究报道,可在妊娠25~28 周期间检测到TAPVC[11]。在本研究中,TAPVC 产前诊断的平均孕周为26.93 周,与研究报道一致,但仍有个别病例为30 周后诊断,提示人群中先心病产前诊断时间仍需提前。
研究发现,复杂先心病的产前诊断率在逐步提高[12]。在本研究中,TAPVC 的产前诊断率从2012 的3.23%上升到2020 的20.00%。产前诊断率的提高受多方面影响,一方面是孕妇对产前超声筛查依从性的提高,另一方面是胎儿超声心动图筛查技术的提高。此外,2013 年国际妇产科超声学会(ISUOG)实践指南:胎儿心脏超声筛查检查(更新版)建议在中孕期开始进行心脏筛查[13],这可能有利于提高产前诊断率。尽管如此,TAPVC的总体产前诊断率仍然很低,而且存在差异。在国外,Chakraborty 等[14]研究中显示,TAPVC 产前诊断率为28.5%,Quartermain 等[15]研究中,TAPVC 产前诊断率为12.7%;在国内,吴淑燕等[16]研究中,基于产检人群的研究发现,TAPVC 产前诊断率为4.7%。在本研究中,产前诊断为先心病的占3.67%,诊断为TAPVC 的仅有1.92%,可见国内TAPVC 产前诊断率普遍较低。TAPVC 产前难度较大,多集中在三甲医院和地方人民医院,若产前诊断为TAPVC,其分型的符合率可达到83.33%,这说明在技术水平高的大医疗中心,TAPVC 产前诊断技术较好。但中国是人口大国,出生缺陷特别是先心病的筛查工作主要在社区基层医院和妇幼保健医院开展。基层医院缺少专业的产前诊断技术
人员,对TAPVC 认识不深,所以导致TAPVC 产前诊断率一直处于较低值。加之TAPVC 患者在基层医院或缺乏儿科心脏专科的医院出生,由于病情危重而早期死亡,存活患者需转诊到大医疗中心救治。然而转诊存在路径不明、转诊缺失,人员配备不足、转运设备简陋等问题[16]。要提高产前诊断率,改善患者预后,必须要加强基层医生TAPVC 产前诊断技术的培训,建立和普及规范、标准化的筛查、诊断技术,并完善大医学中心与基层医院的转诊路径。
TAPVC 的产前准确诊断不仅能为产后手术方式的选择和预后判断提供重要依据,还可促进孕妇和胎儿进入先心病产前产后一体化治疗模式,选择最佳的治疗方式,是TAPVC 救治的有效模式[17]。在本研究中,产前诊断组孕母选择在儿科心脏专科医院生产的比例明显高于产后诊断组,且超过半数都是孕母转运,这些早期准备有利于提高TAPVC 患儿的存活率,提前规划手术策略,尽早进行干预,减少并发症发生率。另外,实现从危重儿转运模式转变为孕母转运模式,这也是产前诊断的一大优势,可以避免转运过程中的风险。这也证明产前诊断后的围生期咨询、产前咨询和分娩计划指导工作有效,但仍需提高。TAPVC 属于先心病急诊手术病种,需尽早诊断发现,尽快积极干预。一旦失去最好的手术时机,很容易出现生命危险。TAPVC 的严重程度主要取决于肺静脉是否阻塞。若发生阻塞,患儿临床表现严重,伴有明显的发绀、呼吸急促、呼吸困难,需要紧急手术治疗。如果没有阻塞情况,以后也有可能出现心力衰竭的症状,也可能需要次紧急手术或选择性手术[17]。
国外报道TAPVC 手术患者的总死亡率自1995 年开始可以达到5%以下[18-19]。在本研究中,所有患者住院期间总体病死率为4.80%,与团队前期报道的病死率类似[5],证明本中心手术治疗TAPVC 的水平已处于国际前列。有关产前诊断对病死率影响的研究结果仍然存在争议,有些研究显示产前诊断对某些复杂先心病具有生存优势,而另一些研究则显示没有生存优势[14]。Wright 等[20]和Mazwi 等[21]的研究显示,产前诊断与较差的预后结果相关。他们认为术后的预后主要受心脏畸形严重程度的影响,而一般来说,心脏畸形越严重越复杂,产前诊断的可能性就越高。我们团队前期的研究也暂未发现产前诊断对患者的生存率有明显的优势[22],这主要的原因是分析的人群相同亚型的例数较少,而且术前的严重程度不同。特别是对于TAPVC,是否存在术前梗阻以及手术的年龄,对于预后都有着决定性的影响[5],因此,难以实现类似基线的患者的预后比较。在本研究中,术前确实存在产前诊断组梗阻率偏高、手术日龄偏低的情况。因此,我们采用了倾向性评分匹配的方法[23],校正了患者术前梗阻以及手术日龄的因素,从而得出产前诊断相对于匹配产后诊断组,在相对严重的患者中,把病死率从43.48%降低到8.70%,大大降低了相同疾病程度的TAPVC 患者的住院病死率。研究中发现产前诊断组等待手术的时间仍长于产后诊断组,具体的原因尚待下一步研究分析,并提示需继续优化产前产后一体化的院内流程。
本研究的局限:(1)TAPVC 患者产前诊断例数较少,容易发生偏倚;但由于现阶段产前诊断技术和非心脏专科医院超声诊断水平的局限,TAPVC 产前诊断的比例都偏低。为减少偏倚,本研究采用了倾向性评分很好地控制了TAPVC 患者术前梗阻以及手术日龄两个主要的危险因素,可以较科学地比较两组间的差异。进一步需要继续扩大产前诊断的样本量,验证本研究的结果。(2)我国各地、各医院的医疗水平不一致,TAPVC产前诊断技术水平参差不齐,许多产前未能诊断的TAPVC 患者在生后未能及时发现或及时治疗,生后早期即死亡,这会造成本研究结果有偏差,低估了产前诊断对TAPVC 新生儿及术后预后的影响。因此,将来需在TAPVC 产前诊断技术普及化的情况下,进一步评估产前诊断TAPVC 对围术期和手术预后的影响。
综上所述,目前TAPVC 产前诊断率仍然很低。产前诊断可促进孕妇和胎儿进入先心病产前产后一体化治疗,有利于选择最佳治疗方式,有效降低手术死亡率,而且特别适用于比较复杂和危重的病例。因此,建立规范化的TAPVC 筛查诊断体系、提高基层产前诊断技术人员的水平是提升产前筛查覆盖率、诊断准确性和科学性的关键。产前诊断与产后治疗的一体化诊疗模式应该成为提高我国TAPVC 患者围产期生存率、改善TAPVC患者远期生存率及存活质量的重要手段。进一步研究需增加产前诊断的病例数,验证本研究的结果。
