营养支持护理措施在危重症并发低血糖新生儿中的应用效果
2022-04-25杨冰杰
杨冰杰
摘 要:目的 分析营养支持护理应用于危重症并发低血糖新生儿血糖控制、生長促进等方面的效果。方法 选取2020年10月~2021年10月内蒙古自治区赤峰市医院新生儿科危重症并发低血糖新生儿50例,依据护理方法不同分为营养支持护理组、常规基础护理组,每组25例。常规基础护理组患儿接受常规基础护理,营养支持护理组在常规基础护理基础上,患儿接受营养支持护理。比较护理实施前、后两组患儿的营养生化指标、临床疗效、生长相关指标(头围增长量、体质量增加量、恢复出生体质量时间)、血糖恢复时间、住院时间及相关并发症发生情况。结果 护理后,营养支持护理组患儿的血清白蛋白(ALB)、前白蛋白(PA)、载脂蛋白A1(APOA1)、载脂蛋白B(APOB)、总胆固醇(TC)、葡萄糖(Glu)水平均高于常规基础护理组(P<0.05),血清脂蛋白(LP)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、三酰甘油(TG)水平均低于常规基础护理组(P<0.05)。营养支持护理组患儿的总有效率高于常规基础护理组(P<0.05)。营养支持护理组患儿的头围增长量大于常规基础护理组(P<0.05),体质量增加量高于常规基础护理组(P<0.05),恢复出生体质量时间短于常规基础护理组(P<0.05)。血糖恢复时间、住院时间均短于常规基础护理组(P<0.05)。营养支持护理组患儿的并发症发生率低于常规基础护理组(P<0.05)。结论 营养支持护理在危重症新生儿并发低血糖患儿护理中的效果较常规基础护理好,能更有效地改善患儿营养状况,缩短患儿恢复出生体质量时间、血糖恢复时间、住院时间,减少并发症的发生。
关键词:常规基础护理;营养支持护理;危重症新生儿;低血糖;并发症
中图分类号:R248.4 文献标识码:A 文章编号:1009-8011(2022)-8-0-03
在新生儿正常生理功能维持、生长发育、组织修复过程中,营养是物质基础。危重症新生儿机体处于应激状态基础代谢率较高,通常情况下,其原发疾病伴胃肠道功能障碍,对患儿正常摄入营养物质造成不良影响。如果机体持续缺乏充足的营养供给,那么机体会将储存蛋白质、脂肪以提供自己基本的能量,甚至分解组织,对组织及免疫功能造成不良影响,降低机体修复力及抵抗力,对原发病治疗及预后造成不良影响[1]。因此,要想对患儿治疗效果及预后进行改善,就应给予患儿合理的营养支持,尤其是危重症并发低血糖的新生儿。低血糖会使患儿脑缺氧缺血性损伤程度加重,根据需要给予其营养支持并进行细致、综合的相关护理,可能对新生儿永久性脑损伤的发生具有有效的预防作用[2]。本研究分析了营养支持护理在危重症新生儿并发低血糖患儿护理中的效果。
1 资料与方法
1.1 一般资料
选取2020年10月~2021年10月内蒙古自治区赤峰市医院新生儿科危重症并发低血糖新生儿50例,依据护理方法不同分为营养支持护理组、常规基础护理组两组。营养支持护理组25例患儿日龄10 min~12 d,平均日龄(6.25±1.35)d,女9例,男16例。常规基础护理组25例患儿日龄30 min~12 d,平均日龄(6.35±1.52)d,女10例,男15例。两组患儿的一般资料比较,差异无统计学意义(P>0.05),有可比性。本研究通过内蒙古自治区赤峰市医院医学伦理委员会批准后展开,患儿家属均知情并签署知情同意书。
1.2 纳入与排除标准
纳入标准:①有呼吸暂停、体温偏低或不升、吸吮力差等表现;②全血血糖均在2.2 mmol/L及以下;③均符合低血糖的诊断标准[3]。
排除标准:①有先天性心脏病;②有显著畸形;③中途退出。
1.3 方法
1.3.1 常规基础护理
常规基础护理组采用常规基础护理。在对患儿原发疾病进行积极治疗的过程中,依据患儿的具体病情喂养其母乳,经口或鼻饲喂其葡萄糖(可以混合母乳和葡萄糖),以对其血糖水平进行改善。同时,对患儿呕吐、腹胀等喂养不耐受等异常现象进行密切观察,一旦发生则第一时间将操作停止。如果患儿无法直接进食,则为患儿进行静脉滴注葡萄糖,使能量供给充足,然后对其应用氨基酸,并逐渐加量,待患儿病情有所缓解后减量。遵医嘱对各项工作进行配合,对室内适宜的温湿度进行控制,保持病房卫生,对监测异常情况的力度进行强化并及时处理。
1.3.2 营养支持护理
营养支持护理组采用常规基础护理联合以下措施:①动态监测血糖。干预后1、3、6、12、24 h分别采用微量血糖仪[生产企业:强生(上海)医疗器材有限公司,型号:YY/TO288]监测患儿血糖以便对患儿血糖进行评估、对干预方案进行及时调整,严格避免低血糖长期、反复存在的现象,并优先取足跟部血液,以最大限度地减少创伤,尽量减轻患儿的痛苦。如果患儿病情严重,则将测量间隔时间缩短;如果患儿血糖波动明显,则将测量频率增加,从而使其平稳、正常的血糖得到有效保证。②预防感染。通常情况下,患儿在原有疾病的影响下抵抗力较低,因此护理人员一方面应该对病房卫生的保持、无菌操作的规范等进行强化,另一方面还应该对皮肤特别是足跟部创面的护理进行强化,包扎过程中将无菌敷料充分利用起来,用高压蒸汽对布类贴身物品进行消毒,并严格隔离保护,对访视人数与次数进行控制,从而对感染进行预防。③营养护理。早期微量喂养,如果患儿症状不显著,则将喂养间隔时间适当缩短,依据患儿的胎龄、病情、吸吮能力个性化地选择喂养方式。如果患儿喂养不耐受,则对其进行肠外营养支持,如果患儿缺乏充足的吸吮能力,则运用鼻饲法。另外,注重科学配比,充分重视奶量、奶浓度,避免胃内潴留、呕吐的发生,以使患儿摄入矿物质、维生素的量得到有效保证,将充足的营养提供给患儿。
两组均随访1个月。
1.4 观察指标
①营养生化指标。采用全自动生化分析仪测定患儿清晨空腹静脉血的血清白蛋白(ALB)、前白蛋白(PA)、脂蛋白(LP)、载脂蛋白A1(APOA1)、载脂蛋白B(APOB)、总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、三酰甘油(TG)、葡萄糖(Glu)。②临床疗效。显效:护理后患儿具有完全或基本正常的血糖水平,为原发病治疗提供了有利条件;有效:护理后患儿的血糖水平在一定程度上提升,但是没有恢复正常,对原发病的治疗起到一定的积极作用;无效:护理后患儿的血糖水平改变不明显,影响了原发病的治疗。总有效率=(显效+有效)例数/总例数×100%[4]。③生长相关指标。包括头围增长量、体质量增加量、恢复出生体质量时间。④血糖恢复时间、住院时间。⑤并发症发生情况。并发症发生率=(低血糖性脑损伤+一过性高血糖+胆汁淤积症+喂养不耐受)例数/总例数×100%。
1.5 统计学分析
采用SPSS 21.0进行数据分析,计数资料用[n(%)]表示,用χ2检验或秩和检验;计量资料用(x±s)表示,用t检验或F检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿营养生化指标比较
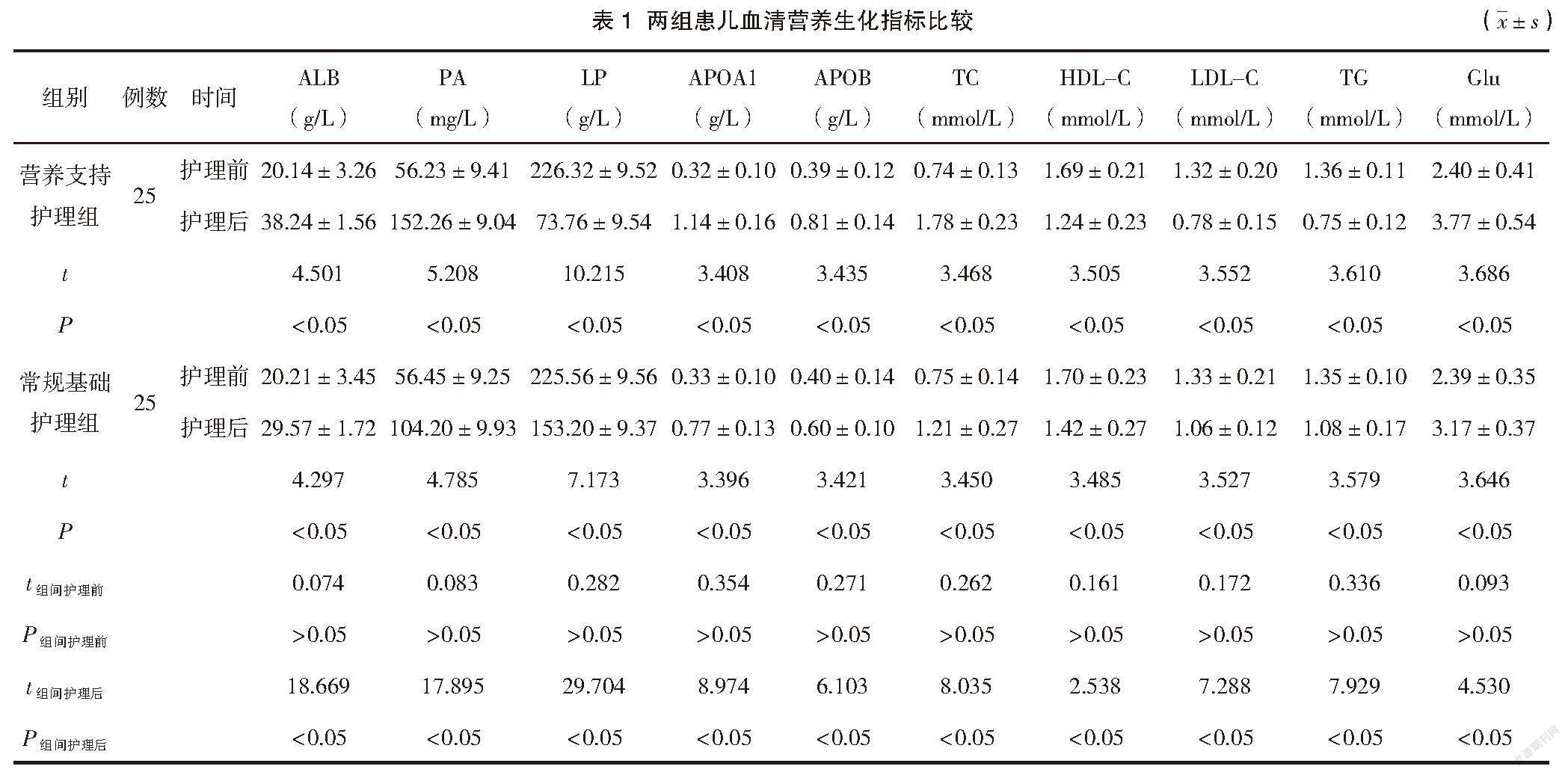
两组患儿护理后的血清ALB、PA、APOA1、APOB、TC、Glu水平均高于护理前,差异有统计学意义(P<0.05),血清LP、HDL-C、LDL-C、TG水平均低于护理前,差异有统计学意义(P<0.05);护理后,营养支持护理组患儿的血清ALB、PA、APOA1、APOB、TC、Glu水平均高于常规基础护理组,差异有统计学意义(P<0.05),血清LP、HDL-C、LDL-C、TG水平均低于常规基础护理组,差异有统计学意义(P<0.05)。见表1。
2.2 两组患儿临床疗效比较
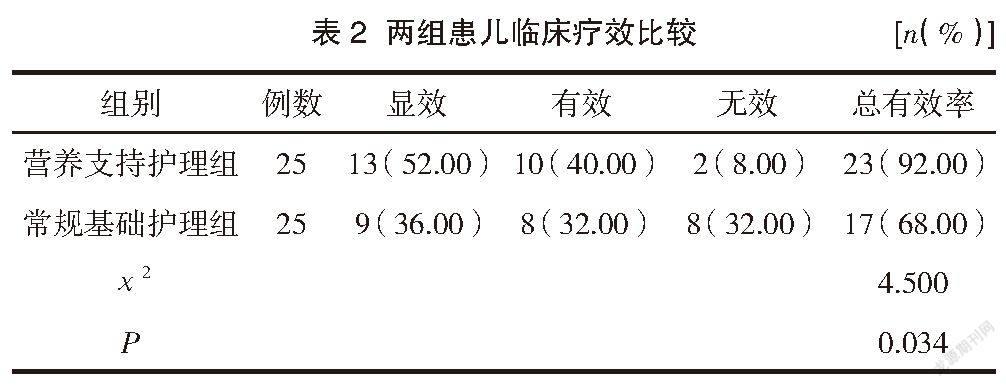
营养支持护理组患儿的总有效率高于常规基础护理组,差异有统计学意义(P<0.05)。见表2。
2.3 两组患儿生长相关指标比较
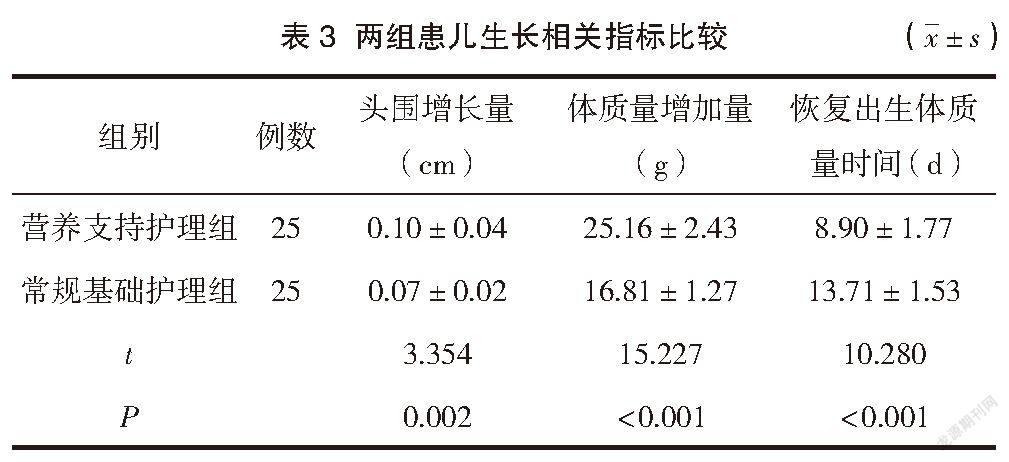
营养支持护理组患儿的头围增长量、体质量增加量均大于常规基础护理组,差异有统计学意义(P<0.05)。营养支持护理組患儿的恢复出生体质量时间短于常规基础护理组,差异有统计学意义(P<0.05)。见表3。
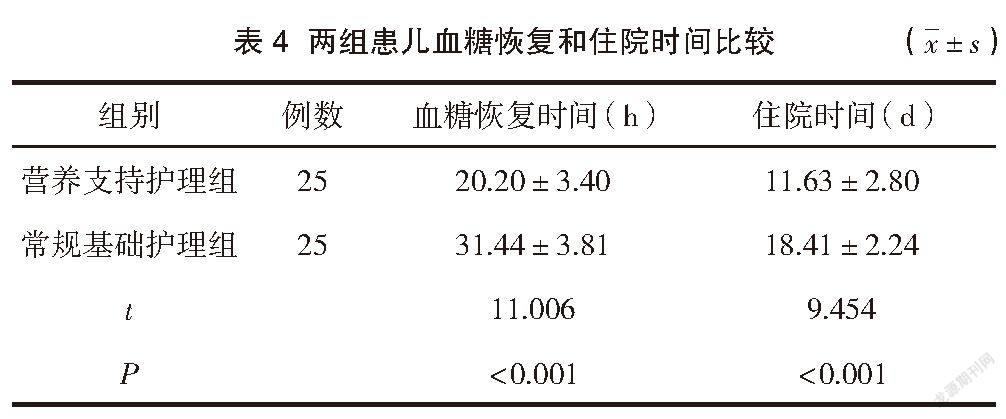
2.4 两组患儿血糖恢复和住院时间比较
营养支持护理组患儿的血糖恢复时间、住院时间均短于常规基础护理组,差异有统计学意义(P<0.05)。见表4。
2.5 两组患儿并发症发生情况比较
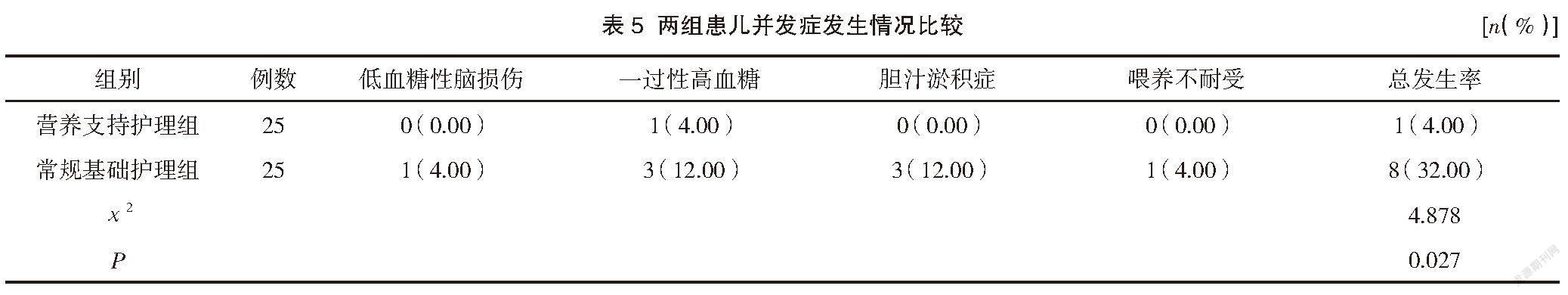
营养支持护理组患儿的并发症发生率低于常规基础护理组,差异有统计学意义(P<0.05)。见表5。
3 讨论
有研究表明,营养支持护理能够促进护理质量的提升、减少危重症新生儿并发低血糖等并发症、使其健康成长得到有效保证[5]。本研究结果表明,护理后,营养支持护理组患儿的血清ALB、PA、APOA1、APOB、TC、Glu水平均高于常规基础护理组(P<0.05),血清LP、HDL-C、LDL-C、TG水平均低于常规基础护理组(P<0.05)。另外,营养支持护理组患儿的总有效率高于常规基础护理组(P<0.05)。推测其原因,可能为营养支持护理能够能通过血糖控制、预防感染和营养护理等途径,避免内源性蛋白质分解,使患儿机体所需能量及蛋白需求得到有效满足,减少早期能量消耗,从而使患儿生化指标更为理想[6]。并且,营养支持护理下,对患儿血糖动态监测后依据患儿实际病情将个体化的营养支持护理提供给患儿,既有效纠正患儿低血糖,又促进临床治疗效果的整体提升。
在促进生长方面,本研究结果显示,营养支持护理组患儿的头围增长量大于常规基础护理组(P<0.05),体质量增加量大于常规基础护理组(P<0.05),恢复出生体质量时间短于常规基础护理组(P<0.05),说明营养支持护理能更好地保证新生儿正常的营养需求量、促进其生长,与赵曙光等的研究类似[7]。另外,营养支持护理组患儿的血糖恢复时间、住院时间短于常规基础护理组(P<0.05),有力地说明该护理方法更有利于危重症合并低血糖患儿的康复。最后,本研究结果表明,营养支持护理组患儿的并发症发生率低于常规基础护理组(P<0.05)。究其原因,营养支持护理中要求加强对患儿病情的观察,对患儿血糖进行了每日多个时间点的动态监测,并据此将更为合理有效的营养支持提供给患儿,通过及时将葡萄糖补充到患儿体内,改善患儿低血糖,从而降低了患儿永久性脑损伤的发生率[8]。
综上所述,营养支持护理在危重症新生儿并发低血糖患儿护理中的效果较常规基础护理好,更能有效改善患儿营养状况,缩短患儿恢复出生体质量时间、血糖恢复时间、住院时间,减少患儿并发症的发生,值得临床应用。
参考文献
[1]唐娜,刘会会,胡晓娇,等.危重症新生儿并发低血糖的营养支持护理[J].国际护理学杂志,2020,39(3):529-531.
[2]李协.危重症新生儿并发低血糖的营养支持护理干预价值分析[J].中国实用医药,2017,12(34):156-157.
[3]严超英.早期新生儿低血糖管理新共识[C].//中华医学会第九次全国围产医学学术会议论文集.2015:234-239.
[4]刘志伟,陈惠金.美国新生儿低血糖管理指南[J].实用儿科临床杂志,2010,25(8):618-620.
[5]周莹,庞超颖.危重症新生儿并发低血糖的护理体会[J].中国现代药物应用,2016,10(8):242-243.
[6]王晓琳.危重症新生儿并发低血糖的营养支持护理措施分析[J].中国继续医学教育,2017,9(5):219-221.
[7]苏娟娟.危重症新生儿并发低血糖的营养支持护理措施分析[J].临床研究.2017,25(3):166-167.
[8]阳一平,蔡娇,王榜珍,等.新生儿低血糖脑损伤高危因素分析[J].癫痫与神经电生理学杂志,2021,30(2):92-97.
