MRI联合彩超检查在强直性脊柱炎骶髂关节病变中的诊断价值研究
2022-04-20刘海平郭雪丽唐光华
刘海平,郭雪丽,唐光华
(惠阳三和医院,广东 516211)
强直性脊柱炎是与遗传、环境、免疫等多种因素有关的以骶髂关节和脊柱附着点炎症为主要表现的慢性免疫系统疾病,其可造成不同程度的眼、肺、肌肉等器官病变,严重情况下还会导致患者残疾。该病多见于青年男性,早期起病隐匿,无任何临床症状表现;部分患者出现轻度的如乏力、消瘦或轻度贫血等全身症状[1]。此时虽然骶髂关节滑膜部受累,但由于病情较轻,多数患者并不重视。随着病情进展,往往会丧失最佳治疗时机。鉴于强直性脊柱炎早期诊断难度较大,寻找一种有效的诊断方式就显得尤为重要。随着影像学技术的发展,MRI在多数疾病诊断中都发挥了自身价值。临床实践发现,MRI检查虽然有着较高敏感度,但特异性相对较差,这会产生误诊情况[2]。彩色多普勒作为一种能量多普勒微血流成像新技术,可在疾病诊断中获取重要信息。本次研究就上述两种检查方式在强直性脊柱炎诊断中的效果展开探析,旨在为疾病诊断提供指导。具体报道如下。
1 资料与方法
1.1 一般资料
采取随机数表法将2020年5月-2022年6月在医院接受检查的90例早期强直性脊柱炎骶髂关节病变患者分为三组,每组各30例,分别采取单独彩超检查(对照一组)、单独MRI检查(对照组二组)及MRI联合彩超检查(研究组)。对照一组男、女分别为 21 例、9 例,年龄 20-51(33.46±4.32)岁;对照二组男、女分别为 22例、8例,年龄 21-50(33.51±4.28)岁;研究组男、女分别为20例、10例,年龄20-52(33.42±4.37)岁。 纳入标准:①均符合强直性脊柱炎诊断标准且处于早期;②可配合完成相关检查;③均签署知情同意书。排除标准:①伴随骨关节炎、椎间盘突出等疾病;②认知功能障碍或合并精神系统疾病;③妊娠期或哺乳期妇女。三组一般资料无差异,P>0.05,可比。
1.2 方法
彩超检查:仪器选用迈瑞DC-8彩色超声诊断仪,探头为4-6MHz凸阵探头,总增益、彩色多普勒增益、动态范围、壁滤波分别为50dB、80-90dB、50-60dB、30-10Hz。检查时指导患者取俯卧位,检查医师将探头放置于患者骶骨后方区域以显示骶骨和髂骨轮廓,随后侧动探头以清晰显示骶髂关节。在取得理想二维图像后用彩超观察韧带及肌腱附着点、骶髂关节、腱鞘、滑膜等的血流信号,以频谱多普勒超声验证血流信号并分析其性质[3]。在出现动脉血流信号时计算阻力指数。
MRI检查:仪器采用西门子ESSENZA1.5T超导磁共振扫描仪,线圈在患者体部,从前至后扫描斜冠状位。参数设置:层厚、层间距及矩阵为4mm、0.5-1.0mm、512×512;STIR 序列 设定中 TE、TI、TR分别为 60ms、120ms、4500ms;SE 序列 T1W1 设置为TR、TE 为 350ms、18ms;SE 序列 T2W1 设置 TR、TE为 4300ms、120ms[4]。 由 2 名经验丰富的影像学医师进行阅片并对检查结果进行分析。
1.3 观察指标
计算不同检查方式的敏感性、特异性、准确率及阳性预测值。
1.4 统计学处理
采用SPSS21.0处理,计数资料采用百分比表示,行卡方检验,以P<0.05为差异有统计学意义。
2 结果
2.1 诊断结果
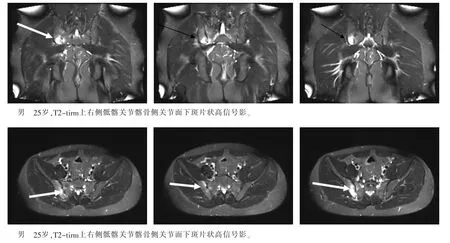
图1
彩超诊断中,敏感性、特异性、准确率及阳性预测值分别为 68.75%(11/16)、50.00%(7/14)、60.00%(18/30)、61.11%(11/18);MRI诊断中,敏感性、特异性、准确率及阳性预测值分别为81.25%(13/16)、71.43%(10/14)、76.67%(23/30)、76.47%(13/17);联合诊断中,敏感性、特异性、准确率及阳性预测值分别为敏感性、特异性、准确率及阳性预测值分别93.75% (15/16)、92.86% (13/14)、93.33% (28/30)、93.75%(15/16)。 见表 1-3。

表1 彩超诊断结果

表2 MRI诊断结果
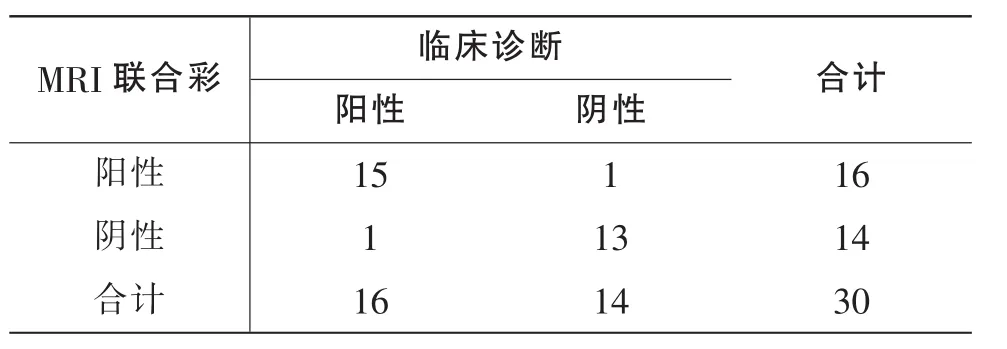
表3 MRI联合彩超诊断结果
2.2 组间比较
与对照一组、对照二组比,研究组敏感性、特异性、准确率及阳性预测值均更高,P<0.05。见表4-5。

表4 对照一组与研究组比较[%(n/n)]
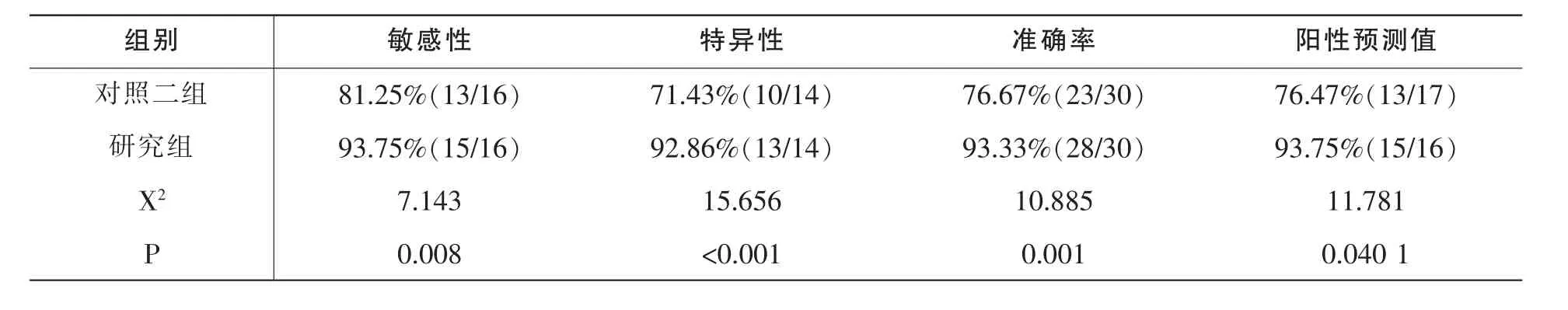
表5 对照二组与研究组比较
3 讨论
强直性脊柱炎的病理基础及 MRI征象分析:强直性脊柱炎的病理学与MRI征象是密切相关的。骶髂关节炎及关节旁骨髓炎为疾病早期的主要特点。此期,MRI表现为骨髓水肿。在T1WI上呈低信号,在T2WI和STRI为高信号。也有学者认为软骨下骨髓水肿是骶髂关节炎最早期的改变。疾病中期,血管翳侵蚀破坏软骨及软骨板,关节大部分由纤维化肉芽组织代替,关节软骨变性、破坏、骨化。软骨下骨板、松质骨破坏,炎症细胞浸润,死骨形成,钙盐沉着,MRI表现为骨质硬化或侵蚀,即T1WI、T2WI均呈低信号。疾病晚期,软骨关节已经由分化成熟的小梁骨取代,无明显的炎症细胞浸润,关节腔消失,软骨失去正常的营养代谢或多为脂肪组织代替,MRI表现为脂肪沉积异常信号,在T1WI、T2WI上均呈高信号,在抑制脂肪序列上呈低或等信号。AS是慢性疾病,过去单凭X线平片诊断 AS骶髂关节早期改变很困难。本组资料表明,平片没有明显表现时,MRI能很好地显示 AS骶髂关节早期改变的骨髓水肿、关节边缘侵蚀,给 AS的早期诊断提供帮助。
脂肪沉积的程度对AS患者病情判断的意义:本研究还发现关节的脂肪沉积与进展期骶髂关节炎伴发,所以认为脂肪沉积是强直性脊柱炎晚期的改变,并推测是骶髂关节炎进展侵及骨板下区域,炎症产物不断作用,影响局部脂肪代谢所致。本组病例有7例未见脂肪沉积,可见脂肪沉积,且与病情严重程度相关。本文认为脂肪沉积是炎症的继发改变,而非早期改变,而MRI显示骶髂关节中的脂肪沉积量较明显。通过MRI征象亦可显示AS的病理演变过程,即骨髓水肿、骨质硬化侵蚀、脂肪沉积。
强直性脊柱炎是一种以中轴关节受累为主的慢性、炎症性疾病,其主要病变部位在骶髂关节、脊柱及外周关节,严重情况下可发生脊柱畸形及脊柱强直。流行病学显示,强直性脊柱炎多发于20-30岁的青壮年,且多见于男性,在8岁前及40岁以后则较为少见。目前,关于该病的病因尚未完全明确,研究发现强直性脊柱炎有着明显的家族聚集性,这与HLA-B27基因表达相关,但并非该基因阳性就一定会发生疾病。研究发现,超过一百种的细胞因子及趋化因子参与了强直性脊柱炎的炎症反应。经检测,患者体内的免疫炎症因子也多高于健康人群,这表明免疫因素也可能参与到疾病发生过程中。此外,外界不良环境刺激、生活及职业压力、脊柱及关节受力增加等也会诱发疾病的发生。作为一种慢性疾病,强直性脊柱炎起病隐匿且缓慢,早期患者通常无明显症状,部分患者会感觉到腰骶部的钝痛,半夜也会存在翻身困难。随着疾病的进展,可出现炎性腰背痛、外周关节炎等典型症状,这会严重影响到患者日常生活,降低患者生活质量。强直性脊柱炎虽然不会威胁到患者的生命安全,但是其无法彻底治愈,且会随着病程进展而进行性加重,最终可能需要接受手术治疗来维持运动功能。但若能早期发现并采取规范化治疗,可控制疾病进展,患者也能保持正常的工作和生活,因此强直性脊柱炎骶髂关节病变的早期诊断有着非常重要的意义。
X线是最简单、方便的影像学检查方法,同时也是强直性脊柱炎最常用的诊断手段。临床可通过X线检查观察到骶髂关节面模糊且边缘不规则,并且病情发展至后期,还可观察到关节间隙变窄甚至完全消失。但对于早期病变来说,X线检出率相对较低。尽管在医疗技术发展进步中X线技术有了很大提高,由于双侧骶髂关节斜位片及骨盆正位片检查仍存在局限,早期疾病检出率依旧难以提高。CT检查作为另一种重要的影像学检查手段,也被用于强直性脊柱炎骶髂关节病变诊断中。其分辨率高,可克服X线重叠的缺陷,便于临床更好地观察骶髂关节病变,从而提升早期诊断率。但CT检查无法观察到关节面下的骨质囊变及骨髓水肿等早期病理变化,故存在一定的漏诊、误诊率[8]。随着医疗技术的发展进步,MRI检查被用于临床。其作为一种断层成像技术,可利用核磁共振技术来从人体获取电磁信号并重建信息。在强直性脊柱炎骶髂关节病变诊断中,MRI有着较高的检查敏感性,该检查方式可观察到早期的滑膜充血水肿、软骨损伤、骨髓水肿及韧带附点炎信号改变情况,并且还能通过观察关节积液及关节旁水肿等来对关节炎活动期及稳定期进行鉴别。鉴于MRI疾病诊断特异性较差,在常规技术基础上,临床通过增加动态增强、弥散加权成像、磁化传递对比成像、短时反转恢复等成像技术来提高特异性,从而提升疾病诊断准确率。但由于强直性脊柱炎的病变早期影响及临床表现缺乏典型性,MRI在鉴别风湿性骶髂关节炎、化脓性骶髂关节炎、结核性骶髂关炎方面存在不足[9]。彩超由探头、超声波发射/接收电路、信号处理和图像显示等构成,其可把自相关技术获得的血流信号经彩色编码后实时叠加在二维图像上,形成彩超血流图像。因此,彩超不仅有着超声结构图像的优点,又能为疾病诊断提供血流动力学信息,故广泛应用于各种疾病诊断中。在强直性脊柱炎骶髂关节病变诊断中,彩超可获得关节内及关节周围异常血流信号及其血流动力学改变的信息,提供关节血流阻力指数、血流分级、静脉血流,关节内、外血流等血流指标,从而为临床诊断提供指导。并且彩超还能从关节内血流速度、动脉血流频谱及阻力指数等多角度来观察,这能帮助临床判断疾病处于活动期还是病情缓解期[10]。此外,彩超还能敏感地发现粘液囊膨胀及附着端软组织肿胀情况,这可弥补MRI检查不足,从而提升疾病诊断准确率。本次研究中,三组分别采取单独彩超、单独MRI及联合检查,研究组有着更高的敏感性、特异性、准确率及阳性预测值(P<0.05)。
综上,在强直性脊柱炎骶髂关节病变诊断中,MRI联合彩超可为疾病的早期诊断及后期治疗提供科学指导,值得推广。
