肺结核并发真菌感染的临床特征及危险因素
2022-04-13张海燕
张海燕 张 偲 范 晖
1.南通大学附属如皋医院感染科,江苏南通 226500;2.南通大学附属如皋医院肿瘤科,江苏南通 226500
肺结核是临床常见的慢性疾病,具有一定的传染性,一般由结核分枝杆菌诱发,常引起咯血、低热、胸闷、乏力等症状,对患者健康造成较大威胁[1-2]。随着医学技术不断发展,抗结核药物层出不穷,一定程度上提高治疗效果,但肺结核患者基数较大,其发病率及传染率仍居高不下。多种抗结核药物的应用虽然提高治疗效果,但耐药情况日益凸显,尤其抗菌素、激素等应用易引发真菌感染,导致肺组织炎症、支气管炎等症状,加重患者病情,增加临床治疗难度,影响预后[3]。肺结核并发真菌感染初期缺乏典型症状,极易被临床忽视,错失最佳治疗时机[4]。因此,分析肺结核并发真菌感染的临床特征及危险因素对预防真菌感染发生有重要意义。鉴于此,本研究进一步探讨肺结核并发真菌感染的临床特征及危险因素。
1 资料与方法
1.1 一般资料
回顾性分析2017年1月至2020年12月南通大学附属如皋医院收治的104 例肺结核患者临床资料,根据培养结果将患者分为感染组(n=25)与未感染组(n=79)。感染组中,男14 例,女11例;年龄22~74 岁,平均(48.79±3.86)岁;肺结核病程1~8年,平均(3.76±0.64)年。未感染组中,男48 例,女31例;年龄22~75岁,平均(48.43±3.51)岁;肺结核病程1~9年,平均(3.82±0.75)年。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:①经痰检、活检确诊为肺结核,且符合《肺结核诊断标准(WS 288-2017)》[5]诊断标准;②均经抗结核治疗;③患者意识清晰,能够配合相关治疗;④临床资料均完整,未出现丢失。排除标准:①合并恶性病变;②伴有精神疾病;③伴有全身炎症或其他传染性疾病;④重要脏器功能衰竭。本研究经医院医学伦理委员会批准。
1.2 方法
收集两组患者临床资料,包括性别、年龄、体重指数、住院次数、吸烟史、反复应用广谱抗生素、合并糖尿病(符合中国成人2 型糖尿病预防的专家共识内相关诊断标准[6])、长期应用糖皮质激素、合并慢性阻塞性肺疾病[符合慢性阻塞性肺疾病诊治指南(2013年修订版)内诊断标准[7]]进行单因素分析,后将单因素中比较有统计学差异的指标进行logistic 多因素回归分析。
1.3 观察指标及评价标准
所有入选者均取呼吸道分泌物标本送检,进行曲霉培养,培养分离出曲霉菌,符合参照《肺真菌病诊断和治疗专家共识》[8]诊断标准,并经支气管镜、肺穿刺活组织病理学检出曲霉菌丝。
1.4 统计学方法
采用SPSS 22.0 统计学软件进行数据分析,计量资料以均数±标准差(±s>)表示,两组间比较采用t检验;计数资料以率表示,组间比较采用χ2检验;多因素分析采用logistic 回归分析,以P<0.05 为差异有统计学意义。
2 结果
2.1 真菌感染的临床特征
经曲霉培养结果发现,104 例肺结核患者中,有25 例并发真菌感染,25 例并发真菌感染的肺结核患者临床表现以咳嗽、咳痰最为常见,共25 例,占比100.00%,咯血18 例(72.00%)、发热9 例(36.00%)、胸痛4 例(16.00%)、呼吸困难1例(4.00%)次之。
2.2 肺结核并发真菌感染的单因素分析
感染组住院次数>2 次、反复应用广谱抗生素、长期应用糖皮质激素、合并慢性阻塞性肺疾病占比均高于未感染组,差异有统计学意义(P<0.05);两组患者的性别、年龄、体重指数、吸烟史、合并糖尿病比较,差异无统计学意义(P>0.05)(表1)。
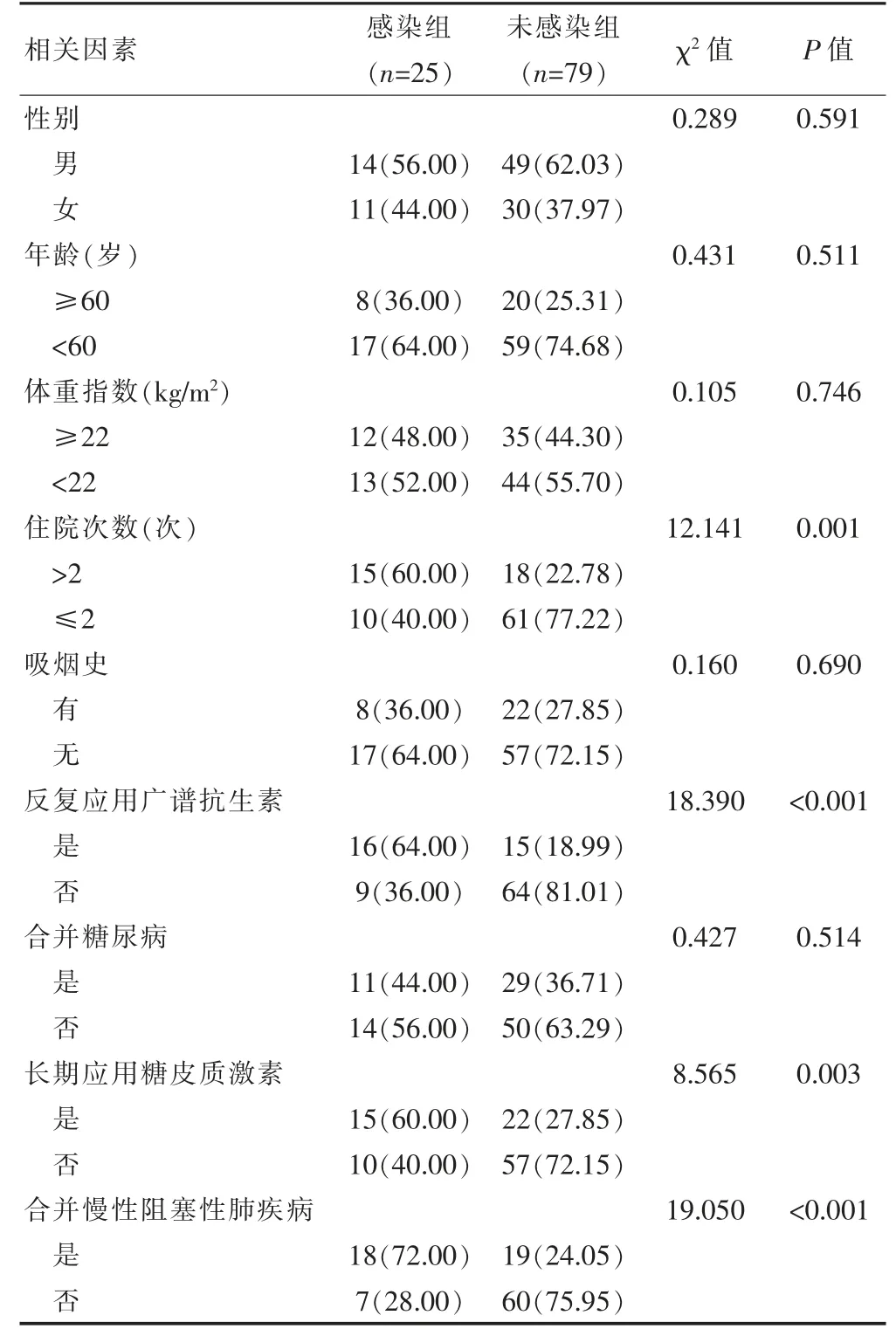
表1 肺结核并发真菌感染的单因素分析[n(%)]
2.3 肺结核并发真菌感染的多因素分析
以是否并发真菌感染为因变量(1=感染,0=未感染),以住院次数>2 次、反复应用广谱抗生素、长期应用糖皮质激素、合并慢性阻塞性肺疾病为自变量(赋值表见表2),进行logistic 回归分析,结果显示,住院次数>2 次、反复应用广谱抗生素、长期应用糖皮质激素、合并慢性阻塞性肺疾病是肺结核并发真菌感染的独立危险因素(P<0.05)(表3)。

表2 自变量赋值
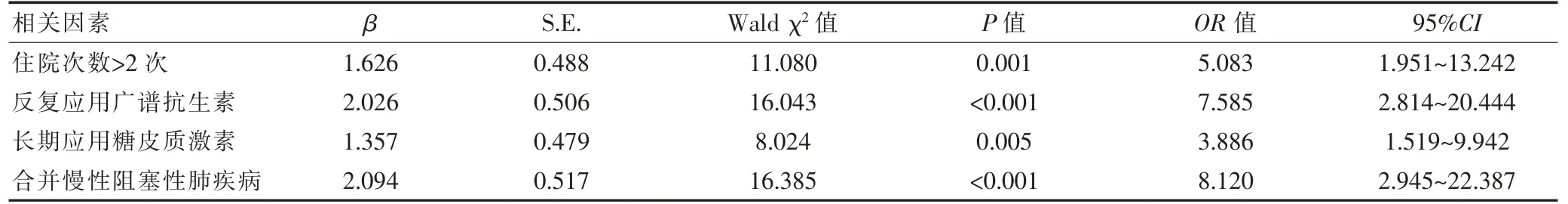
表3 肺结核并发真菌感染的多因素分析
3 讨论
肺结核发病机制较为复杂,因具有传染性,抵抗力较差的人群极易被传染,结核菌感染后早期并不会立即发病,随着抵抗力下降才会出现一系列症状[6-7]。肺结核早期经综合治疗后有完全治愈的可能,但患者早期缺乏特异性表现,极易被忽视,或治疗较为简单,无法获得理想的治疗效果[8]。肺结核治疗不及时或治疗方法不当,病情将呈进行性加重,导致免疫力进一步降低,易感染真菌,加重患者病情,对抗结核治疗造成不良影响,致使患者预后更差[9]。
肺结核患者常伴有干酪样、增生、空洞等表现,为真菌入侵及增殖提供条件,加之抗结核药物的广泛应用以及滥用抗菌药物,使得病菌耐药性增加,机体菌群平衡破坏,并发真菌感染的风险增加[10-11]。曲霉菌为常见的腐生真菌,代谢需求低,可在多种环境中寄居,具有较强的温度、湿度适应力,被人体吸入后可引发呼吸道疾病[12]。曲霉菌在人体各个组织、器官均能感染,感染能力强、生长快,肺部是最易感染的部位,尤其是肺结核患者因长期进行抗结核、使用抗菌药物,体内菌群失调,更易感染曲霉菌[13]。肺结核患者表现与感染曲霉菌后表现基本相同,加之部分患者合并其他基础疾病,无法及时发现曲霉菌感染,易错失最佳治疗时间,导致临床治疗难度增加[14]。因此,深入分析真菌感染的临床特征及危险因素有重要意义。本研究结果显示,104 例肺结核患者,有25 例并发真菌感染,发生率为24.04%(25/104);25 例并发真菌感染的肺结核患者临床表现以咳嗽、咳痰最为常见,咯血、发热、胸痛、呼吸困难次之。感染组住院次数>2次、反复应用广谱抗生素、长期应用糖皮质激素、合并慢性阻塞性肺疾病占比均高于未感染组,差异有统计学意义(P<0.05);两组患者性别、年龄、体重指数、吸烟史、合并糖尿病比较,差异无统计学意义(P>0.05)。logistic回归分析显示,住院次数>2 次、反复应用广谱抗生素、长期应用糖皮质激素、合并慢性阻塞性肺疾病是肺结核并发真菌感染的独立危险因素(P<0.05 且OR≥1)。表明住院次数>2 次、反复应用广谱抗生素、长期应用糖皮质激素、合并慢性阻塞性肺疾病的肺结核患者更易感染真菌,针对合并高危因素的患者临床需予以高度重视。分析其原因为:①住院次数>2 次。住院次数越多,患者接受的治疗也相对更多,药物累积使用时间较长,大量抗生素、激素治疗会增耐药风险,导致菌群失调;另外院内致病菌多,多次住院增加与致病菌的接触机会,进而导致感染曲霉菌的风险增加[15-16]。②反复应用广谱抗生素。广谱抗生素反复应用会破坏体内菌群平衡,增加耐药风险,更易感染曲霉菌。③增加耐药风险。糖皮质激素会对巨噬细胞及中性粒细胞吞噬真菌孢子的能力进行抑制,致使防御真菌感染的作用减弱。糖皮质激素还可促使曲霉菌生长,导致其侵袭能力增强,故长时间使用更易感染曲霉菌[17]。④合并慢性阻塞性肺疾病。慢性阻塞性肺疾病会不断消耗机体能量,使患者长期处于缺氧状态,引起各项器官功能的进一步损伤,并会破坏机体菌群平衡,引起免疫防御能力降低,更易感染致病菌。另外慢性阻塞性肺疾病多发生于老年群体,老年患者生理功能不断减退,免疫力低下,肺部清除能力较差,体内微生态平衡紊乱,曲霉定植概率更高[18-19]。
综上所述,肺结核患者真菌感染发生率较高,主要受住院次数>2 次、反复应用广谱抗生素、长期应用糖皮质激素、合并慢性阻塞性肺疾病等因素影响,临床应制定针对性预防措施,以控制真菌感染发生,改善肺结核患者预后。
