川崎病合并肠梗阻和脓毒症1例
2022-04-11邹新飞陈晓婷苏淑芬朱欢欢郑亦男
邹新飞,陈晓婷,苏淑芬,朱欢欢,郑亦男
(广东省妇幼保健院番禺院区儿科急重症监护中心,广东 广州 511400)
1 病例资料
患儿,女,1岁4个月,因“发热4 d,皮疹1 d”于2021年7月入广东省妇幼保健院儿科治疗。入院4 d前出现反复中高热,偶有单声咳嗽、流清涕,无呕吐、腹泻、腹胀。先后予奥司他韦、头孢克洛及头孢克肟治疗,效果欠佳。入院体格检查:体温39.3℃,脉搏125次/min,呼吸频率35次/min,体重9.3 kg。神志清,精神尚可,躯干背部、四肢少量红色斑丘疹(图1A),压之褪色。浅表淋巴结未触及肿大。眼睑无水肿,双侧球结膜充血。口唇无皲裂,咽稍充血,扁桃体无肿大。心、肺、腹、肛周、关节、四肢及神经系统未见异常。辅助检查:白细胞数正常,中性粒细胞为主,中度核左移,大部分细胞见中毒颗粒及空泡。腹部X线提示肠管积气积液并扩张(图2A)。入院第1天考虑脓毒症、急性支气管炎,给予吸氧和美洛西林舒巴坦、阿奇霉素抗感染治疗。入院第2天出现腹胀、腹痛,全腹可疑压痛、反跳痛,肠鸣音减弱。血培养查出革兰氏阴性杆菌(洛菲不动杆菌),腹部CT提示小肠广泛扩张(图2B),诊断为脓毒症、麻痹性肠梗阻,给予甲硝唑、亚胺培南西司他丁治疗,但高热难退,腹胀加重,精神反应差,给予扩容、多巴胺维持治疗,效果欠佳。入院第3天出现不典型口唇皲裂(图1B)、舌面充血、指端轻微肿胀(图1C),考虑川崎病,给予静脉注射免疫球蛋白(2 g/kg),辅以补液、口服阿司匹林等治疗。发热热峰明显下降,腹胀缓解,精神好转,但仍有反复中低热,第12天见指端少量不典型脱皮(图1D),复查血沉83 mm/h、C反应蛋白17 mg/L,考虑静脉注射免疫球蛋白无反应型川崎病,再次输注静脉注射免疫球蛋白(2 g/kg)治疗,第13天起体温恢复正常,第16天治愈出院。出院后无发热,超声心动图未见冠状动脉异常。

图1 患儿体征
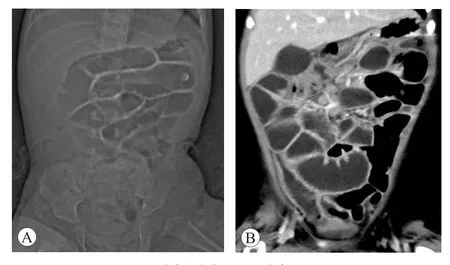
图2 患儿腹部影像学检查
2 讨论
川崎病又称皮肤黏膜淋巴结综合征,是一种病因不明的急性自限性血管炎,主要累及中小动脉,多发生于5岁以下的儿童,约有25%未经治疗的患者会出现冠状动脉病变。川崎病临床上主要表现为发热、双侧球结膜充血、皮疹(包括卡介苗接种处发红)、口唇及口腔的变化(唇红、草莓舌、口咽部黏膜弥漫性充血)、四肢末梢改变(急性期手足发红、肿胀,恢复期甲周脱皮)、非化脓性颈部淋巴结肿大[1-2],发病机制尚不明确,可能与肠系膜动脉血管炎伴肠缺血及肌间神经丛损害、动脉血栓形成等因素相关[3-5]。研究报道胃肠受累的比例分别为2.3%和4.6%[6-7],肠梗阻仅占0.6%[8-9]。一项针对302例川崎病患者的多中心研究显示,腹部和胃肠道症状(如腹痛、呕吐和腹泻)可能使诊断复杂化,导致治疗延迟,并与静脉注射免疫球蛋白耐药和严重冠状动脉瘤相关[10]。Colomba等[11]的研究发现,发热、腹痛和呕吐为肠道受累的川崎病病例最常见的症状,肠梗阻是腹部平片、CT等检查最常见的征象,而所有病例在肠道症状后均出现典型的川崎病症状和体征,与本例患者情况相似。
本例患者早期症状不典型,以发热、皮疹及腹部症状为主,炎症指标明显异常,早期血培养提示革兰阴性杆菌,临床提示肠梗阻、脓毒症,如果单一考虑为脓毒症及其引起的胃肠道损害,或机械性肠梗阻引起肠黏膜受损、菌血症、脓毒症,就容易漏诊川崎病,延误治疗,可能增加手术创伤、肠坏死、冠脉受累风险。近年来,国内医师越来越关注川崎病合并急腹症的诊治,尽管绝大多数川崎病并发肠梗阻经保守治疗可获得满意的疗效,无远期并发症出现,但如果诊疗不当,易增加过度医疗、剖腹手术创伤、甚至死亡的风险[12-13]。
综上所述,临床工作中,如果遇到以发热、皮疹、腹部症状为主的患儿,在抗感染治疗效果不佳时,需警惕川崎病,及早诊断,针对性给予静脉注射免疫球蛋白治疗,减少误诊、漏诊的发生。
