阴道试产与剖宫产分娩在瘢痕子宫产妇中的临床效果对比
2022-04-11范丹
范丹
近几年,我国医疗技术得到了不断发展和进步,使瘢痕子宫不再是阴道分娩的禁忌证[1,2]。一些产妇在顺产过程中会因为过度疼痛而选择剖宫产,因此剖宫产能保证新生儿及产妇的生命安全[3,4]。目前受到相关因素的影响,我国剖宫产率逐年上升,同时临床瘢痕子宫妊娠率也在不断增加。剖宫产再次妊娠产妇仍需选择剖宫产,但目前相关研究表明一些妊娠周期足够的女性经阴道试产后可以有效控制母婴不良事件的发生,从而提升自然分娩率。瘢痕子宫再次妊娠产妇会提升其前置胎盘及子宫破裂的发生率,所以对于这类产妇的分娩方式目前应着重考量[5,6]。本次研究主要针对阴道试产与剖宫产分娩在瘢痕子宫产妇中的临床效果进行了分析,现报告如下。
1 资料与方法
1.1 一般资料 选择本院2018 年3 月~2020 年4 月收治的瘢痕子宫产妇70 例,按照随机数字表法将其分为对照组和观察组,每组35 例。对照组产妇年龄22~46 岁,平均年龄(34.03±4.06)岁;孕周37~41 周,平均孕周(39.02±0.76)周;距上次剖宫产时间2~9 年,平均距上次剖宫产时间(5.54±1.23)年。观察组产妇年龄23~46 岁,平均年龄(34.68±3.91)岁;孕周36~41 周,平均孕周(38.57±0.89)周;距上次剖宫产时间2~8 年,平均距上次剖宫产时间(5.07±1.06)年。两组产妇的一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入及排除标准
1.2.1 纳入标准 知晓本次研究、个人资料完善、上次剖宫产切口愈合良好、符合阴道试产标准、无妊娠不良结局、距上次剖宫产时间>2 年的产妇。
1.2.2 排除标准 胎儿存在异常,产妇存在慢性病、不接受本次研究、上次剖宫产非子宫下段切口、切口愈合不良,不满足阴道试产标准,距上次剖宫产时间<2 年的产妇。
1.3 方法
1.3.1 对照组 产妇接受剖宫产分娩:将产妇腹壁及子宫壁切开,将胎儿取出,随后将腹壁缝合。
1.3.2 观察组 产妇接受阴道试产:采取正确的分娩姿势,不断进行子宫收缩、腹肌收缩、肛门肌收缩,可以通过上下摇摆骨盆、墙面滑行、盘腿对脚坐来缓解分娩疼痛、增加产道空间、拉伸骨盆肌肉。在分娩过程中给予产妇支持和鼓励,监测产妇生命体征,若存在不良情况需及时采取剖宫产分娩。
1.4 观察指标及判定标准 ①比较两组产妇分娩前后的SAS、SDS 评分,使用SAS、SDS 量表对产妇不良情绪进行评分,分数越高表示产妇越焦虑、抑郁。②比较两组产妇的产后出血量、住院时间。③比较两组产妇的产后并发症发生情况,包括子宫内膜炎、产褥感染、阴道炎等。
1.5 统计学方法 采用SPSS25.0 统计学软件进行统计分析。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组产妇分娩前后的SAS、SDS 评分比较 分娩前,两组产妇的SAS、SDS 评分比较,差异无统计学意义(P>0.05);分娩后,观察组产妇的SAS、SDS 评分分别为(21.56±1.24)、(22.43±2.02)分,均低于对照组的(41.25±1.22)、(40.33±3.04)分,差异具有统计学意义(P<0.05)。见表1。
表1 两组产妇分娩前后的SAS、SDS 评分比较 (,分)
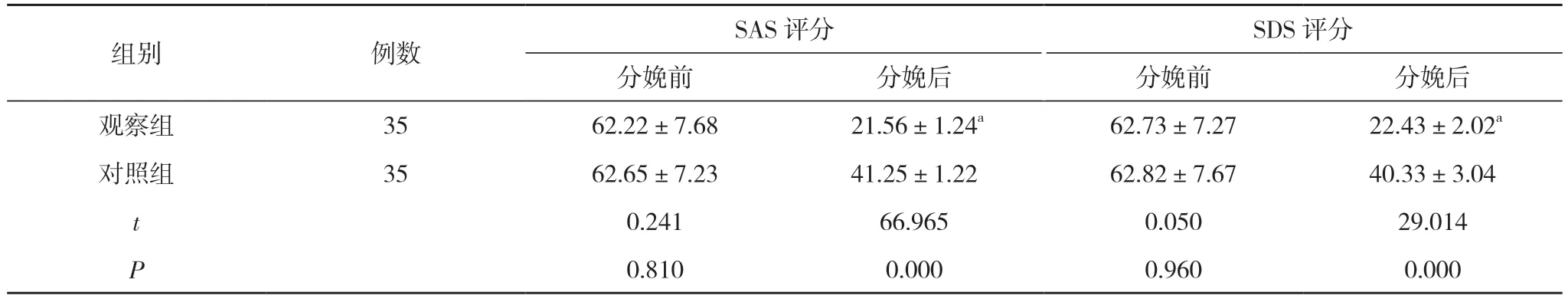
表1 两组产妇分娩前后的SAS、SDS 评分比较 (,分)
注:与对照组分娩后比较,aP<0.05
组别 例数 SAS 评分 SDS 评分分娩前 分娩后 分娩前 分娩后观察组 35 62.22±7.68 21.56±1.24a 62.73±7.27 22.43±2.02a对照组 35 62.65±7.23 41.25±1.22 62.82±7.67 40.33±3.04 t 0.241 66.965 0.050 29.014 P 0.810 0.000 0.960 0.000
2.2 两组产妇的产后出血量及住院时间比较 观察组产妇的产后出血量(145.42±3.56)ml 少于对照组的(282.43±13.24)ml、住院时间(4.42±1.13)d 短于对照组的(8.33±1.65)d,差异具有统计学意义 (P<0.05)。见表2。
表2 两组产妇的产后出血量及住院时间比较 ()
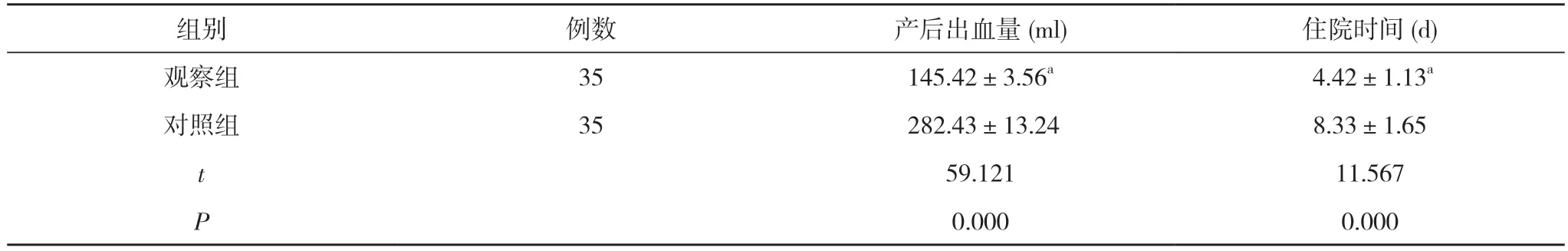
表2 两组产妇的产后出血量及住院时间比较 ()
注:与对照组比较,aP<0.05
组别 例数 产后出血量(ml) 住院时间(d)观察组 35 145.42±3.56a 4.42±1.13a对照组 35 282.43±13.24 8.33±1.65 t 59.121 11.567 P 0.000 0.000
2.3 两组产妇的产后并发症发生情况比较 观察组产妇产后发生1 例子宫内膜炎,1 例产褥感染,并发症发生率为5.71%;对照组产妇产后发生3 例子宫内膜炎,3 例产褥感染,3 例阴道炎,并发症发生率为25.71%。观察组产妇的产后并发症发生率低于对照组,差异具有统计学意义(P<0.05)。见表3。
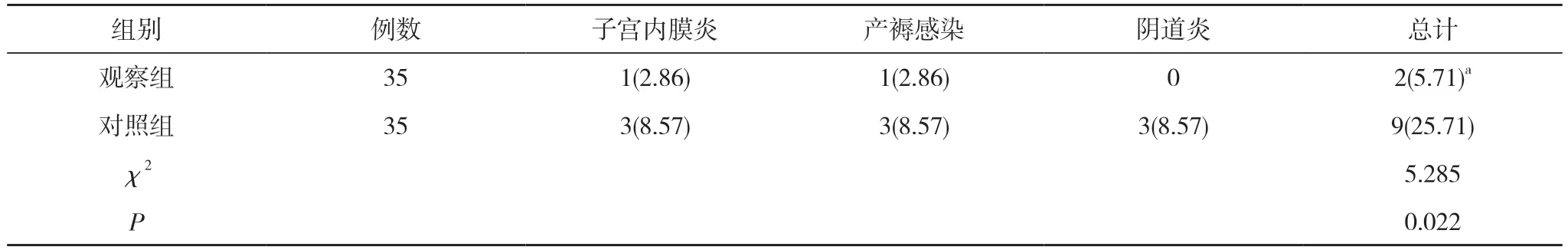
表3 两组产妇的产后并发症发生情况比较[n(%)]
3 讨论
自然生产时部分产妇会由于过度疼痛而无法忍受,最终通过剖宫产来结束生产[7,8]。剖宫产属于一种挽救高危妊娠产妇的有效方式,随着瘢痕子宫产妇逐渐增加,目前如何提升产妇分娩成功率也成为了临床需重视的问题之一。近几年我国医疗水平在不断提升,考虑到产妇瘢痕子宫后二次生产会更倾向于接受剖宫产,这时会增加盆腔粘连的发生率,同时剖宫产手术复杂性和难度也相对较高,术后产妇会出现切口感染及其他并发症影响产妇后续恢复[9,10]。
阴道分娩对产妇损伤较小,能够加速产妇产后恢复,调查研究表明产妇在原切口的基础上再次进行剖宫产可以避免出现新的瘢痕,但这种手段并不能够有效降低产妇在产后出现不良事件,仍会影响后续康复。因此可以通过阴道分娩来避免这一现象,阴道分娩可以加速产妇产后体型恢复,有效降低剖宫产过程中可能出现的风险,例如麻醉风险、出血风险等。剖宫产瘢痕子宫在二次妊娠后应严格遵循子宫阴道试产的标准,这时在分娩过程中产妇只需每日观察,找出产妇待产过程中存在的不良因素,保证阴道试产能够稳定进行。阴道分娩后产妇可尽早下床运动,减少产后出血[11,12]。随着现代医疗设备的不断完善和优化,阴道试产能够有效提升对于瘢痕子宫的保护性,使这一分娩方式更为安全。临床生产过程中大部分瘢痕子宫产妇主要由剖宫产及子宫肌瘤切除术导致,而剖宫产率的增加也使瘢痕子宫及二次妊娠问题更为困难。瘢痕子宫会使前置胎盘及子宫破裂风险明显增加,即使目前瘢痕子宫剖宫产手术较为成熟,但仍存在继发手术风险,且这一手术风险高于阴道分娩。产妇在手术后其盆腔粘连及瘢痕子宫的几率会增加2 倍,手术难度较高,具有一定的危险性。而阴道自然分娩能够保证分娩成功率,降低产妇并发症发生率,临床中需要结合产妇实际情况选择适当的分娩方式。
本次研究结果显示,分娩后,观察组产妇的SAS、SDS 评分分别为(21.56±1.24)、(22.43±2.02) 分,均低于对照组的(41.25±1.22)、(40.33±3.04)分,差异具有统计学意义 (P<0.05)。观察组产妇的产后出血量(145.42±3.56)ml 少于对照组的(282.43±13.24)ml、住院时间(4.42±1.13)d 短于对照组的(8.33±1.65)d,差异具有统计学意义 (P<0.05)。观察组产妇的产后并发症发生率5.71%低于对照组的25.71%,差异具有统计学意义 (P<0.05)。
综上所述,阴道试产在瘢痕子宫产妇中的应用效果确切,能够减少产妇产后出血量及住院时间,改善焦虑、抑郁情绪,减少并发症发生率。
