加味桃核承气汤治疗急性脑梗死(痰热腑实证)的疗效观察*
2022-04-09黎碧莹肖雪云陈少旭
黎碧莹 肖雪云 陈少旭 娄 蕾
(广东省佛山市中医院三水医院,广东 佛山 528100)
我国现有脑卒中患者1300万,死亡率20%,高居我国居民死因的第一位[1]。急性脑梗死是最常见的卒中类型,占所有脑卒中的69.6%~70.8%[2]。急性脑梗死3个月时病死率和致死/致残率分别为9%~9.6%、34.5%~37.%,1年时高达14.4%~15.4%、33.4%~33.8%[2]。随着我国生活工作方式的改变和人口老龄化,急性脑梗死的发病率呈逐年上升和年轻化的趋势。现代医学治疗此病主要以溶栓、抗血小板聚集、机械取栓等为主,但是由于错过时间窗或者病情危重等原因,仍有一部分患者遗留不同程度的功能障碍,严重影响生活[3]。急性脑梗死属于中医学“中风”范畴,中医药治疗本病具有整体调节、多层次、多靶点等优势。笔者采用加味桃核承气汤治疗急性脑梗死(痰热腑实证)患者,取得了良好的效果。现报告如下。
1 资料与方法
1.1 病例选择 1)诊断标准参照《急性缺血性脑卒中诊治指南2018》[4]中的标准,所有患者均经头颅CT或CT灌注成像确诊;中医辨证为痰热腑实证[5]。主症:平素头痛眩晕,心烦易怒,急性起病,偏身不遂,偏身麻木,言语謇涩或不语,口舌歪斜,面赤身热。次症:共济失调,目偏不瞬,肢体强急,口干口苦,痰多而黏色黄稠,腹胀,小便自利,大便秘结,矢气极臭。舌脉:舌暗红,或有瘀斑瘀点,苔黄腻,脉弦滑或弦滑而大。2)纳入标准:(1)同时符合急性脑梗死和痰热腑实证的诊断标准;(2)年龄在45~75岁;(3)发病时间≤6 h;(4)NIHSS评分4~24分;(5)初次发病;(6)单部位脑梗死,梗死面积≤20 mm;(7)溶栓治疗后血压180/100 mmHg;(8)急性卒中治疗Org10172试验(TOAST)分型属于小动脉闭塞性脑梗死(腔隙性脑梗死);(9)患者及家属同意参加本研究并签署知情同意书。3)排除标准:(1)合并急性脑出血、中枢神经系统肿瘤、颅内动静脉畸形、头颅外伤等疾病者;(2)脑桥中下部副侧基底部梗死引起的闭锁综合征或延髓梗死等引起的不能进食或吞咽困难;(3)合并急性心肌梗死者;(4)存在溶栓禁忌证,不适合进行静脉溶栓治疗或患者(家属)不同意进行溶栓治疗者;(5)妊娠或哺乳期妇女;(6)难以控制的出血;(7)存在听说读写障碍或精神障碍者;(8)既往存在偏瘫、偏身感觉障碍、偏盲等神经缺损功能者;(9)意识障碍者;(10)对研究药物存在过敏反应者。4)剔除标准:(1)不符合纳入标准或符合排除标准任一项而误纳入者;(2)入组后无任何分组及用药记录者;(3)分组后未按照研究方案严格(未按规定服药或违反方案合并用药)执行,导致无法判断疗效和安全性者。5)脱落标准:(1)各种原因引起的失访;(2)患者发生不良反应或严重不良反应,研究者认为其不适宜继续参加本研究者;(3)患者自觉疗效不佳或要求中止。
1.2 临床资料 选取2019年6月至2021年6月佛山市中医院三水医院神经科住院部收治的急性脑梗死(痰热腑实证)患者102例,所有患者均行静脉溶栓治疗,随机分为对照组与观察组各51例。对照组男性32例,女性19例;年龄46~72岁,平均(56.84±13.25)岁;发病时间0.5~6 h,平均(3.84±0.73)h;梗死部位:基底核23例,尾状核9例,丘脑及脑桥11例,内囊5例,其他3例;合并症:高血压31例,糖尿病35例,冠心病18例。观察组男性34例,女性17例;年龄56~75岁,平均(58.36±12.81)岁;发病时间1~6 h,平均(4.02±1.02)h;梗死部位:基底核21例,尾状核13例,丘脑及脑桥9例,内囊6例,其他2例;合并症:高血压35例,糖尿病30例,冠心病20例。两组的年龄、发病时间、病位和合并症等基线情况经比较,差异均无统计学意义(P>0.05)。本研究经医院伦理委员会批准。
1.3 治疗方法 溶栓治疗[4]:发病4.5 h内采用阿替普酶静脉溶栓,0.9 mg/kg(最大剂量≤90 mg)+生理盐水100 mL静滴,先静脉推注总剂量10%,剩余90%则静脉滴注,时间<60 min。发病6 h内采用尿激酶静脉溶栓,100~150万U溶于生理盐水100~200 mL,持续静脉滴注30 min。溶栓治疗过程中密切观察患者的生命体征和意识,溶栓治疗结束24 h复查头颅CT明确是否出现脑出血。1)对照组患者给予常规治疗[4],包括口服阿司匹林肠溶片肠溶片100 mg/次,每日1次;阿托伐他汀钙片20 mg/次,每日1次;同时根据患者实际情况给予降血压、降颅内压、控制血糖以及改善脑细胞代谢等对症支持治疗。2)观察组患者在对照组基础上采用加味桃核承气汤,药物组成:桃仁15 g,大黄12 g,桂枝15 g,甘草 9 g,芒硝15 g,石菖蒲15 g,远志15 g,竹茹10 g。中药饮片均由佛山市中医院三水医院药剂科提供。每日1剂,翻煎,每次煎煮至150 mL,两次药液后分早晚2次口服,每次150 mL。两组均连续治疗2周。若患者可正常进食则口服给药,若患者饮水呛咳等则留置胃管,鼻饲给药。
1.4 观察指标与疗效判定 两组患者在入院当天和治疗14 d后进行评估疗效。1)中医证候疗效[6]。显效:症状或体征明显改善,证候积分减少≥70%。有效:症状或体征减轻,证候积分减少≥30%,<70%。无效:症状或体征无改善,甚或加重,证候积分减少<30%。2)脑出血发生率:溶栓24 h后复查头颅CT明确是否出现脑出血。3)中医证候积分[6]。采用4级评分法,急性起病,偏身不遂,偏身麻木,言语謇涩或不语,口舌歪斜等主症按照无、轻、中、重分别评为0、2、4、6分,共济失调,目偏不瞬,饮水发呛,腹胀,便干便秘等次症按照无、轻、中、重分别评为0、1、2、3分,所有症状评分之和即为中医证候积分。4)美国国立卫生研究院卒中量表(NIHSS)评分[7]。NIHSS量表由意识、运动、语言、感觉等组成,总分0~45分,分数越高,神经功能缺损越严重。5)实验室指标。采用酶联免疫法检测患者血清肿瘤坏死因子-α(TNF-α)、白细胞介素-6(IL-6)、超敏C反应蛋白(hs-CRP)的含量。6)脑血流动力学指标:采用经颅多普勒彩超测定大脑中动脉平均血流速度(VMCA)、阻力指数(RI)和最小血流(Qmin)等指标。7)CT灌注成像。所有患者治疗前后行CT灌注成像检查,测量梗死区域的脑血流量(CBF)、脑血容量(CBV)和平均通过时间(MTT)。
1.5 统计学处理 应用SPSS26.0统计软件。符合正态分布的计量资料以(±s)表示,组间采用独立样本t检验,组内比较采用配对样本t检验,不符合正态分布的计量资料以中位数和四分位间距表示,组间比较采用秩和检验,计数资料以百分比(%)表示,组间比较采用χ2检验或Fisher精确概率法。P<0.05为差异有统计学意义。
2 结 果
2.1 两组中医证候疗效比较 见表1。治疗后,观察组的中医证候总有效率为92.16%,对照组为76.47%,差异具有统计学意义(P<0.05)。

表1 两组中医证候疗效比较(n)
2.2 两组脑出血发生率比较 治疗后,虽然观察组脑出血发生率为1.96%,比对照组的7.84%低,但差异无统计学意义(P>0.05)。
2.3 两组治疗前后NIHSS评分和中医证候积分比较 见表2。治疗前,两组NIHSS评分和中医证候积分差异无统计学意义(P>0.05)。治疗后,两组NIHSS评分和中医证候积分均较治疗前明显降低(P<0.05),且观察组治疗后NIHSS评分和中医证候积分均明显低于对照组(P<0.05)。
表2 两组治疗前后NIHSS评分和中医证候积分比较(分,±s)
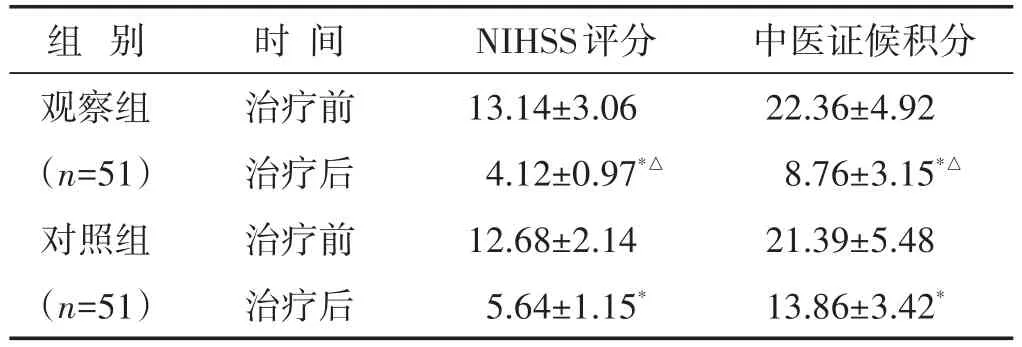
表2 两组治疗前后NIHSS评分和中医证候积分比较(分,±s)
注:与本组治疗前比较,*P<0.05;与对照组治疗后比较,△P<0.05。下同。
组别观察组(n=51)对照组(n=51)时间治疗前治疗后治疗前治疗后NIHSS评分13.14±3.06 4.12±0.97*△12.68±2.14 5.64±1.15*中医证候积分22.36±4.92 8.76±3.15*△21.39±5.48 13.86±3.42*
2.4 两组治疗前后血清炎症因子比较 见表3。治疗前,两组血清TNF-α、IL-6、hs-CRP含量差异无统计学意义(P>0.05)。治疗后,两组血清TNF-α、IL-6、hs-CRP含量均较治疗前明显降低(P<0.05),且观察组治疗后血清TNF-α、IL-6、hs-CRP含量均明显低于对照组(P<0.05)。
表3 两组治疗前后血清炎症因子比较(±s)
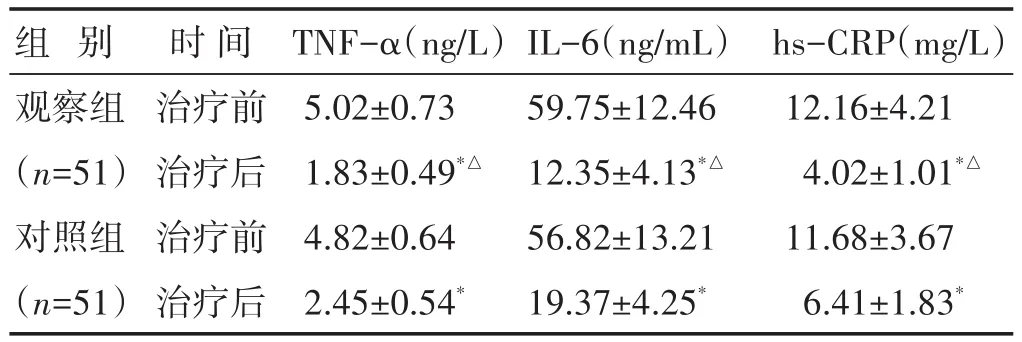
表3 两组治疗前后血清炎症因子比较(±s)
组别观察组(n=51)对照组(n=51)时间治疗前治疗后治疗前治疗后TNF-α(ng/L)5.02±0.73 1.83±0.49*△4.82±0.64 2.45±0.54*IL-6(ng/mL)59.75±12.46 12.35±4.13*△56.82±13.21 19.37±4.25*hs-CRP(mg/L)12.16±4.21 4.02±1.01*△11.68±3.67 6.41±1.83*
2.5 两组治疗前后脑血流动力学指标比较 见表4。治疗前,两组VMCA、RI、Qmin差异无统计学意义(P>0.05)。治疗后,两组RI均较治疗前明显降低(P<0.05),且观察组治疗后RI明显低于对照组(P<0.05),两组VMCA、Qmin均较治疗前明显升高(P<0.05),且观察组治疗后VMCA、Qmin明显高于对照组(P<0.05)。
表4 两组治疗前后脑血流动力学指标比较(±s)

表4 两组治疗前后脑血流动力学指标比较(±s)
组 别 时 间VMCA(cm/s)RI Qmin(cm/s)观察组(n=51)对照组(n=51)治疗前治疗后治疗前治疗后24.86±7.64 34.69±7.54*△25.67±6.13 29.84±8.12*0.79±0.21 0.42±0.09*△0.78±0.15 0.60±0.14*4.03±0.75 7.82±1.36*△3.86±0.54 5.73±1.01*
2.6 两组治疗前后CT灌注成像比较 见表5。治疗前,两组CBV、CBF、MTT差异无统计学意义(P>0.05)。治疗后,两组CBV、CBF均较治疗前升高(P<0.05),且观察组治疗后CBV、CBF均高于对照组(P<0.05),两组MTT均较治疗前降低(P<0.05),且观察组治疗后MTT低于对照组(P<0.05)。
表5 两组治疗前后CT灌注成像比较(±s)
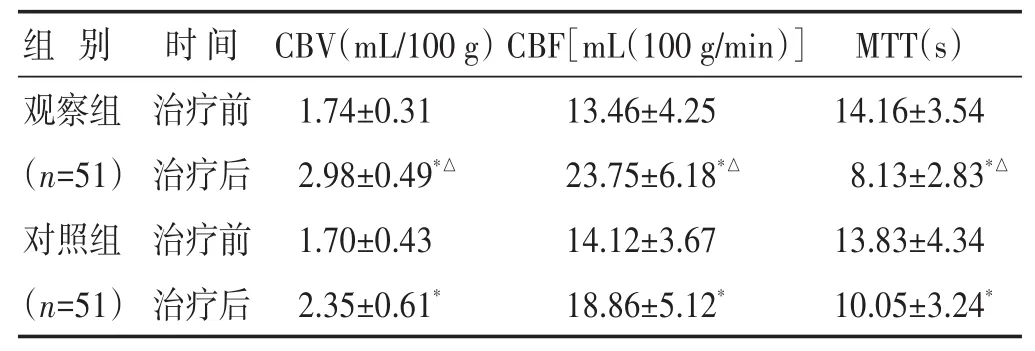
表5 两组治疗前后CT灌注成像比较(±s)
组 别 时 间CBV(mL/100 g)CBF[mL(100 g/min)]MTT(s)观察组(n=51)对照组(n=51)治疗前治疗后治疗前治疗后1.74±0.31 2.98±0.49*△1.70±0.43 2.35±0.61*13.46±4.25 23.75±6.18*△14.12±3.67 18.86±5.12*14.16±3.54 8.13±2.83*△13.83±4.34 10.05±3.24*
3 讨论
脑梗死急性期治疗主要以组织型纤溶酶原激活剂和尿激酶等开通堵塞脑血管,恢复缺血期血流,挽救缺血半暗带和缩小梗死面积,继而以抗栓、抗凝、改善循环等治疗,阻止血栓扩大和新栓子形成为主[8]。虽然急性期病死率明显下降,但是由于溶栓时间窗窄、细胞色素P450酶、基础疾病多等原因,患者的致残率未见明显降低。而中医药治疗具有多靶点、整体调节、多途径等优势,在临床上应用于急性脑梗死越来越受到临床医生的重视[9]。
中医学无急性脑梗死之病名,根据其临床表现,归属于中医学“中风病”范畴。中医学认为此病为积损正衰、劳倦过度、饮食不节或情志失调导致阴阳失调、气血逆乱,痰浊内生,郁而化热,痰热胶结,阻滞血脉,瘀滞肠腑,痰、热、瘀夹风上行,阻闭脑窍,筋脉失养而发为中风病,病位在于脑窍。因此,中风病标实为窍闭,窍闭导致神经失用,而导致窍闭的原因是痰、热、瘀阻滞。急则治其标,故以清热祛痰化瘀为法,辅以通腑增强清热祛痰化瘀之力[10]。如此,可以恢复神机,达到醒神开窍的作用。桃核承气汤方中大黄除瘀泻热,桃仁破血祛瘀,二者合用,瘀热并治,共为君药。臣以芒硝咸寒软坚,助大黄攻逐瘀热,桂枝通行血脉,助桃仁破血祛瘀,又防寒药遏邪凝瘀之弊。佐以甘草益气和中,缓诸药峻烈之性,以防逐瘀伤正。加石菖蒲醒神开窍,宣气除痰;远志宁心安神,祛痰开窍;竹茹清热化痰,除烦止呕。诸药合用,共奏醒神开窍,破血下瘀,清热化痰,通腑之功效。本研究发现,治疗后观察组的中医证候总有效率明显高于对照组(P<0.05),而中医证候积分明显低于对照组(P<0.05)。提示在常规治疗的基础上,加用加味桃核承气汤可以提高中医证候疗效和改善症状。
有研究表明,局部组织炎症反应参与了急性脑梗死的发生、发展过程,也是导致继发性神经功能缺损的重要原因[11]。脑组织缺血缺氧后导致线粒体功能障碍,促发炎症反应,中性粒细胞、巨噬细胞和淋巴细胞等分泌炎性因子,破坏毛细血管的通透性,引起血管屏障功能障碍,促进神经细胞凋亡、坏死[12]。TNF-α是急性脑梗死最主要的因子,可以促进炎性细胞分泌和白介素等炎性因子释放,增加血管通透性,降低血管内皮细胞的抗凝活性,促进血小板活化因子的合成和释放,导致血栓形成,诱发脑组织微循环再堵塞[13]。hs-CRP是急性反应期蛋白,可以增加血管通透性,加速缺血半暗带恶化,加重脑损伤,与患者的预后具有一定的相关性[14-15]。IL-6是由巨噬细胞、星形细胞等分泌的炎性因子,可以增加血管通透性,导致神经系统调节损伤,加重脑组织损伤[16]。本研究结果发现,观察组血清中TNF-α、IL-6、hs-CRP含量均明显低于对照组。提示在常规治疗的基础上,联合加味桃核承气汤可以改善急性脑梗死患者的炎症反应(P<0.05)。
正常人前循环中有70%的血液是流向MCA(大脑中动脉)从而向脑组织供血供养,若MCA血流速度减慢,则会造成脑部缺血,而增加MCA血流速度,则可以提高脑部区域血液供应。脑梗死患者由于血管堵塞,横死区域血流减少和血流通过时间延长,故CBV、CBF降低,MTT延长。血流动力学指标如血流速度、RI、Qmin是评价脑血流动力学的重要指标。本研究结果显示,观察组MCA的平均血流速度、RI和Qmin以及梗死区域CBV、CBF、MTT均优于对照组。提示在常规治疗的基础上,联合加味桃核承气汤可以改善大脑中动脉和梗死区域的血流动力学。本研究结果还显示,观察组NIHSS评分明显低于对照组,提示在常规治疗的基础上,联合加味桃核承气汤可以改善神经缺损功能。
综上所述,加味桃核承气汤治疗急性脑梗死(痰热腑实证)可以提高疗效,改善神经缺损功能,抑制炎症,提高大脑血流速度。
