3D打印结合微创钢板内固定术治疗胫骨远端骨折患者的疗效及对碱性磷酸酶、肿瘤坏死因子α水平的影响▲
2022-04-08纪振中
纪振中 张 奕 李 焱 艾 卓
(湖北省武汉市普仁医院骨科,武汉市 430000,电子邮箱:fmy2345@163.com)
胫骨远端位于干骺端,无肌肉附着,遭受外界暴力时极易引起骨折,影响下肢负重及稳定性[1]。胫骨远端骨折多出现在高能量损伤后,复位要求高,制定合理的手术方案是确保复位良好的关键。目前,临床上多采用微创钢板内固定术治疗胫骨远端骨折,但由于胫骨远端生理解剖较为特殊,且骨折常累及胫骨远端关节面,治疗上存在较大难度,难以做到良好的闭合复位[2]。传统骨折手术常采用X线片、CT等二维影像设计手术治疗方案,但由于二维平面图像无法精确显示骨折损伤情况,其在临床中的应用存在较大局限性。近年来,3D打印技术发展迅速,并逐渐被应用于骨科的诊疗中[3-4]。3D打印技术通过术前重建、打印三维模型,模拟骨折情况,根据模型可以制定更加精确的个体化手术治疗方案,获得最大程度的满意复位[5]。研究显示,3D打印技术可以在术前明确内置物固定的位置和角度,为术者提供更直观的帮助,有利于其手术操作[6]。目前3D打印技术在胫骨远端骨折中运用的研究报告尚少。本研究观察3D打印结合微创钢板内固定术治疗胫骨远端骨折患者的临床疗效,以及对血清碱性磷酸酶(alkaline phosphatase,ALP)、肿瘤坏死因子α(tumor necrosis factor α,TNF-α)水平的影响,现报告如下。
1 资料与方法
1.1 临床资料 回顾性分析2017年1月至2019年1月我院收治的64例胫骨远端骨折患者的临床资料,其中男性40例,女性24例,年龄18~63(32.93±3.75)岁。纳入标准:(1)X线片检查诊断为闭合性胫骨远端骨折;(2)有明确外伤史;(3)患者伤前双侧踝关节活动正常;(4)临床资料完整。排除标准:(1)开放性骨折及胫骨近端骨折;(2)合并有严重心、肝、肾疾病者;(3)双侧骨折患者;(4)病理性骨折或陈旧性骨折;(5)既往接受过骨折治疗或矫形手术的患者及严重骨质疏松患者。根据治疗方案将患者分为常规组29例和3D组35例,两组患者的年龄、性别、伤侧、受伤类型、骨折AO分型[7]、受伤至手术时间等一般资料比较,差异均无统计学意义(均P>0.05),具有可比性,见表1。
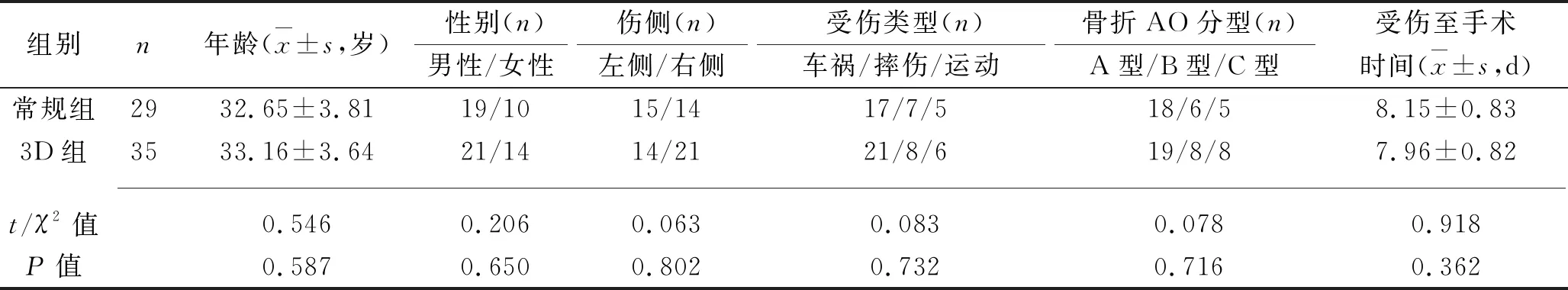
表1 两组患者一般资料的比较
1.2 手术方法 常规组采用微创钢板内固定术治疗:术前进行常规消肿治疗,行胫腓骨正侧位X线片及CT检查,确定骨折部位。根据术前X线及CT检查图像设计手术方案。患者取仰卧位,采用椎管内麻醉后切开骨折部位,暴露骨折端,在X线透视下进行复位,确认复位满意后,放置钢板并用螺丝固定,缝合包扎伤口。
3D组采用3D打印结合微创钢板内固定术治疗:术前进行常规消肿治疗,行胫腓骨正侧位X线片及CT检查,将患者CT图像数据导入Mimics 17.0医学软件(比利时Materialise公司),建立3D模型。患侧CT图像数据用于评估骨折的分型和程度,健侧CT图像数据用于模拟患侧伤前影像,根据骨折类型及部位,进行模拟复位。使用3D打印机(美国Stratasys公司)按照1 ∶1比例打印骨折模型,在3D骨折模型上进行体外模拟手术复位过程,选择合适钢板并确定钢板放置位置和螺丝钉位置,记录合适的钢板及螺丝钉的型号和尺寸;预先塑形钢板确保其与胫骨完全贴附,模拟完成后将钢板和螺丝钉消毒备用。患者取仰卧位,采用椎管内麻醉,根据预先设计的手术方案暴露骨折部位,冲洗清除周围软组织,将骨折断端复位,置入预先塑形好的钢板,X线透视下明确复位及钢板位置良好,将克氏针及术前预备的螺丝钉置入合适位置进行固定,缝合包扎伤口。见图1、图2。
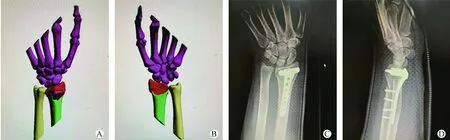
图1 3D重建及影像学图像

图2 3D打印左侧胫腓骨远端骨折1 ∶1模型
手术均由同一组骨科医师完成,术后24 h给予患者消肿抗炎、活血化瘀等药物对症治疗,定期换药,保持伤口干燥。所有患者均行高分子石膏踝关节外固定,抬高患肢。术后6~8周拆除石膏并拔出克氏针,取出内固定物,逐渐进行功能锻炼,拆除石膏2周后可逐步过渡到负重锻炼。术后1、3、6、12个月对两组患者行双侧下肢X线片检查,术后共随访24个月。
1.3 观察指标 (1)记录两组患者手术时间、术中出血量(采用纱布称重法计算)和术中X线透视次数。(2)分别于术前和术后10 d,比较两组患者血清ALP及TNF-α的水平:抽取患者空腹静脉血5 mL,3 000 r/min离心5 min(离心半径10 cm),取上层血清,采用酶联免疫吸附试验试剂盒(上海恪敏生物科技有限公司,批号:E-EL-H0109)检测TNF-α水平,采用自动生化分析仪及配套试剂盒(美国贝克曼库尔特公司,批号:476821)检测ALP水平。(3)评价骨折复位质量和记录骨折愈合时间。骨折愈合标准:骨折局部活动正常,无压痛或叩击痛;X线片检查显示骨折线模糊并有连续性骨痂通过。末次随访时,根据Burwell-Charnley复位标准[8]评价复位质量:① 解剖复位,即内、外踝无内外侧移位及成角移位,纵向移位<1 mm;后踝向近侧移位<2 mm;无距骨移位;② 复位可,即内、外踝无内外侧移位及成角移位;外踝向后移位在2~5 mm之间,后踝向近侧移位在2~ 5 mm之间,无距骨移位;③ 复位差,即任何内、外踝向内外侧移位,外踝向后移位>5 mm或后踝向近侧移位>5 mm,距骨移位。解剖复位率=解剖复位例数/总例数×100%。(4)踝关节功能。末次随访时,根据Baird-Jackson评分标准[9]评价两组患者踝关节功能:优为96~100分,良为91~95分,可为81~90分,差为80分及以下。踝关节功能优良率=(优+良)例数/总例数×100%。
1.4 统计学分析 采用SPSS 25.0软件进行统计学分析。计量资料以(x±s)表示,组间比较采用独立样本t检验,组内比较采用配对t检验;计数资料以例数(百分比)表示,比较采用χ2检验。以P<0.05表示差异有统计学意义。
2 结 果
2.1 两组患者手术指标的比较 3D组患者的手术时间、术中出血量及术中X线透视次数均短于或少于常规组(均P<0.05)。见表2。
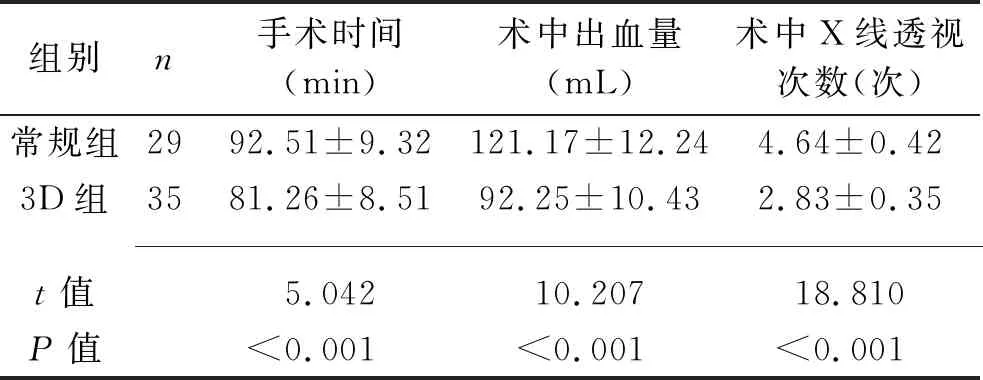
表2 两组患者手术指标的比较(x±s)
2.2 两组患者手术前后血清ALP和TNF-α水平的比较 术前,两组患者血清ALP和TNF-α水平比较,差异均无统计学意义(均P>0.05)。术后10 d,两组患者血清ALP水平均高于术前,TNF-α水平均低于术前,且3D组患者血清ALP水平高于常规组,TNF-α水平低于常规组(均P<0.05)。见表3。
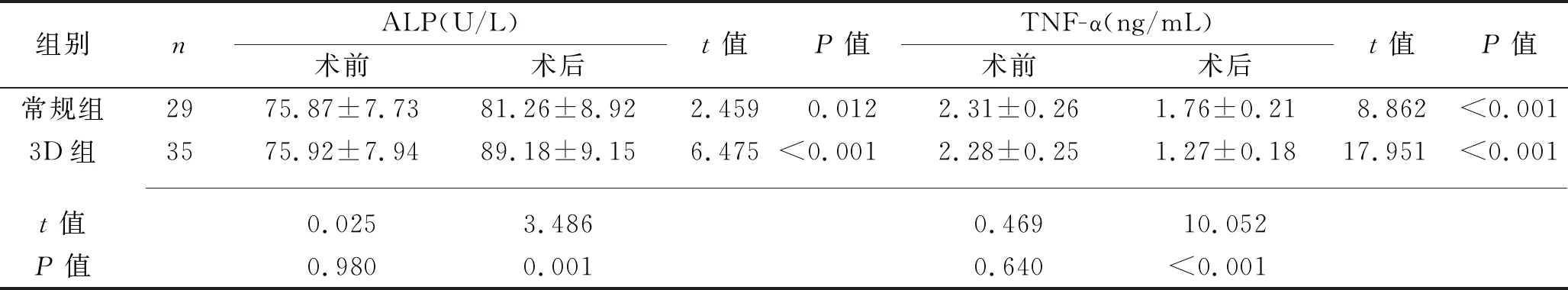
表3 两组患者手术前后血清ALP和TNF-α水平的比较(x±s)
2.3 两组患者骨折复位质量和骨折愈合时间的比较 3D组解剖复位率高于常规组,骨折愈合时间短于常规组(均P<0.05)。见表4。

表4 两组患者骨折复位质量和骨折愈合时间的比较
2.4 两组患者踝关节功能优良率的比较 3D组踝关节功能优良率为85.71%,高于常规组的62.07%(P<0.05)。见表5。
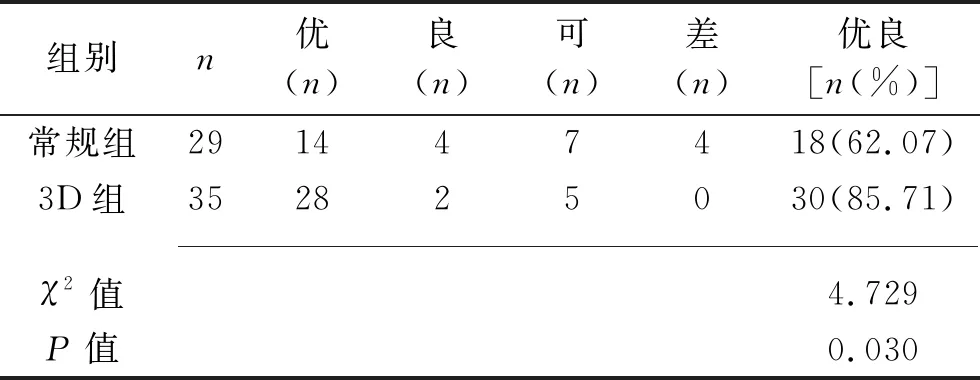
表5 两组患者踝关节功能优良率的比较
3 讨 论
胫骨远端骨折在临床上较为常见,需要积极进行手术治疗,以达到解剖复位。由于胫骨远端骨折的骨折线靠近关节面,加之此处皮肤较薄,发生损伤后软组织条件及骨折块血运差,易发生水肿,皮肤张力较高,因此,手术通常选择在水肿消退、皮肤出现皱褶之后进行[10]。目前胫骨远端骨折的治疗方式主要为微创钢板内固定术,即通过常规的X线及CT检查,确定骨折块及其移位方向,选择合适的手术入路,术中避免过度牵拉皮肤引起的伤口感染等不良事件,以期恢复胫腓骨力线和长度,并辅以内固定,促进解剖复位[11-12]。但胫骨远端骨折解剖部位特殊,骨折情况与软组织条件密切相关,对术前手术设计的要求较高,术前规划合理的手术方案,可以最大限度地缩短骨折愈合时间,减少并发症发生,促进骨折愈合[13]。
3D打印技术通过计算机模拟数据打印出与实体一致的模型,该技术在医学领域的不断发展,为骨科治疗中遇到的难题提供了新的解决思路。研究发现,采用3D打印模型辅助治疗胫骨平台骨折患者,可减少术中出血量,降低术后感染率,关节功能恢复更好[14]。还有研究表明,术前采用3D打印模型模拟跟骨骨折手术过程,可有效地缩短手术时间,减少创伤性关节炎发生率,促进骨折愈合,恢复应力平衡[15]。临床研究显示,在复杂的眼眶骨折手术中,采用3D打印辅助重建,可有效地减少手术时间,骨折区和内置物之间的宽度、深度和面积也较传统手术更低,且具有较高准确性和安全性[16]。研究显示,基于3D打印的股骨头骨折手术,可减少手术时间和术中失血量及术后并发症的发生率,3D打印在复杂骨科手术中具有潜在应用价值[17]。本研究结果显示,3D组患者的手术时间、术中出血量及X线透视次数均短于或少于常规组(均P<0.05),提示3D打印结合微创钢板内固定术治疗可明显减少手术时间、术中出血量及X线透视次数,对患者创伤更小。
骨形成因子和炎症因子是影响骨折愈合的重要因素,ALP参与成骨作用,是影响骨折愈合的骨形成指标之一:发生骨折时,骨折部位成骨细胞数量增多,释放ALP进入血液;骨折修复时,成骨细胞活性更强,大量ALP释放入血,成骨能力增强[18]。TNF-α是重要的炎症因子,参与诱导炎症反应,影响成骨细胞分化,延缓骨折愈合,并可直接作用于破骨细胞前体,破坏骨质再生,引起骨或软骨退变,术后应积极降低炎症因子水平,改善关节功能预后[19]。本研究结果显示,术后10 d,两组患者血清ALP水平均高于术前,TNF-α水平均低于术前,且3D组患者血清ALP水平高于常规组,TNF-α水平低于常规组(均P<0.05)。这说明两种手术方式均可明显提高胫骨远端骨折患者血清ALP水平,降低血清TNF-α水平,其中3D打印结合微创钢板内固定术对患者骨形成指标及炎症指标的改善作用更显著,这可能与3D打印通过构建实体模型,提高钢板与骨折复位平面的匹配度,手术精确性和安全性较高,从而提高成骨能力,降低炎症反应,促进骨折愈合有关。
利用3D打印技术模拟的实体模型展示患者骨折情况,术前术者可在模型上进行实际操作,设计合适的内固定物尺寸,确定其置入位置、角度及长度等指标,为实际手术提供精确的参考;同时,术者还可根据实际操作需求打印骨折部位不同切面,以更加直观地观察该部位解剖结构特点,从而提供精确的个体化手术治疗方案[20-21]。本研究中我们于术前对3D组患者采用3D模型模拟手术复位过程,明确螺丝钉尺寸和角度,并对钢板进行预塑形,可最大限度地保证术中骨折部位血液供应,并保护软组织,结果显示,与传统微创钢板内固定术相比,3D打印结合微创钢板内固定术治疗可更好地提高胫骨远端骨折患者解剖复位率和踝关节功能优良率,缩短骨折愈合时间。胫骨远端骨折情况复杂,常规骨折复位加钢板内固定手术方式难度较大,且术后易发生畸形,3D打印技术可利用健侧影像数据还原患侧模型,术前对钢板进行预塑形,可确保术中对骨折精准复位,使钢板更好地贴附于骨骼,降低骨折复位难度,提高手术操作的安全性和精确性,促进骨折愈合。
综上所述,相较于单纯微创钢板内固定术,3D打印结合微创钢板内固定术治疗胫骨远端骨折能更好地提高患者骨形成能力,减轻机体炎症反应,促进患者骨折愈合及功能恢复,疗效确切,值得临床推广应用。
