两种术式治疗高度近视合并黄斑裂孔性视网膜脱离的效果对比
2022-04-08梁卫强
梁卫强
(太原爱尔眼科医院眼底病科,山西 太原 030001)
黄斑裂孔性视网膜脱离是一种特殊类型的裂孔性视网膜脱离。此病的发生与患者存在高度近视、眼外伤等有关。患者若发生黄斑全层裂孔,可导致玻璃体液化,液化的玻璃体经裂孔进入视网膜神经上皮层下,可导致神经上皮层与色素上皮层分离,最终引起视网膜脱离。黄斑裂孔性视网膜脱离若治疗不及时或治疗不当,可导致患者失明[1]。目前临床上对高度近视合并黄斑裂孔性视网膜脱离患者主要是进行手术治疗,常用的手术方式有翻转覆盖黄斑裂孔术、单纯玻璃体腔注气术等。对此病患者进行手术的目的是控制眼轴的发展,复位视网膜[2]。临床实践证实,采用单一术式治疗高度近视合并黄斑裂孔性视网膜脱离的效果不理想,患者的视力恢复有限,故现阶段临床上多联用几种术式治疗此病。本文主要是比较用玻璃体切割联合内界膜翻转覆盖术与玻璃体切割联合内界膜翻转覆盖及改良式后巩膜加固术治疗高度近视合并黄斑裂孔性视网膜脱离的效果。
1 资料与方法
1.1 基线资料
选择2019 年6 月至2020 年6 月期间我院收治的70 例高度近视合并黄斑裂孔性视网膜脱离患者作为研究对象。其纳入标准是:病情符合高度近视合并黄斑裂孔性视网膜脱离的诊断标准,且经视力检查、光学相干断层成像扫描、B 超检查等得到确诊;单眼患病;知晓本研究内容,自愿参与本研究,并签署了知情同意书。其排除标准是:有玻璃体切割手术史;合并有青光眼或全身系统性疾病;存在认知功能障碍或沟通障碍。按照计算机随机分组法将其分为对照组和研究组,每组各有患者35 例。在对照组患者中,有男性患者15 例,女性患者20 例;其年龄为47 ~73 岁,平均年龄为(60.06±5.45)岁;其病程为0.3 ~3年,平均病程为(1.74±0.35)年;其中,合并白内障的患者有13 例。在研究组患者中,有男性患者14 例,女性患者21 例;其年龄为47 ~75 岁,平均年龄为(61.09±5.63)岁;其病程为0.2 ~4年,平均病程为(2.10±0.47)年;其中,合并白内障的患者有12 例。两组患者的基线资料相比,差异无统计学意义(P>0.05)。
1.2 方法
对对照组患者进行玻璃体切割联合内界膜翻转覆盖术,方法是:指导患者取平卧位,固定其头部,完成常规的消毒铺巾。对其患眼进行球后阻滞麻醉,麻醉药物选用0.75% 的布比卡因+2%的利多卡因。用开睑器进行开睑,自颞侧上方沿着角膜缘将球结膜切开,对外直肌进行缝线牵引制动。于睫状体扁平处做波切三通道,用曲安奈德对玻璃体进行染色。切割玻璃体(切割的速率为5000 次/min),将基底部玻璃体彻底切割干净,并对玻璃体的锯齿缘进行360°检查。将吲哚菁绿注入玻璃体内,在黄斑区内界膜中进行染色。以黄斑裂孔为中心,在黄斑上方和下方各剥离出一个矩形内界膜,大小约为1 PD×2 PD,内界膜一端的末尾需保留宽蒂。翻转内界膜瓣,将其填塞至黄斑裂孔内,并进行气液交换处理。缝合手术切口,完成手术操作。对研究组患者进行玻璃体切割联合内界膜翻转覆盖及改良式后巩膜加固术。对其进行玻璃体切割联合内界膜翻转覆盖术的方法同上,对其实施改良式后巩膜加固术的方法是:完成内界膜翻转覆盖操作后,将一长度为14 mm 的钛板嵌入到硅胶海绵(大小15 mm×15 mm)中,用5-0 号巩膜缝线将硅胶海绵的两端固定住,预留一部分缝线,并将其弯曲成100°。自外直肌上方置入硅胶海绵,直至黄斑部。利用广角镜对硅胶海绵进行调整,确保硅胶海绵固定良好,并在黄斑部呈隆起状。关闭波切三通道,用8-0号可吸收线缝合穿刺口,向前房内注入消毒空气。手术结束后在患眼内涂抹眼膏,并对患眼进行包扎。术后对两组患者均进行6 个月的随访,观察并记录其术后恢复的情况。
1.3 观察指标
治疗前后,比较两组患者的眼轴、眼压、视网膜厚度及脉络膜毛细血管的血流面积和血流密度。治疗前后,比较两组患者的视功能及生活质量。采用世界卫生组织和美国眼科研究所为发展中国家开发的视功能量表评估两组患者的视功能。该量表包括主观视觉、日常活动限制、周边视野、视觉适应、立体视觉5 个维度,患者的评分越高表示其视功能越好。采用世界卫生组织和美国眼科研究所为发展中国家开发的生存质量量表评估两组患者的生活质量。该量表包括自理能力、活动能力、社交能力、心理4 个维度,患者的评分越高表示其生活质量越好。
1.4 统计学方法
用SPSS 19.0 软件处理本研究中的数据,计量资料用±s表示,用t检验,计数资料用% 表示,用χ² 检验,P<0.05 表示差异有统计学意义。
2 结果
2.1 治疗前后两组患者眼轴、眼压及视网膜厚度的比较
治疗前,两组患者的眼轴、眼压及视网膜厚度相比,差异无统计学意义(P>0.05)。治疗后,研究组患者的眼轴短于对照组患者,其眼压低于对照组患者,其视网膜厚度小于对照组患者,差异有统计学意义(P<0.05)。详见表1。
表1 治疗前后两组患者眼轴、眼压及视网膜厚度的比较(± s)
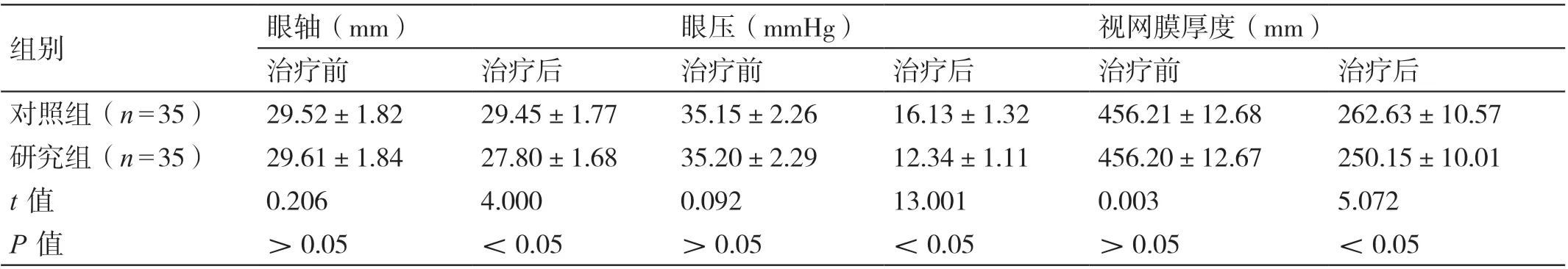
表1 治疗前后两组患者眼轴、眼压及视网膜厚度的比较(± s)
组别眼轴(mm)眼压(mmHg)视网膜厚度(mm)治疗前治疗后治疗前治疗后治疗前治疗后对照组(n=35)29.52±1.8229.45±1.7735.15±2.2616.13±1.32456.21±12.68262.63±10.57研究组(n=35)29.61±1.8427.80±1.6835.20±2.2912.34±1.11456.20±12.67250.15±10.01 t 值0.2064.0000.09213.0010.0035.072 P 值>0.05<0.05>0.05<0.05>0.05<0.05
2.2 治疗前后两组患者脉络膜毛细血管血流面积及血流密度的比较
治疗前,两组患者脉络膜毛细血管的血流面积及血流密度相比,差异无统计学意义(P>0.05)。治疗后,研究组患者脉络膜毛细血管的血流面积和血流密度均大于对照组患者,差异有统计学意义(P<0.05)。详见表2。
表2 治疗前后两组患者脉络膜毛细血管血流面积及血流密度的比较(± s)

表2 治疗前后两组患者脉络膜毛细血管血流面积及血流密度的比较(± s)
组别脉络膜毛细血管血流面积(mm2)脉络膜毛细血管血流密度(%)治疗前治疗后治疗前治疗后对照组(n=35)2.82±0.093.03±0.1820.70±1.6032.87±2.01研究组(n=35)2.83±0.103.25±0.2620.71±1.6235.19±2.27 t 值0.4404.1160.0264.527 P 值>0.05<0.05>0.05<0.05
2.3 治疗后两组患者视功能量表评分的比较
治疗后,研究患者视功能量表中的主观视觉评分、日常活动限制评分、周边视野评分、视觉适应评分和立体视觉评分均高于对照组患者,差异有统计学意义(P<0.05)。详见表3。
表3 治疗后两组患者视功能量表评分的比较(分,± s)
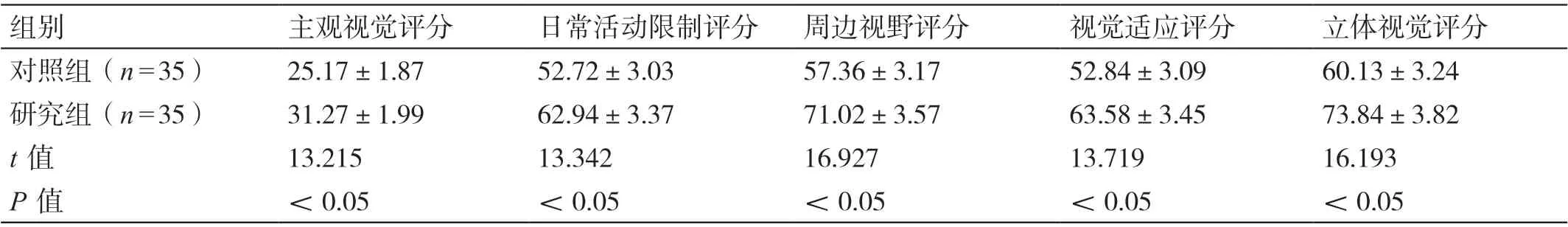
表3 治疗后两组患者视功能量表评分的比较(分,± s)
组别主观视觉评分日常活动限制评分周边视野评分视觉适应评分立体视觉评分对照组(n=35)25.17±1.8752.72±3.0357.36±3.1752.84±3.0960.13±3.24研究组(n=35)31.27±1.9962.94±3.3771.02±3.5763.58±3.4573.84±3.82 t 值13.21513.34216.92713.71916.193 P 值<0.05<0.05<0.05<0.05<0.05
2.4 治疗后两组患者生存质量量表评分的比较
治疗后,研究组患者生存质量量表中的自理能力评分、活动能力评分、社交能力评分和心理评分均高于对照组患者,差异有统计学意义(P<0.05)。详见表4。
表4 治疗后两组患者生存质量量表评分的比较(分,± s)
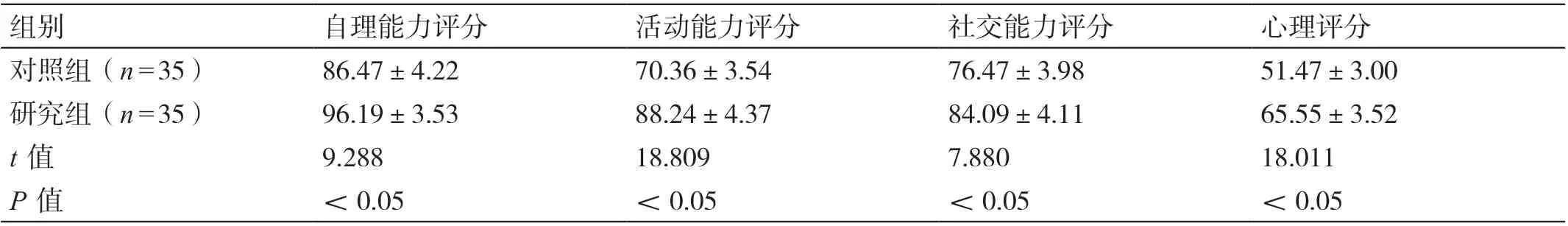
表4 治疗后两组患者生存质量量表评分的比较(分,± s)
组别自理能力评分活动能力评分社交能力评分心理评分对照组(n=35)86.47±4.2270.36±3.5476.47±3.9851.47±3.00研究组(n=35)96.19±3.5388.24±4.3784.09±4.1165.55±3.52 t 值9.28818.8097.88018.011 P 值<0.05<0.05<0.05<0.05
3 讨论
黄斑裂孔性视网膜脱离是高度近视患者常见的并发症之一。此病可严重影响患者的视功能。与男性相比,女性黄斑裂孔性视网膜脱离的发生率更高,且此病的发病率可随着患者年龄的增长而升高。高度近视合并黄斑裂孔性视网膜脱离患者具有病情严重、预后差、病情的复发率高等特点[3]。手术是临床上治疗此病的最佳方案,也是唯一有效的手段。以往临床上多采用玻璃体切割联合内界膜剥离术治疗高度近视眼合并黄斑裂孔性视网膜脱离,但术后通过随访发现,患者黄斑裂孔的闭合率较低,可影响其视力的恢复[4]。高度近视患者眼内的内界膜有一定的特殊性,其结构极薄,加之视网膜、脉络膜存在萎缩现象,因此想要有效辨认内界膜有一定难度,在剥除内界膜时易引起医源性损伤[5]。研究指出,对高度近视合并黄斑裂孔性视网膜脱离患者进行手术时,只需将眼内残存的玻璃体后皮质及视网膜前膜彻底剥离即可,是否剥除内界膜对手术效果并无明显影响[6]。高度近视合并黄斑裂孔性视网膜脱离患者的裂孔较大,大部分裂孔的直径均超过900 μm。对此病患者进行玻璃体切割联合内界膜剥除术虽然可提高其视力,但术后其裂孔并不能完全闭合,病情易复发[7]。研究指出,在黄斑裂孔处移植内界膜,使裂孔处形成封闭环境,当视网膜下液渐渐吸收后,视网膜可复位[1]。黄斑裂孔中的内界膜虽然是异物,但也能作为胶质细胞的支架,促进神经胶质细胞的增殖,使光感器细胞向裂孔中心移位,促进裂口的闭合。以往后巩膜加固术多用于治疗病理性近视。近年来随着医疗水平的提高及医用材料的不断改进升级,后巩膜加固术逐渐在临床眼科得到推广应用。研究指出,用后巩膜加固术治疗高度近视合并黄斑裂孔性视网膜脱离可提高视网膜的复位率,促进视力的恢复,预防后巩膜出现伸展现象,减轻后巩膜葡萄肿对视网膜造成的牵引,降低患者病情的复发率。其治疗机制是,通过机械加固作用,能改善后极部视网膜的血供,促进神经胶质细胞的增殖,减轻后极部玻璃体对视网膜和脉络膜的牵拉作用,控制眼轴的延长。目前临床上使用的加固材料较多,其中生物材料的生物力学与机械性较好,但可能会出现吸收的情况;非生物材料在临床上应用较广,有着较高的安全性,且不会被吸收。本研究所用的加固材料为非生物材料硅胶海绵,与钛板结合后可增强其可塑性,能根据患者后巩膜葡萄肿的实际情况调整钛板的弯曲度,且通过广角直视操作能显著提高加固的精准性。
本研究的结果证实,与用玻璃体切割联合内界膜翻转覆盖术治疗高度近视合并黄斑裂孔性视网膜脱离相比,用玻璃体切割联合内界膜翻转覆盖及改良式后巩膜加固术治疗此病的效果更好,能更有效地促进患者视力的恢复,降低其眼压,提高其生活质量。
