剖宫产次数对母婴的影响
2022-04-08张丽姣
张丽姣,孟 茜,姚 军
(连云港市妇幼保健院 1. 产科 2. 妇产科,江苏 连云港 222000)
剖宫产手术是一种常见的产科手术,通常用于挽救母婴的生命。剖宫产手术的适应证主要包括头盆不称、胎位不正、前置胎盘、子痫、巨大儿等。近年来,无论是发达国家还是发展中国家,剖宫产率都在逐年上升[1-2],与之相对应的是剖宫产手术相关并发症的发生率也不断升高[3-6]。本研究首次从量效角度阐述剖宫产次数对母婴结局的影响并进行线性回归分析,以期降低剖宫产率及相关并发症的发生率。
1 资料与方法
1.1 一般资料
选择2018 年10 月至2020 年12 月期间在我院进行剖宫产手术的2636 例孕产妇作为研究对象。其中,排除存在严重的产科合并症或并发症(如妊娠期糖尿病、妊娠期高血压疾病、心脏病、血小板减少)、有其他非剖宫产手术的盆腹腔手术史及在进行剖宫产手术的同时行其他脏器手术的孕产妇。这些孕产妇的年龄为17 ~45 岁,平均年龄为(30.48±4.25)岁;其中,因非医学指征行第1 次剖宫产手术的孕产妇有324 例,行第2 次剖宫产手术的孕产妇有1897 例,行第3 次剖宫产手术的孕产妇有385 例,行第4 次剖宫产手术的孕产妇有30 例。
1.2 方法
两组孕产妇的手术方式均为子宫下段横切口剖宫产手术,术中的麻醉方式均为蛛网膜下腔阻滞麻醉联合硬膜外麻醉。
1.3 观察指标
观察孕产妇的年龄、手术时间、术中出血量、住院时间、住院费用、新生儿出生后1 min 的Apgar 评分、产科重症监护(maternal intensive care unit,MICU)率、新生儿出生体重、巨大儿的娩出率、新生儿的胎龄、新生儿重症监护(neonatal intensive care unit,NICU)率及前置胎盘、胎位不正、羊水过少、胎膜早破、胎儿窘迫、胎盘粘连及植入、先兆子宫破裂及子宫破裂、盆腹腔粘连、产后出血、早产的发生率与剖宫产次数的关系。其中产后出血定义为胎儿娩出后24 h内阴道的出血量超过1000 mL,早产定义为妊娠不足37 周分娩。
1.4 统计学方法
用SPSS 19.0 软件处理本研究中的数据,符合正态分布的定量资料用±s表示,组间比较用方差分析,非正态分布的定量资料用x表示,组间比较采用秩和检验;定性资料采用% 表示,组间比较用χ² 检验,P<0.05 表示差异有统计学意义。对有统计学差异的观察指标进行线性回归分析,A 为常数项,B 为回归系数。
2 结果
2.1 不同剖宫产次数孕产妇一般情况的比较
经统计学分析显示,孕产妇分娩时的年龄和前置胎盘的发生率随着剖宫产次数的增加而增加,组间相比差异有统计学意义(P<0.05);随着剖宫产次数的增加,孕产妇羊水过少和胎膜早破的发生率先降低后升高,组间相比差异有统计学意义(P<0.05);胎儿窘迫和胎位不正的发生率并不随着孕产妇剖宫产次数的增加而改变,组间相比差异无统计学意义(P>0.05)。详见表1。
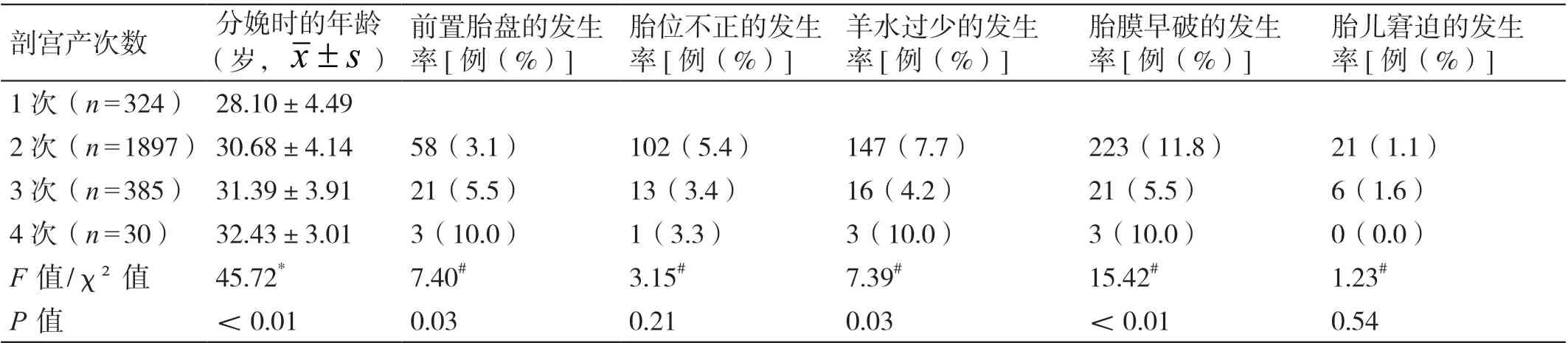
表1 不同剖宫产次数孕产妇一般情况的比较
2.2 剖宫产次数对母体的影响
经统计学分析显示,随着剖宫产次数的增加,孕产妇手术的时间、术中的出血量、产后出血的发生率、盆腹腔粘连的发生率、MICU 率均明显增加,其先兆子宫破裂和子宫破裂的发生率先降低后升高,住院的时间先缩短后延长,组间相比差异有统计学意义(P<0.05);随着剖宫产次数的增加,孕产妇胎盘粘连及植入的发生率、住院费用未见明显增加,组间相比差异无统计学意义(P>0.05)。详见表2。
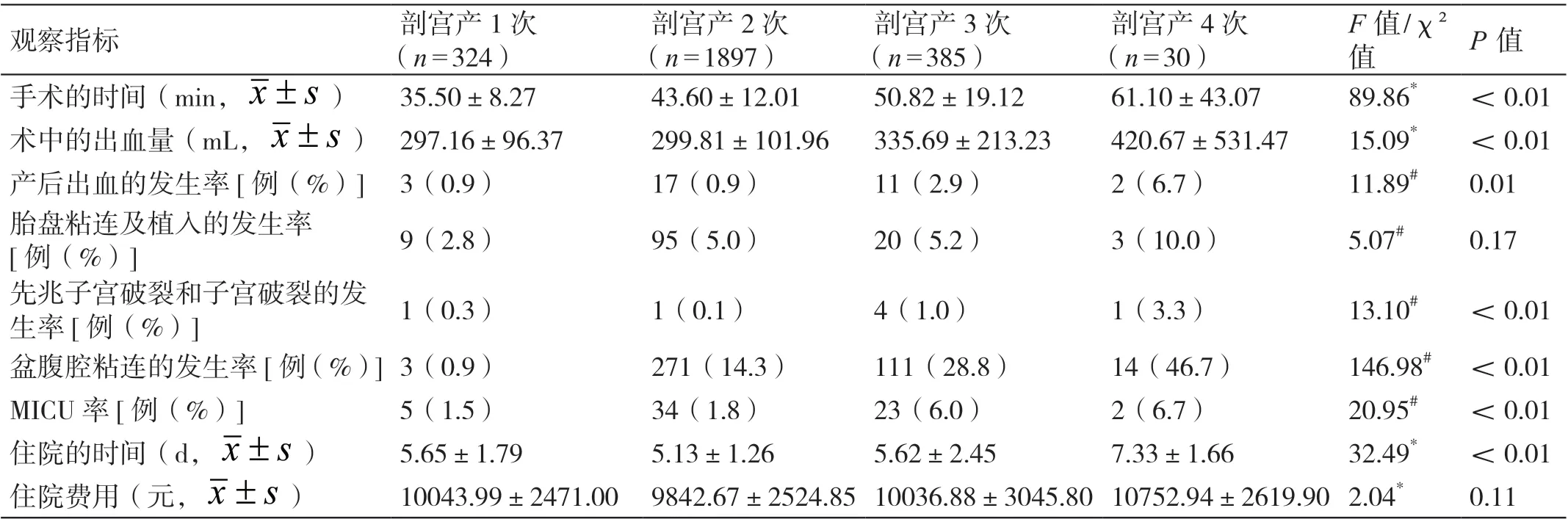
表2 剖宫产次数对母体的影响
2.3 剖宫产次数对新生儿的影响
经统计学分析显示,随着剖宫产次数的增加,新生儿的NICU 率增加,胎龄减小,出生后1 min 的Apgar 评分和出生体重先升高后降低,组间相比差异有统计学意义(P<0.05);随着剖宫产次数的增加,新生儿的早产率和巨大儿的娩出率未见明显改变,组间相比差异无统计学意义(P>0.05)。详见表3。
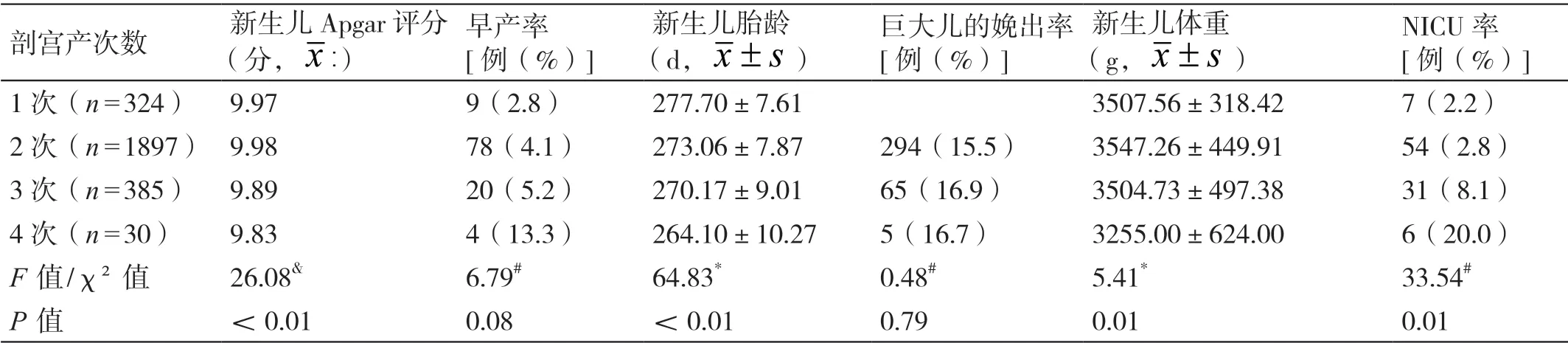
表3 剖宫产次数对新生儿的影响
2.4 基于剖宫产次数的线性回归分析
基于剖宫产次数进行线性回归分析的结果显示,剖宫产次数每增加1 次,孕产妇的年龄增加1.51 岁,前置胎盘的发生率增加3.45%,手术的时间增加7.80 min,术中的出血量增加25.70 mL,产后出血的发生率增加1.94%,盆腹腔粘连的发生率增加15.19%,MICU 率增加1.98%,新生儿NICU 率增加5.87%,新生儿的胎龄减少3.84 d。详见表4。

表4 基于剖宫产次数的线性回归分析
3 讨论
3.1 重复性剖宫产对晚期妊娠的影响
现有的研究结果表明,重复性剖宫产对晚期妊娠的影响是存在争议的。在一项芬兰的病例对照研究中,重复性剖宫产并不会增加妊娠期糖尿病、胎儿窘迫、先兆子痫、妊娠期肝内胆汁淤积综合征等疾病的发病率[7]。在另一项土耳其的回顾性研究中也证实了重复性剖宫产并不增加前置胎盘、胎盘粘连及植入的风险[8]。然而Alshehri等[3]研究发现,重复性剖宫产可显著增加前置胎盘的发生率,且在另外一项研究中这一现象呈现出一定的量效关系[9]。此结论与本研究结果相似。随着分娩次数的增加,孕产妇的年龄也逐渐增大,这可以解释本研究中随着剖宫产次数的增加孕产妇年龄也相应增大这一现象。目前,第2 次剖宫产多建议在孕妇妊娠39 周后实施,而3 次及3 次以上剖宫产则被视为高危妊娠,部分孕妇无法坚持妊娠到39 周。本研究的结果显示,孕产妇羊水过少和胎膜早破的发生率可随着剖宫产次数的增多而呈现出先降低后升高的趋势。剖宫产并不能显著改变子宫的整体结构和血运情况,因此剖宫产次数的增加不会导致胎儿窘迫和胎位不正发生率的增高。剖宫产手术操作及分娩本身可引起子宫内膜和肌层的损伤及后期疤痕的形成,这些因素在孕卵着床及胎盘形成的过程中都会产生不良影响,进而可增加前置胎盘的发生率。
3.2 重复性剖宫产对母体的影响
2017 年的一项回顾性研究表明,重复性剖宫产显著增加了盆腹腔粘连及母体输血的风险,同时延长了孕产妇手术和住院的时间[8]。国内学者郭英花等[6]通过研究也证实了重复性剖宫产可增加盆腹腔粘连、子宫破裂、胎盘植入和产后出血的发生风险,同时增加了手术的难度,延长了手术的时间。其他类似的研究结果也表明重复性剖宫产可增加盆腹腔粘连、手术出血、MICU、胎盘粘连及植入和子宫切除的发生风险[3,10]。盆腹腔粘连是妇产科手术后常见的并发症。据统计,接受妇产科手术后的患者盆腹腔粘连的发生率高达51%[11-12]。一项加拿大的研究表明,第1 次行剖宫产手术的孕产妇术后并未观察到盆腹腔粘连的发生,第2 次行剖宫产手术后其盆腹腔粘连的发生率上升至24.4%,第3 次行剖宫产手术后其盆腹腔粘连的发生率上升至42.8%,第4 次行剖宫产手术后其盆腹腔粘连的发生率高达47.9%[10]。以上数据与本研究结果相似。本研究中,因非医学指征行第1 次剖宫产手术的孕产妇其术后盆腹腔粘连的发生率很低(为0.9%),这些盆腹腔粘连可能是由盆腔炎性疾病引起的。剖宫产手术后盆腹腔粘连的形成主要与手术方式、止血技巧、术后有无感染、术后胃肠蠕动恢复的时间等因素有关,而重复性剖宫产会促进术后盆腹腔粘连的形成[10,13]。进行剖宫产手术时,提高手术操作的精细度、彻底止血、使用防粘连药物、围手术期使用抗生素及术后辅助排气等措施可降低盆腹腔粘连的发生率。严重的盆腹腔粘连势必会增加孕产妇手术的时间、术中的出血量、产后出血的发生率、MICU 率及术后住院的时间等,这些在本研究中都可以观察到。产后出血是剖宫产手术的另一种常见并发症。虽然孕产妇产后出血的发生风险与其分娩前血红蛋白的水平、血容量、宫缩情况、母体有无合并症和并发症等因素有关,但不可否认的是,重复性剖宫产可增加手术的难度,加重术中损伤,延长手术的时间,这些因素都会间接增加孕产妇术后的出血量及MICU 转入的风险,延长其住院的时间。胎盘粘连及植入是剖宫产手术后的另一个重要并发症。本研究中可以观察到胎盘粘连及植入的发生率可随着剖宫产次数的增加而增加,尽管组间相比差异无统计学意义。先兆子宫破裂及子宫破裂是剖宫产手术后再次妊娠的一种严重并发症。有文献报道,先兆子宫破裂及子宫破裂的发生率约为3.3%[3]。本研究中先兆子宫破裂及子宫破裂的发生率为0.25%(6/2312),且剖宫产次数越多先兆子宫破裂及子宫破裂的发生风险越高。这可能与前次手术缝合技巧、术后感染及此次妊娠管理等因素有关。本研究中,与第2 次行剖宫产手术的孕产妇相比,非医学指征行第1 次剖宫产手术的孕产妇其住院费用更高。究其原因可能是在非医学指征行第1 次剖宫产手术前需要经过充分的医患沟通和备案等,这些都会增加孕产妇的住院费用。
3.3 重复性剖宫产对新生儿的影响
现有的研究结果表明,重复性剖宫产对新生儿的影响是存在争议的。Alshehri KA 等[3]研究表明,重复性剖宫产可显著降低新生儿的胎龄,增加其NICU 率。在修正了分娩时胎龄的影响后,Seidman 等[14]研究表明,重复性剖宫产可降低新生儿出生后1 min 的Apgar 评分。另外一些研究也表明重复性剖宫产可增加孕产妇早产、死产及胎儿宫内生长受限的发生风险[15]。其他研究表明,重复性剖宫产并不影响分娩时胎儿的胎龄、新生儿Apgar 评分及其NICU 率[5,8,16]。本研究中,可以观察到随着剖宫产次数的增加,新生儿的NICU率增高、胎龄减小,且呈现出一定的量效关系。这可能是因为剖宫产次数的增多易引起前置胎盘、羊水过少、胎膜早破等妊娠并发症,加之重复性剖宫产本身就是一种高危妊娠。当然,重复性剖宫产孕妇多能坚持到足月妊娠后分娩,这在本研究中表现为不同剖宫产次数的孕产妇早产的发生率和巨大儿的娩出率相比无显著性差异。本研究中,我们选取的对照组为非医学指征行第1 次剖宫产手术的孕产妇,这部分受试者并不涵盖因巨大儿行剖宫产手术的孕产妇,因此造成了第2 次经剖宫产分娩的新生儿其出生体重高于第1 次经剖宫产分娩的新生儿。当然,随着重复性剖宫产次数的增加,新生儿出生后1 min 的Apgar 评分、胎龄及出生体重均呈现出下降的趋势。
综上所述,重复性剖宫产虽然是一种安全、可靠的终止妊娠方式,但会导致母婴出现一系列的并发症,需引起医务工作者及孕产妇的足够重视。我们应通过共同努力尽量降低非医学指征的剖宫产率,提高剖宫产术后再次妊娠女性的阴道试产率。
