ECCE对低角膜内皮细胞数硬核白内障患者术后的影响
2022-04-06刘念子
刘念子
(湖北六七二中西医结合骨科医院 眼科,湖北 武汉 430079)
白内障是由于晶状体浑浊导致的视觉障碍性疾病,常表现为视力下降、视物模糊等,早期部分患者还会出现畏光、视物颜色较暗或呈黄色等[1-2]。低角膜内皮细胞数硬核白内障是指退行性老化、晶状体改变及其他因素引起的晶状体浑浊所致的白内障[3-4]。其角膜内皮细胞<1 000个/mm2且晶体核硬度为Ⅳ~Ⅴ级,通常多发于老年人群,具有核大且硬、角膜内皮细胞平均数量少、密度低及变异率高等特点[5-6]。如治疗不及时,会导致患者病情加重,从而导致失明,严重影响患者视力及生活质量。
目前,手术是白内障的主要治疗方法。白内障囊外摘除术(extracapsular cataract extraction,ECCE)通过开关式截囊,娩出晶体,可恢复患者视力和眼内解剖关系[7]。研究显示,该手术对患者角膜内皮功能损伤较小,更适用于此类患者[8]。但单切口ECCE导致患者的角膜内皮细胞丢失率较高[9],不利于患者的预后。随着医学技术的不断发展,双切口ECCE的价值受到眼科临床医师的关注,可提高角膜前房的稳定性,且安全性较高[10]。因此,本文旨在探究双切口ECCE对低角膜内皮细胞数硬核白内障患者术后散光度、角膜内皮代偿功能的影响。
1 资料与方法
1.1 一般资料
选取2018年6月~2020年6月在本院确诊的80例(80眼)低角膜内皮细胞数硬核白内障患者。纳入标准:符合低角膜内皮细胞数硬核白内障诊断标准[11],角膜内皮细胞密度<1 000个/mm2且晶体核硬度为Ⅳ~Ⅴ级;经医院伦理委员会通过,患者及其家属了解并知情同意。排除标准:①存在严重内分泌疾病者;②存在其他眼部疾病者;③存在其他心、肺、肝、肾等疾病者;④存在自身免疫缺陷者;⑤存在精神疾病者。
1.2 手术方法
对照组患者采用单切口ECCE治疗。常规进行麻醉后,在患者眼角巩膜缘后上方10:00~12:00方向1.5~2.0 mm处作一5.5~6.0 mm的切口。在巩膜板层间进行隧道分离直到角膜缘内1 mm处,同时穿刺进入前房;然后在透明角膜边缘部位作一辅助穿刺口;将黏弹剂注入前房形成环形撕囊,待水分离晶状体后,将晶状体核取出,向前方囊袋内注入黏弹剂,将人工晶体置入其中,在结膜上方进行电凝,最后逐层缝合切口。
观察组患者采用双切口ECCE治疗。常规进行麻醉后,先在患者巩膜上方10:00~12:00方向作一预切口,沿上方角膜缘剪开球结膜,然后在角膜缘后2 mm处作一7~8 mm的切口,建立巩膜板层隧道后做透明角膜切口,从颞侧或鼻侧2.6 mm透明角膜隧道切口完成连续撕囊,待水分离后再切开上方巩膜,扩大内切口,将晶状体核取出,然后缝合巩膜切口。在透明角膜辅助切口将剩余的晶状体皮质吸出后,植入人工晶状体,将黏弹剂注入囊袋内,经透明角膜切口将黏弹剂吸出,最后在上方结膜完成电凝,缝合切口。两组患者的手术均由相同的医生完成。
1.3 观察指标
1.3.1 手术指标
评估两组患者的手术时间、术中出血量及切口愈合时间。
1.3.2 视力、散光度数
在术前1天及术后1个月,采用国际标准视力表LogMAR测量患者裸眼视力,采用日本拓普康RM-800电脑验光仪(上海伊沐医疗器械有限公司)测量患者的散光度。
1.3.3 角膜内皮细胞参数
在术前及术后1个月,采用Perseus角膜内皮细胞显微镜(上海涵飞医疗器械有限公司)测量患者角膜内皮细胞密度、角膜内皮细胞丢失率及角膜内皮六边形细胞比例。
1.3.4 并发症的发生率
记录两组患者术后角膜水肿、大泡性角膜病变及角膜内皮功能失代偿等并发症的发生情况。
1.4 统计学处理

2 结果
2.1 两组患者的一般资料比较
采用简单随机分组将患者分为观察组(n=40,40眼)和对照组(n=40,40眼)。观察组男19例,女21例,年龄52~76岁,平均(64.51±3.66)岁,核硬度Ⅳ级18例,Ⅴ级22例;对照组男17例,女23例,年龄52~76岁,平均(64.23±3.36)岁,核硬度Ⅳ级17例,Ⅴ级23例。两组患者的年龄、性别、身体质量指数(body mass index ,BMI)、学历水平、合并糖尿病、高血压及硬核分级等一般资料无显著差异(均P>0.05),见表1。
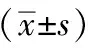
表1 两组患者一般资料比较
2.2 两组患者手术指标比较
两组患者的手术时间、术中出血量及切口愈合时间无显著差异(均P>0.05),见表2。
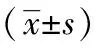
表2 两组患者手术指标比较
2.3 两组患者视力、散光度数比较
术后1个月,两组患者的视力和散光度数相比无显著差异(均P>0.05),见表3。
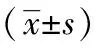
表3 两组患者视力、散光度数比较
2.4 两组患者角膜内皮细胞参数比较
在术后1个月,观察组患者的角膜内皮细胞密度显著高于对照组,角膜内皮细胞丢失率及角膜内皮六边形细胞比例显著低于对照组(均P<0.05),见表4。
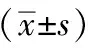
表4 两组患者角膜内皮细胞参数比较
2.5 两组患者术后并发症的发生率比较
观察组患者角膜水肿、大泡性角膜病变及角膜内皮功能失代偿的总并发症发生率为2.50%,显著低于对照组的20.00%(P<0.05),见表5。

表5 两组患者并发症的发生率比较[n(%)]
3 讨论
白内障是全球第一位致盲性眼病,发病迟缓,主要症状为无痛性渐进性视力下降[12]。近年来,随着生活水平的提高,糖尿病等代谢疾病发病率的增加,白内障逐渐趋于低龄化。手术治疗是患者恢复视力的有效方法,常规超声乳化吸附术易造成患者角膜内皮细胞不同程度的损伤[13]。因此,选择更为合适的手术方法十分重要。双切口ECCE仅在晶状体核取出经巩膜时进行切口操作,有利于改善患者预后。
本研究结果显示,观察组患者的角膜内皮细胞密度显著高于对照组,角膜内皮细胞丢失率及角膜内皮六边形细胞比例显著低于对照组,这与江音等[8]研究结果有相似的地方。说明双切口ECCE可减少对低角膜内皮细胞数硬核白内障患者角膜内皮细胞的伤害。分析其原因,可能是由于白内障晶体核硬度越硬,角膜内皮细胞的损害越严重。以往的超声乳化术在操作时需要更长的治疗时间及更多的超声能量,从而导致患者角膜内皮细胞损伤加重[14]。而双切口ECCE在建立巩膜隧道后进行切口操作,可以避免超声波对角膜内皮细胞的伤害,有效保护角膜内皮细胞[15]。角膜内皮细胞密度会随着年龄的增长而降低,术中操作会导致角膜内皮细胞密度降低。但相较于单切口的摘除术,双切口摘除术对角膜内皮细胞密度的影响更小。双切口ECCE减少了手术操作对巩膜和角膜的刺激,待水分离后可避免晶状体囊袋的撕裂,保证囊袋的完整性,从而提高前房的稳定性[16],减轻角膜内皮细胞损伤。此外,既往研究显示,双切口ECCE可降低角膜内皮细胞的丢失率[17]。因此,双切口ECCE可有效保护角膜内皮细胞。
本研究结果显示,观察组患者角膜水肿、大泡性角膜病变及角膜内皮功能失代偿发生率显著低于对照组。说明双切口ECCE可降低并发症的发生率,安全性更高。角膜内皮细胞为单层扁平的六角形细胞,正常的细胞形态是维护角膜透明的基础,待成熟之后,会失去增殖能力,当受到损伤时会导致代偿能力丧失,只能通过周围内皮细胞扩张维持完整性[18]。当角膜内皮细胞的损伤较大时,会导致角膜内皮功能失代偿及角膜水肿等疾病。双切口ECCE可减少术中器械对角膜内皮细胞的损伤。此外,术中注入大量的黏弹剂有利于保护角膜内皮细胞[19],从而降低角膜水肿、大泡性角膜病变及角膜内皮功能失代偿的发生风险。
综上所述,双切口ECCE可减轻低角膜内皮细胞数硬核白内障患者术后角膜内皮细胞的损伤,降低角膜内皮功能失代偿的发生风险。本研究结果局限性在于样本量太少,结论仍需大样本量的研究进一步证实。
