小于胎龄的极低出生体重儿肠道血流特点及其对消化道并发症的影响
2022-04-02杨华,悦光,巨容
杨 华,悦 光,巨 容
(电子科技大学医学院附属成都市妇女儿童中心医院新生儿科,四川 成都 610000)
早产儿在新生儿中较为特殊[1-2],早产儿人群中的小于胎龄儿由于发育不成熟和发育滞后,对外界的适应能力较弱,在消化系统方面体现为对于喂养的适应能力低下,容易发生喂养不耐受。在多种因素的影响下,早产儿中的小于胎龄儿是新生儿坏死性小肠结肠炎(necrotizing enterocolitis,NEC)发病的高危人群,且胎龄越小,NEC 的发病率越高,疾病程度更加严重,对于早产儿的生存率和长期的神经系统预后均有严重影响[3]。
目前在临床工作中,喂养不耐受的评价指标仍然以症状、体征、胃潴留量为主要指标[4-5],缺乏对喂养不耐受的预测能力,也缺乏精确评估患儿喂养不耐受严重程度的能力。对于新生儿NEC 的诊断和治疗,目前仍以修正的Bell’s 分级为基础[6-7],缺乏对病情的早期预警能力,Bell’s 分级主要基于临床表现、实验室检查和腹部X 线片对疾病进行分级,对病情严重程度的评估常常受到多种因素的干扰。生后早期肠道血流的稳定性对儿童未来NEC 的发病可造成显著影响,同时受到PDA、喂养、温度等多方面因素的影响。近年研究发现,在新生儿生后早期采用多普勒超声进行肠道血流的检查,能够评估消化系统的血流稳定性,对于消化系统并发症具有一定的预警能力[8-10]。受到相关研究的启发,本研究拟在极低出生体重儿生后早期采用多普勒超声对肠系膜上动脉血流进行监测,通过比较小于胎龄儿和适于胎龄儿血流的不同,了解是否与喂养不耐受、NEC 等并发症的发生有关,以期能对具有高危因素的患儿进行密切的监测,并及时治疗。
1 研究对象与方法
1.1 研究对象
纳入的研究对象为2018 年1 月到2019 年10 月在成都市妇女儿童中心医院出生并立即收治入新生儿科的极低出生体重儿,出生体重在1 000~1 499g之间,根据体重和胎龄的关系分为小于胎龄儿组和适于胎龄儿组。患儿入住新生儿科后,经初步评估和治疗达到呼吸和血流动力学稳定状态,在生后12h内、首次开奶喂养前完成肠系膜上动脉血流多普勒超声检查并记录测量结果。本研究的排除标准:①濒死者;②严重的致死性的先天性畸形;③住院过程中被诊断为消化道畸形;④被纳入其他研究。本实验为观察性研究,获得了成都市妇女儿童中心医院伦理委员会的批准[伦理号:科研伦审2019(10)号]。患儿纳入研究前均获得了法定监护人的知情同意。
1.2 判定标准
本研究中,小于胎龄儿为出生体重低于同胎龄儿出生体重第10 百分位,符合《实用新生儿学》(第4版)的定义[11]。呼吸和血流动力学稳定状态定义为右上肢经皮血氧饱和度在90%~95%,平均动脉压不低于30mmHg,动脉血气分析pH>7.25,二氧化碳分压35~45mmHg,氧分压50~80mmHg。研究中涉及的呼吸窘迫综合征、支气管肺发育不良、早发型败血症、颅内出血、新生儿NEC 的诊断和分级均符合《实用新生儿学》(第4 版)[11],影响血流动力学的动脉导管未闭(hemodynamic significant patent ductus arteriosus, hsPDA)符合美国儿科学会的定义[12],喂养不耐受的诊断和评估符合加拿大极低出生体重儿营养指南的定义[13]。
1.3 方法
本研究中所有的多普勒超声检查均由经验丰富的超声科医生完成,使用飞利浦CX-50 移动超声机和L12-3 线阵探头。多普勒超声定位的取样容积点为肠系膜上动脉从腹主动脉起始5mm 以内,记录连续5 个心动周期,峰流速、谷流速、平均速度均由这5个波形测量获得,最终的结果来自于连续测量3 次的均值。管理该患儿的医护人员均不知晓多普勒超声测量结果。除外与喂养相关的禁忌症,患儿均在生后24h 开奶喂养并首选母乳。在患儿住院治疗期间,继续收集病史、诊断和治疗、喂养、消化系统并发症等资料。超声检查在生后12h 内完成,检查的测量次数为3 次。
1.4 统计学方法
采用SPSS 26.0 统计软件对所有数据进行统计学分析,符合正态分布的计量资料用均数±标准差表示,非正态分布资料用四分位数表示;计数资料用百分比或率(%)表示。对于服从正态分布的计量资料,两组数据比较采用t检验;对于不服从正态分布的计量资料,两组数据比较采用Mann-WhitneyU秩和检验;计数资料采用卡方检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般情况比较
本研究共纳入极低出生体重儿94 例,小于胎龄儿组27 例,适于胎龄儿组67 例。两组的剖宫产率、5分钟Apgar 评分、呼吸窘迫综合征发生率差异均有统计学意义(P<0.05),见表1。
表1 两组患儿一般情况对比[n(%),±s]Table 1 Comparison of general information of VLBW infants between the two groups[n(%),±s]
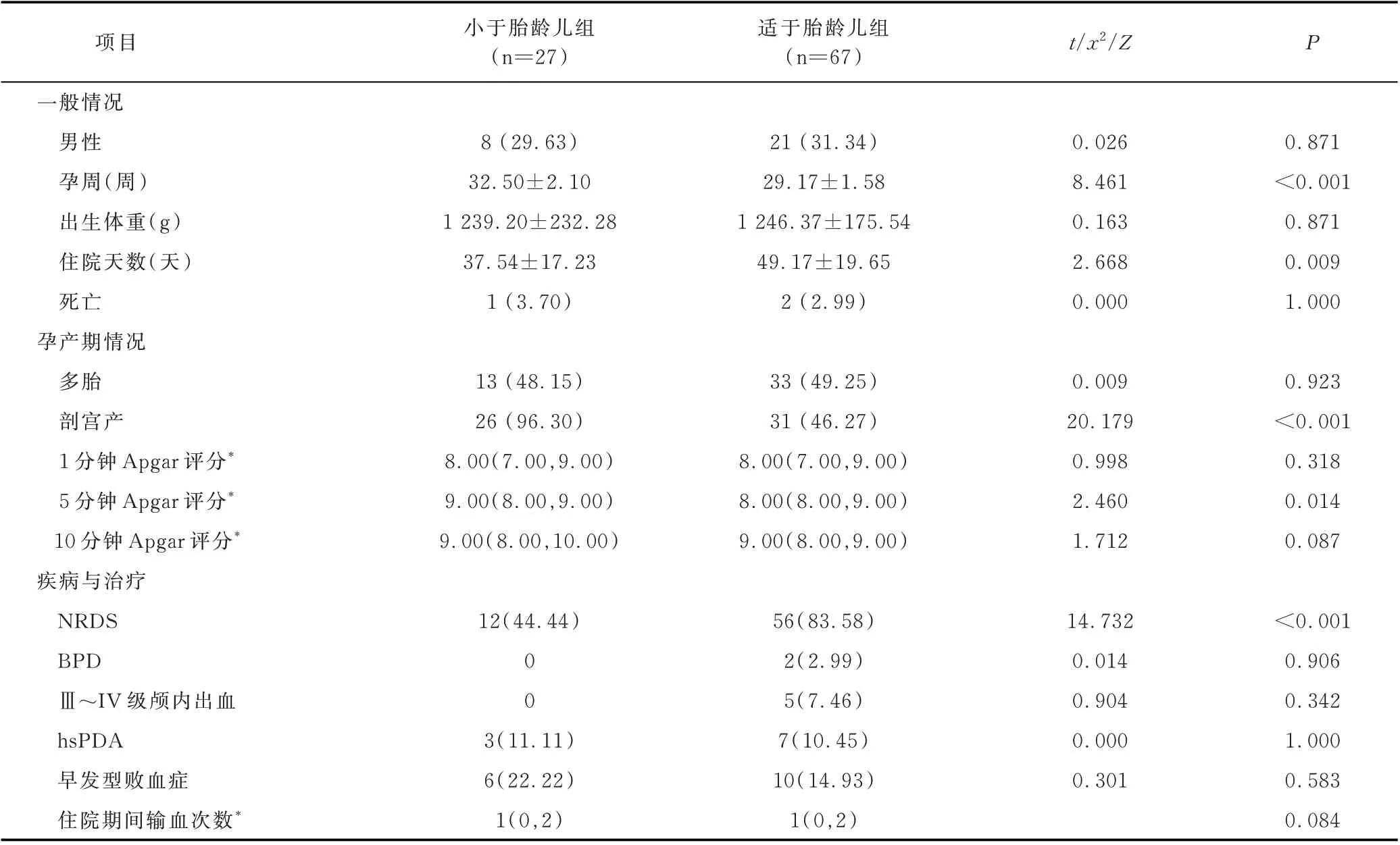
表1 两组患儿一般情况对比[n(%),±s]Table 1 Comparison of general information of VLBW infants between the two groups[n(%),±s]
注:*非正态分布的计量资料,以四分位数[M(P25,P75)]表示。
项目小于胎龄儿组(n=27)适于胎龄儿组(n=67)t/x2/Z P一般情况男性孕周(周)出生体重(g)住院天数(天)死亡孕产期情况多胎剖宫产1 分钟Apgar 评分*5 分钟Apgar 评分*10 分钟Apgar 评分*疾病与治疗NRDS BPDⅢ~IV 级颅内出血hsPDA早发型败血症住院期间输血次数*8(29.63)32.50±2.10 1 239.20±232.28 37.54±17.23 1(3.70)21(31.34)29.17±1.58 1 246.37±175.54 49.17±19.65 2(2.99)0.026 8.461 0.163 2.668 0.000 0.871<0.001 0.871 0.009 1.000 13(48.15)26(96.30)8.00(7.00,9.00)9.00(8.00,9.00)9.00(8.00,10.00)33(49.25)31(46.27)8.00(7.00,9.00)8.00(8.00,9.00)9.00(8.00,9.00)0.009 20.179 0.998 2.460 1.712 0.923<0.001 0.318 0.014 0.087<0.001 0.906 0.342 1.000 0.583 0.084 12(44.44)00 3(11.11)6(22.22)1(0,2)56(83.58)2(2.99)5(7.46)7(10.45)10(14.93)1(0,2)14.732 0.014 0.904 0.000 0.301
2.2 两组患儿肠系膜上动脉血流指标比较
两组患儿肠系膜上动脉的多普勒超声测量结果比较发现,在各项指标中,小于胎龄儿组的舒张期血流异常发生率明显高于适于胎龄儿组,以舒张期血流中断为主,且血流中断的发生率高于适于胎龄儿组,差异均有统计学意义(P<0.05)。小于胎龄儿组的舒张期血流谷速度低于适于胎龄儿组,差别较大,但无统计学意义(P>0.05),见表2。
表2 两组患儿肠系膜上动脉超声指标对比[n(%),±s]Table 2 Contrast of ultrasonographic indexes of superior mesenteric artery of VLBW infants between the two groups[n(%),±s]

表2 两组患儿肠系膜上动脉超声指标对比[n(%),±s]Table 2 Contrast of ultrasonographic indexes of superior mesenteric artery of VLBW infants between the two groups[n(%),±s]
注:*非正态分布的计量资料,以四分位数[M(P25,P75)]表示。
项目峰流速(cm/s)谷流速(cm/s)*平均速度(cm/s)*舒张期血流异常血流中断血流反向小于胎龄儿组(n=27)47.45±24.33 6.27(2.92,11.15)12.14(7.78, 21.61)12(44.44)9(33.33)3(11.11)适于胎龄儿组(n=67)44.01±21.08 9.48(5.73,12.00)16.83(11.60,23.31)11(16.42)9(13.43)2(2.99)统计量t=0.685 Z=1.938 Z=1.245 χ2=6.351 χ2=4.923 χ2=1.168 P 0.495 0.053 0.213 0.012 0.027 0.280
2.3 两组患儿喂养情况及消化道并发症
在患儿喂养情况和消化道并发症方面,小于胎龄儿组在日龄7 天内喂养不耐受的发生率明显高于适于胎龄儿组,差异有统计学意义(P<0.05)。新生儿NEC发病率两组差异无统计学意义(P>0.05),见表3。
表3 两组患儿喂养情况和消化道并发症对比[n(%),±s]Table 3 Comparison of feeding status and gastrointestinal complications of VLBW infants between the two groups[n(%),±s]

表3 两组患儿喂养情况和消化道并发症对比[n(%),±s]Table 3 Comparison of feeding status and gastrointestinal complications of VLBW infants between the two groups[n(%),±s]
项目开奶延迟仅强化母乳喂养日龄7 天内发生喂养不耐受达到完全肠内营养的日龄(天)NEC NECⅡ级NECⅢ级肠壁积气门静脉积气气腹手术治疗小于胎龄儿组(n=27)8(29.63)19(70.37)20(74.07)17.19±8.19 5(18.52)3(11.11)1(3.70)1(3.70)1(3.70)0 1(3.70)适于胎龄儿组(n=67)14(20.90)52(77.61)18(26.87)17.80±6.88 8(11.94)2(2.99)2(2.99)4(5.97)1(1.49)0 2(2.99)t/χ2 0.819 0.546 17.809 0.363 0.256 1.168 0.000 0.000 4.395 0.000 0.000 P 0.365 0.460<0.001 0.718 0.613 0.280 1.000 1.000 0.030 1.000 1.000
3 讨论
3.1 全球早产儿及极低出生体重儿现状
2012 年,来自超过100 个国家和地区的新生儿相关医学组织会议发表了世界早产儿报告,报告指出中国早产儿数量为全球第二,全球每年约有1 500 万个早产儿出生,其中约有100 万个早产儿死于其并发症,在新生儿死亡中占比较大[14]。与此同时,早产也是新生儿死亡的三大原因之一[1]。新生儿科工作的重点在早产儿,而极低出生体重儿又是这其中的关键,广东省近年的统计发现由于高龄产妇增多、辅助生殖技术应用广泛等影响,小早产儿的数量逐年递增[15]。极低出生体重儿指的是出生体重在1 000~1 499g 之间的新生儿,由于其生长发育严重不成熟,支气管肺发育不良、NEC、颅内出血、视网膜病变等并发症发生率高,往往疾病严重程度较重。
3.2 小于胎龄儿现状及喂养相关问题的研究
小于胎龄儿指出生体重在同胎龄儿出生体重第10 百分位以下,在产前被称为宫内发育迟滞,但两者的定义并不完全对等。我国新生儿人群中小于胎龄儿的发生率为6.61%,在早产儿中发生率高达13.1%,小于胎龄儿的死亡率也高于适于胎龄儿[16]。在胎儿发育的过程中,母亲、胎盘、多胎、药物、遗传、感染等多种因素作用下导致了小于胎龄儿的发生。生后早期在内环境紊乱、呼吸窘迫综合征、喂养不耐受、新生儿NEC 等并发症的发生率也远高于同胎龄的适于胎龄儿。对小于胎龄儿的喂养,一直是目前研究的热点。
3.3 关于喂养不耐受的定义
喂养不耐受的定义尚未统一,本研究采用了2015 年加拿大极低出生体重儿喂养指南的定义[4]:因为对肠内营养的消化吸收功能不全,导致胃潴留量超过喂养量的50%,伴有腹胀、呕吐等表现。该定义在临床工作中已被广泛使用,促进了对新生儿特别是极低出生体重儿的营养和消化道管理。但该定义存在几个较大的缺陷:第一,定义描述的内容主要由临床表现组成,缺乏检查结果的支持,存在较强的主观性;第二,检查胃潴留量需使用胃管进行抽吸操作,频繁操作或负压较大均可能对胃壁组织造成损伤,同时也会造成胃液不必要的丢失;第三,没有对喂养不耐受的严重程度进行分级,不利于指导临床实践;第四,对疾病发生缺乏针对性,新生儿喂养频繁,腹部表现变化较快,并非所有腹胀、吐奶都应考虑喂养不耐受,特别是在健康的足月儿,偶发的腹胀或吐奶不具备明确的临床意义,而极低出生体重儿或小于胎龄儿即使发生喂养不耐受,也可能首先表现为心率波动、呼吸暂停等,这些情况同样未被该定义囊括。综合以上因素,虽然这个定义仍被广泛使用,但在临床和研究中已经有了越来越多的讨论。
3.4 NEC 与生后早期肠系膜上动脉血流的关系
NEC 是新生儿期严重的并发症,特别是对早产儿,严重影响了其存活和生存质量。近年统计该病发病率在出生体重401~1 500g 的早产儿中为9%,其中52%需要手术治疗[17]。手术治疗的患儿严重神经系统不良预后发生率为38%,内科保守治疗的患儿严重神经系统不良预后发生率为24%[18]。尽管近年来新生儿科的临床诊疗水平不断进步,但NEC 的死亡率仍然保持在30%~50%,美国每年用于NEC的治疗费用在5~10 亿美元[19-20]。鉴于NEC 巨大的危害,目前对该病的预测、诊断和治疗有较多研究。腹部X 光片在该病的诊断和评估中具有重要作用,但近期的研究认为,腹部X 光片的结果在不同的读片者中有较大的差异,并且腹部平片用于诊断的合适时机、最佳体位、复查时机和频次等目前均难以达成共识[21-22]。NEC 相关的生物标志物研究虽然较多,但目前未能发现任何一种标志物能准确而敏感地预测或用于早期诊断NEC[23]。生后早期超声监测肠道血流,可以评估消化系统的血流稳定性,对于消化系统并发症具有一定的预警能力[8-10]。在本研究中,未发现生后早期的肠系膜上动脉血流与NEC 密切相关,因病例数量较少,尚不能认为是最终结论。但新生儿NEC 的发病主要在生后3~4 周,特别是极低出生体重儿,胎龄越小,发病时间越晚,因此生后早期的血流动力学稳定性是否能造成长期的影响,进而导致NEC 的发病,目前仍需进一步讨论。
在胎儿期,胎儿心输出量主要供应脑部,肠道获得的血液供应较少,肠系膜上动脉的血流处于高阻力的状态,普通新生儿在生后早期随着血管床逐渐开放和外周阻力下降,肠系膜上动脉的血流增加,为开始喂养做好准备。国外研究多选择生后24h 内(首次喂养前)完成超声检查,本研究选择生后12h,是基于新生儿科目前工作的现状,通常极低出生体重儿在收治入院后,无特殊病情将在生后12h 开始喂养,喂养对于肠道血流是显著的促进因素。我院具备全天完成新生儿床旁超声检查的能力,因此选择监测生后12h 内的肠道血流,是可行的。新生儿开奶后肠系膜上动脉血流会出现明显增加,类似成年人“餐后血流”[24-26]。肠系膜上动脉血流的改变体现了新生儿在生后对宫外环境的快速适应能力。但小于胎龄儿适应能力较为低下,本研究发现在生后早期小于胎龄儿与适于胎龄儿的肠系膜上动脉血流差异较大,小于胎龄儿容易出现舒张期血流中断,肠系膜上动脉舒张期的血流速度也明显低于适于胎龄儿。由于峰流速和舒张期之间的血流速度变动较大,肠系膜上动脉的血流体现为高阻力型,代表着消化系统在生后早期未能快速适应宫外环境,没有为开始喂养做好准备。从本次研究的后续观察可以发现,小于胎龄儿在生后7 天内喂养不耐受的发生率明显高于适于胎龄儿,由此可见肠道血流的适应能力在喂养不耐受的发生中起了重要作用。通过近2 年的病例收集,本研究证实了小于胎龄儿通过肠道血流这一重要因素对于NEC 发病的影响,但是这一结论较为初步,其广泛性和科学性受到多方面的影响,其中就包括了样本量计算和病例的分配,在未来的进一步研究中,我们将进行更科学和可行的研究设计,使得研究结果更具有说服力和广泛的适用性。
同样地,本研究发现小于胎龄儿组和适于胎龄儿组达到完全肠内营养的日龄和NEC 发病方面没有明显的差异。两组均为极低出生体重儿,但分别为适于胎龄儿及小于胎龄儿,因而两组在胎龄上有显著差异,中位数分别为32+6周和29+4周,小于胎龄儿中胎龄较大的,达到完全肠内营养的日龄及消化道并发症方面接近极低出生体重儿中的适于胎龄儿,这也提示我们在临床工作中应关注小于胎龄儿在喂养方面的特殊性,不能简单地按照孕周和体重考虑喂养方案,对可能存在的并发症风险应予以特别关注,及早处理尽可能减少对患儿生存的影响。
本研究旨在揭示极低出生体重儿中,小于胎龄儿和适于胎龄儿在生后早期肠系膜上动脉血流的差异,以及这种差异是否对喂养不耐受、奶量增加、NEC 等具有显著影响。虽然本研究初步揭示了肠道血流的差异可能与消化道功能和并发症的关系,但其中诸多细节尚未明确,在今后的研究中应继续探索,期待能将血流监测广泛用于新生儿,辅助制订量化的、个体化的喂养方案,并能及早对消化道并发症进行预警,改善新生儿特别是小于胎龄儿的预后。
