系统性护理模式对高危妊娠孕产妇阴道分娩产后出血的影响研究
2022-04-02傅金花
傅金花


【摘要】 目的:研究系統性护理模式对高危妊娠孕产妇阴道分娩产后出血的影响。方法:回顾性分析2019年12月-2020年12月于南平市第一医院行阴道分娩的84例高危妊娠孕产妇资料,按照护理模式的不同将其分为对照组和研究组,每组42例。对照组实施常规护理,研究组实施系统性护理。记录两组孕产妇产后不同时间点宫缩强度与出血量,比较两组产后出血、胎儿窘迫、新生儿窒息发生情况及护理满意度。结果:研究组产后2、12、24 h宫缩强度均高于对照组,出血量均少于对照组(P<0.05)。研究组产后出血发生率、胎儿窘迫发生率、新生儿窒息发生率均低于对照组(P<0.05)。研究组护理满意度为92.86%,高于对照组的76.19%(P<0.05)。结论:系统性护理模式在高危妊娠阴道分娩孕产妇护理中有较好的效果,有利于加强其子宫收缩,减少阴道出血量,对预防产后出血及新生儿并发症有重要意义,孕产妇满意度高。
【关键词】 高危妊娠 阴道分娩 系统性护理模式 产后出血
Study on the Influence of Systematic Nursing Mode on Postpartum Hemorrhage of High Risk Pregnant Women after Vaginal Delivery/FU Jinhua. //Medical Innovation of China, 2022, 19(06): 0-103
[Abstract] Objective: To study the effect of systematic nursing mode on postpartum hemorrhage of high risk pregnant women after vaginal delivery. Method: The data of 84 high risk pregnant women who underwent vaginal delivery in The First Hospital of Nanping City from December 2019 to December 2020 were retrospectively analyzed, they were divided into control group and study group according to different nursing modes, 42 cases in each group. Routine nursing was carried out in the control group and systematic nursing was carried out in the research group. Uterine contraction intensity and blood loss at different postpartum time points were recorded between the two groups, and the incidence of postpartum hemorrhage, fetal distress, neonatal asphyxia and nursing satisfaction were compared between the two groups. Result: The intensity of uterine contractions at 2, 12 and 24 h postpartum in the study group were higher than those in the control group, and the amount of blood loss were lower than those in the control group (P<0.05). The incidences of postpartum hemorrhage, fetal distress and neonatal asphyxia in the study group were lower than those in the control group (P<0.05). The nursing satisfaction of study group was 92.86%, which was higher than 76.19% of control group (P<0.05). Conclusion: The systematic nursing model has a good effect in the nursing of high risk pregnancy vaginal delivery of pregnant women, which is beneficial to strengthen their uterine contractions, reduce the amount of vaginal bleeding, is of great significance to prevent postpartum bleeding and neonatal complications, and the satisfaction of pregnant women is high.
[Key words] High risk pregnancy Vaginal delivery Systematic nursing mode Postpartum hemorrhage
First-author’s address: The First Hospital of Nanping City, Fujian Province, Nanping 353000, China
doi:10.3969/j.issn.1674-4985.2022.06.023
高危妊娠是指某种病理因素或致病因素使孕产妇、胎儿或新生儿可能发生意外的妊娠[1]。产后出血是造成高危妊娠孕产妇分娩死亡的独立危险因素,而且高危妊娠孕产妇产后出血的发生率明显高于健康产妇,如果在分娩过程中没有采取有效措施预防和控制产后出血,将会给孕产妇、胎儿或新生儿带来极大的危害,甚至影响其生命安全[2]。因此,对于高危妊娠患者,在重视其分娩的同时,护理干预也十分重要。高危妊娠阴道分娩常规护理因缺乏针对、全面的措施,其应用效果往往不够理想。由于产后出血的影响因素比较多,如孕产妇自身生理因素、心理因素等,所以临床应根据产后出血的发生机制给予孕产妇系统性的护理,以尽可能地预防产后出血的发生。为此,南平市第一医院对高危妊娠阴道分娩孕产妇實施系统性护理,并分析该护理模式对产后出血的影响。现报道如下。
1 一般资料
1.1 资料与方法 回顾性分析2019年12月-2020年
12月于本院行阴道分娩的84例高危妊娠孕产妇资料,按照护理模式的不同将其分为对照组与研究组,每组42例。纳入标准:均经阴道分娩;意识状态、生命体征均良好。排除标准:存在凝血功能异常;存在精神障碍、认知障碍。研究在本院伦理委员会批准下开展。
1.2 方法
1.2.1 对照组 实施常规护理,即临产前详细评估孕产妇的病情,针对情绪焦虑者给予针对性的疏导,观察孕产妇的宫缩情况,同时观察胎动情况,每隔4~6 h监测1次体温、呼吸、脉搏、血压等生命体征,如有异常则及时采取措施;对孕产妇进行科学的饮食指导,嘱其适当活动;注意观察孕产妇的产程进展,根据其病情需要提前准备好所需的医疗措施。
1.2.2 研究组 实施系统性护理,措施如下,(1)心理护理:孕产妇入院后,护士应以良好的态度接待每一位孕产妇,用温和的语言主动热情地介绍待产室以及产房环境,详细交代各种基础设施如呼叫器的使用方法,同时协助更换衣物,使其产生安全感。护士应加强与孕产妇进行双向沟通,做好健康宣教,使其了解阴道分娩生理过程,实施各种检查或操作前先向孕产妇解释清楚,告知全过程以及注意事项,以消除孕产妇的恐惧或疑惑;检查结果出来后,应向孕产妇进行充分的讲解,使其正确认识和对待自身的高危因素,并积极配合各项护理工作。加强评估孕产妇的心理状态,了解其思想状况,根据其不同的情绪或心理表现给予针对性的疏导,如针对过于担忧、焦虑的孕产妇,可以指导其通过深呼吸、按摩等方法减轻和转移焦虑,使其保持良好的心态。鼓励和指导孕产妇家属的参与和支持,用理解、鼓励的语言对待孕产妇的情绪或心理变化,除了给予充分的生活照顾外,还要从心理上解除孕产妇的烦恼与担忧,使孕产妇感受到来自亲人的关怀与呵护,减轻其心理压力,从而排除不必要的负面情绪,树立分娩信心。(2)加强基础护理:加强胎心监测,在宫缩间歇期每隔1~2 h听胎心及观察胎动1次,进入宫缩活跃期后,每隔30 min听胎心及观察胎动1次。每隔3~4 h对孕产妇进行体温、脉搏、呼吸、血压等生命体征监测,如孕产妇的体温超过37.5 ℃、脉搏超过100次/min,则应通知医师并采取相应措施。严密了解孕产妇的临产情况,如宫缩发动时间、宫缩频率、宫缩强度、宫缩持续时间、胎膜有无破裂、阴道有无出血以及阴道出血量等,并做好详细记录。孕产妇入院后,除了有绝对卧床要求的孕产妇,如严重妊娠高血压孕产妇、应用镇静剂孕产妇,护士应鼓励孕产妇离床下地活动,通过适当的走动,不仅能增加身体的舒适度,还有利于促进子宫收缩,以促进产程;当孕产妇感到疲劳时,应嘱其在床上待产,以保存体力,在待产的过程中,应根据孕产妇自身情况指导其改变体位。利用宫缩的间歇时间,指导孕产妇进食营养丰富且易消化的食物,以高热量、高蛋白、低脂肪食物为主,同时补充足够的水分,以确保分娩时有足够的精力和体力。由于子宫收缩频繁,孕产妇会全身出汗,再加上外阴部有羊水和分泌物溢出,会让其产生不适感,所以,护士应协助孕产妇清洁身体,使其感到舒适,消除其疲劳感。指导孕产妇正确呼吸、放松身体,以提高其对疼痛的忍受能力,使其对子宫收缩的适应能力增加。(3)分娩护理:孕产妇进入产房后,应迅速为其建立静脉通道,并给予鼻导管吸氧。严密观察孕产妇的子宫收缩情况,每隔5~10 min听胎心1次,仔细观察胎儿有无急性缺氧的情况。指导孕产妇正确运用腹压,控制好胎头娩出的速度,以免造成软产道的损伤。遵医嘱为孕产妇静脉滴注500 mL生理盐水,并加强生命体征的监测,及时警惕生命体征指标的异常问题。当胎儿前肩娩出后,立即静脉滴注20 U缩宫素,以促进子宫收缩。胎盘娩出后,应对胎盘母体面、胎盘小叶进行仔细的检查,查看有无缺损情况,同时胎盘胎儿面的边缘是否存在血管断裂。观察孕产妇会阴、尿道口周围、小阴唇内侧、阴道及宫颈是否有裂伤的情况,如果有,应立即采取缝合措施。胎儿娩出后,无论理想与否,均可引起孕产妇情绪的波动,常表现为激动、兴奋或沮丧,而这种情绪会影响大脑皮层对子宫收缩的调节,从而导致产后收缩乏力而引起过度出血。所以,在此阶段,除了遵医嘱应用缩宫素加强孕产妇子宫收缩外,还要安慰、鼓励孕产妇,嘱其切勿过于激动,用温和的语言帮助孕产妇平稳心情,从而避免因情绪波动而导致产后出血。在产房观察2 h,每隔30 min帮助孕产妇按摩子宫底,以此刺激子宫收缩,促使子宫壁血窦闭合,必要时给予肌内注射缩宫素,以加强子宫收缩,同时注意观察子宫底高度、膀胱充盈情况,做好详细的记录。对于临产后的孕产妇,应鼓励其少食多餐,多饮水,保证足够热量的摄入。护士应用通俗易懂的语言有针对性地向孕产妇讲解产后保健以及新生儿护理知识,引导胎儿娩出后30 min吸吮其双侧乳头,以促进乳汁分泌,有利于刺激子宫收缩,避免产后出血。认真观察孕产妇子宫收缩情况,检查恶露的颜色以及体位,定时询问孕产妇压痛感。对于已经发生产后出血的孕产妇,其往往会表现出焦虑、恐慌的情绪,这种情绪极易加重其病情,甚至出现失血性休克,影响生命安全。所以,护士应密切观察产后出血孕产妇的心理动态,积极鼓励孕产妇,可以对其进行一些安慰性动作如抚摸,促进产妇恢复良好的情绪,以减少产后出血量;同时针对出血源进行止血,可通过使用宫缩素、宫腔内填塞纱布或结扎血管等方法达到止血的目的,注意补充血容量,避免引起失血性休克。
1.3 观察指标及判定标准 (1)记录两组孕产妇在产后2、12、24 h的宫缩强度和出血量。阴道出血量包括胎儿娩出后吸引器吸入的血量、阴道内的积血量以及纱布垫吸血量。(2)记录两组产后出血例数、胎儿窘迫例数、新生儿窒息例数。产后出血即胎儿娩出后24 h内阴道出血量超过500 mL。(3)使用本院自拟的护理问卷表调查两组孕产妇对本次护理的满意程度,调查内容包括医护人员护理服务意识、护理操作熟练度、护理质量等,评分范围0~100分(≥90分表示非常满意,80~89分为满意,60~79分为尚可,≤59分为不满意)。总满意=非常满意+满意。
1.4 统计学处理 采用SPSS 22.0软件对所得数据进行统计分析,计量资料用(x±s)表示,比较采用t检验;计数资料以率(%)表示,比较采用字2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较 对照组年龄22~42岁,平均(32.41±2.68)岁;孕周34~41周,平均(37.17±1.15)周;经产妇25例,初产妇17例。研究组年龄23~42岁,平均(32.79±1.21)岁;孕周34~42周,平均(37.53±1.22)周;经产妇24例,初产妇18例。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 两组孕产妇不同时间段的宫缩强度、出血量比较 研究组产后2、12、24 h宫缩强度均高于对照组,出血量均少于对照组(P<0.05),见表1。
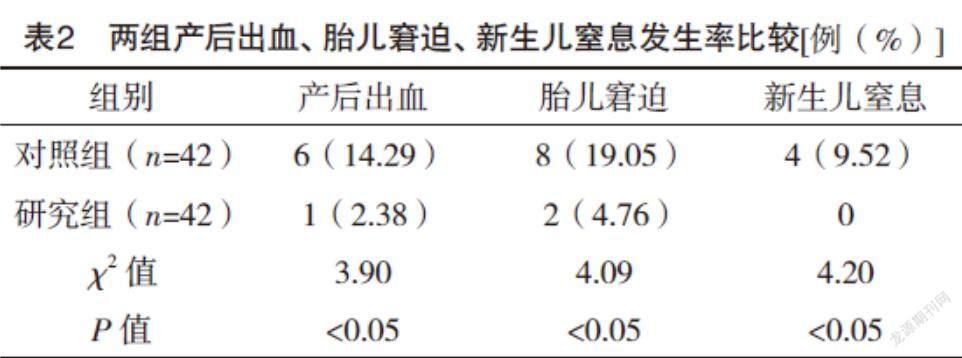
2.3 两组产后出血、胎儿窘迫、新生儿窒息发生率比较 研究组产后出血发生率、胎儿窘迫发生率、新生儿窒息发生率均低于对照组(P<0.05),见表2。
2.4 两组孕产妇的护理满意度比较 研究组的护理满意度高于对照组(字2=4.46,P<0.05),见表3。
3 讨论
高危妊娠的情况包括孕产妇患有各种急慢性疾病、妊娠并发症或其他健康问题,对孕产妇及胎儿均有非常高的危险性,可能导致难产或危及母婴安全[3-4]。产后出血是高危妊娠孕产妇非常严重的产后并发症,也是高危妊娠孕产妇死亡的重要原因,其发生的原因包括子宫收缩乏力、胎盘滞留、产道裂伤、情绪激动等。产后出血主要表现为胎儿娩出后阴道流血、弥散性血管内凝血、严重贫血等,若孕产妇产后出血的情况未能得到及时、有效的控制,可导致凝血机制紊乱、失血性休克等严重后果,甚至死亡[5-6]。所以,在高危妊娠孕产妇阴道分娩护理中,更要密切地关注产后出血的预防与控制,以便能够更早地发现问题,最大限度减少产后出血的发生或降低产后出血给孕产妇带来的伤害。
在高危妊娠孕产妇阴道分娩常规护理中,护理的重点多侧重于胎儿的安全性,对高危妊娠孕产妇仅采取常规的对症处理。但在临床实践中,高危妊娠产后出血的影响因素除了孕产妇自身疾病外,产科因素、心理因素等也是造成产后出血的重要危险因素,而常规护理具有一定的局限性,临床护理效果往往不够理想[7]。系统性护理是随着医学模式的转变以及人们对护理需求的提高而提出的一种较先进的护理模式,其整体作用主要表现在以下几个方面:护士的服务水平与护理质量在原有基础上有了更进一步的提高;护士工作的积极性与主动性很大程度提高;护士的服务态度和护患关系有了新的局面;护理工作的自身价值与社会价值得到了良好的体现[8]。与常规护理模式相比,系统性护理模式更能体现出护理工作的科学性、完整性、决策性,有利于促进临床护理质量提升至一个新的台阶[9]。本研究结果显示,研究组产后2、12、24 h宫缩强度均高于对照组,出血量均少于对照组,差异均有统计学意义(P<0.05)。此结果说明对高危妊娠阴道分娩孕产妇实施系统性护理,有利于改善孕产妇子宫收缩情况,对减少产后出血量有积极的影响。由于高危妊娠孕产妇身体与生理的特殊性,其敏感性往往高于普通孕产妇,通常会表现出焦虑、恐惧的心理状态,而且孕产妇难以自主控制心理。这种不良情绪会导致自主神经系统功能以及神经内分泌功能的紊乱,进而影响其整体生理功能,而且精神紧张会通过中枢神经致使大脑皮质受抑制,引起宫缩的不协调或宫缩乏力,宫口不易扩张,致使产程延长,从而增加产后出血的风险[10-11]。所以,在高危妊娠孕產妇阴道分娩中针对其心理状态实施适当的护理十分必要。在本次系统性护理中,心理护理是减轻高危妊娠孕产妇心理压力的一种有效方法,其主要建立在常规护理的基础上,但突出强调医学心理学的重要性,做好孕产妇的心理护理,能够使其在产程中做到心理适应。观察组高危妊娠孕产妇重点运用心理护理,而且自始至终贯彻整个产程,直至分娩结束,以营造舒适环境、健康宣教、心理疏导、注意力转移法、产后安慰等方式消除高危妊娠孕产妇临产前与分娩后的紧张、恐惧、焦虑心理,有利于缓解其心理压力。当孕产妇的心理情绪处于平和的状态时,有利于调节其自主神经系统,改善其子宫肌肉功能,使宫颈肌肉紧张状态得到缓解,提高部分肌肉的兴奋性,从而促进宫体主动收缩,不仅有利于缩短孕产妇的产程,还能减少其产后的出血量[9-11]。加强基础护理包括加强胎心监测、密切观察临产情况、活动指导、饮食指导、提高宫缩适应能力等,能够让医务人员及时发现高危妊娠孕产妇临产前的异常情况,对有较高产后出血危险的孕产妇做出及早处理的准备工作,对于产后出血的预防具有重要的临床意义。分娩护理是缩短产程时间、提高分娩质量的重要措施,重点要注意胎心变化,注意保护软产道,指导孕产妇正确运用腹压,避免造成软产道裂伤。胎儿娩出后立即监测出血情况,观察胎盘是否完整以及软产道是否有裂伤的情况,以预防因胎盘血管断裂或软产道裂伤而引起产后出血。胎儿娩出后,立即对孕产妇的子宫底进行均匀节律按摩,有利于刺激子宫收缩,促使子宫血窦闭合,而且在按摩的过程中可将宫腔内的积血排出,以免影响宫缩,达到减少产后出血量、预防产后出血的目的[12-13]。对于按摩无效者,可遵医嘱给予肌内注射缩宫素,以加强宫缩。产后仍需严密观察高危妊娠孕产妇的病情,以及时发现其各项生命体征的异常情况,促进顺利恢复健康。此外,护士有针对性地向孕产妇讲解产后保健知识以及新生儿护理知识,指导孕产妇早期哺乳喂养,有利于刺激其催产素的分泌,从而促进子宫收缩,减少阴道出血量[14-16]。对于已经发生产后出血的孕产妇,则应及时采取针对性的治疗措施,不仅需要疏导孕产妇的情绪,避免其因情绪激动而导致大量出血,还要积极寻找出血源进行有效止血,以降低产后出血给孕产妇带来的伤害[17]。本研究结果显示,研究组产后出血发生率为2.38%、胎儿窘迫发生率为4.76%、新生儿窒息发生率为0,而对照组产后出血发生率为14.29%、胎儿窘迫发生率为19.05%、新生儿窒息发生率为9.52%,两组上述对应数据比较,观察组明显均更低;而且观察组护理满意度为92.86%,高于对照组的76.19%,差异有统计学意义(P<0.05)。此结果提示,对高危妊娠阴道分娩孕产妇实施系统性护理模式,可明显降低产后出血以及新生儿并发症的发生风险,有利于提高孕产妇对护理服务的满意程度。通过一系列系统性护理措施,可有效加强高危妊娠孕产妇子宫收缩,在良好收缩的状态下,有利于产后子宫血窦控制流血,并改善血凝机制,从而避免引起产后出血,确保母婴安全,孕产妇满意度高[18-20]。
综上所述,系统性护理模式在高危妊娠阴道分娩孕产妇护理中有较好的效果,有利于加强其子宫收缩,减少阴道出血量,对预防产后出血及新生儿并发症有重要意义,孕产妇满意度高。
参考文献
[1]常靓,那全,杨甜,等.高危妊娠远程监护与传统监护效果比较研究[J].中国实用妇科与产科杂志,2019,35(9):1047-1049.
[2]沈婕,任青,林元,等.二胎孕妇产后出血的危险因素及预测模型的建立[J].中国妇产科临床杂志,2019,20(5):80-81.
[3] MAGED A M,HASSAN A,SHEHATA N A.Carbetocin versus oxytocin for prevention of postpartum hemorrhage after vaginal delivery in high risk women[J].Journal of Maternal-Fetal Medicine,2015,29(4):532-536.
[4]姚秉彝,唐龙英,仲伟国,等.高危妊娠管理对妊娠结局的影响[J].中国妇幼保健,2020,35(3):403-405.
[5] ATUKUNDA E C,SIEDNER M J,OBUA C,et al.Sublingual Misoprostol versus Intramuscular Oxytocin for Prevention of Postpartum Hemorrhage in Uganda: A Double-Blind Randomized Non-Inferiority Trial[J/OL].PLoS Medicine,2014,11(11):S3.
[6]劉兴会,何镭.产后出血的预防和处理[J].中国实用妇科与产科杂志,2020,36(2):32-35.
[7]尹帮蓉.综合护理干预对预防产妇产后出血的效果观察[J].实用临床医药杂志,2016,20(2):108-111.
[8]陈芳萍.系统性护理对高危妊娠孕产妇阴道分娩产后出血的临床影响评价[J/OL].全科口腔医学电子杂志,2019,6(31):69,73.
[9]郭小慧,张月鲜.探讨系统性健康教育在瘢痕子宫再次妊娠患者中的应用效果[J].中国性科学,2020,29(11):71-73.
[10]李霞,周丽.聚焦解决护理对高危妊娠孕妇心理状态、分娩结局的影响[J].国际护理学杂志,2020,39(20):3722-3725.
[11]李红梅,王宝红,孙金梅.心理护理干预联合椎管内麻醉镇痛分娩对产后出血和泌乳的影响[J].中国药物与临床,2016,16(3):450-451.
[12]赵琦,王靖,林启萍,等.高危妊娠孕妇集体心理干预效果评价[J].护理学杂志,2019,34(8):11-14.
[13]刘君霞,李云艳.聚焦解决护理模式对高危妊娠产妇不良情绪的影响[J].贵州医药,2020,44(1):146-147.
[14]唐燕.综合性护理管理措施在高危妊娠管理护理中的应用效果[J].医学研究,2020,2(3):104.
[15]樊小庆.综合护理干预对产妇分娩方式及产后出血的影响[J].中国急救医学,2017,37(2):227-228.
[16]杨孜.原发子宫收缩乏力产后出血预防行动的基点和预警[J].中国实用妇科与产科杂志,2020,36(8):679-684.
[17]张晓丽,康霜霜,任玮娜,等.瘢痕子宫再次阴道分娩的护理干预效果观察[J].中国急救医学,2018,38(z1):386.
[18]姜晓丹.预见性护理对阴道分娩产后出血的预防作用分析[J].中国全科医学,2018,21(z1):451-453.
[19]杨春燕.系统性护理对妊娠期高血压疾病的影响分析[J].中国卫生标准管理,2019,10(5):131-132.
[20]姚慧.系统护理干预在预防宫缩乏力性产后出血中的应用效果[J].河南医学研究,2019,28(8):1518-1519.
(收稿日期:2021-07-29) (本文编辑:姬思雨)
