一期Hybrid Ⅲ型技术治疗存在降主动脉远端破口合并脏器灌注不良的急性Stanford A 型主动脉夹层的早期疗效
2022-03-31王湘李刚庄贤勉蒙茂龙张文汤建宇马琼
王湘,李刚,庄贤勉,蒙茂龙,张文,汤建宇,马琼
急性Standford A 型主动脉夹层(ATAAD)是临床最常见的致死性主动脉疾病之一。主动脉夹层的年发生率约为4.7/100 000,具有发病急、病情重、病死率高及预后差等特点。ATAAD 在起病48 h 内自然死亡率每小时以1%~3%增加,而非手术治疗1 年的生存率低于10%[1]。传统的全主动脉弓置换(TAR)+象鼻支架(FET)手术治疗ATAAD 临床效果良好[2]。在接受手术的ATAAD 患者中,20%~40%的患者术前合并脏器灌注不良(MPS)[3],增加了病情的复杂程度,影响手术效果和术后恢复[4-6]。ATTAD 合并MPS 患者的死亡率可达25%~35%[7-8]。FET 远端存在破口导致假腔压迫真腔,是腹腔脏器及下肢MPS 产生的重要因素。根据2020 年《杂交技术治疗累及弓部主动脉病变的中国专家共识》[9],我们对降主动脉远端存在破口的ATAAD 合并MPS患者,采用Hybrid Ⅲ型技术的手术策略,封闭降主动脉破口,针对FET 以远降主动脉的进一步干预或能以改善ATAAD 合并MPS 患者的预后。
1 资料与方法
1.1 研究对象
回顾性分析中国医学科学院阜外医院深圳医院心脏大血管外科2020 年4 月至12 月接受一期Hybrid Ⅲ型技术(即TAR+FET 手术联合胸主动脉腔内修复)治疗的合并MPS 的ATAAD 患者12 例,其中同期行Bentall 手术3 例,外膜内翻窦部成形+升主动脉替换术9 例,冠状动脉旁路移植术2 例。12例患者中男性10 例,年龄29~54(41.8±10.0)岁;7 例患者合并高血压,3 例患者合并冠心病,6 例患者吸烟;其中灌注不良脏器分布为:肾脏7 例,腹腔脏器3 例,上肢2 例,下肢6 例,冠状动脉1 例,发病至手术时间(2.5±0.5)d。术前血肌酐、肌红蛋白及肌酸激酶分别是(145.8±116.5)μmol/L、(488.0±964.2)ng/ml、(474.0±824.4)ng/ml。
1.2 灌注不良诊断方法
MPS 的诊断基于CT 血造影(CTA)或手术过程明确观察到分支血管受累,并出现相应脏器功能损伤的临床表现[10],包括:脑——偏瘫、失语、昏迷等;冠状动脉——心电图改变、肌酸激酶或心肌肌钙蛋白升高、超声心动图提示室壁活动异常等;下肢——脉搏、感觉或运动功能丧失;肾——血肌酐升高、尿量减少;上肢——脉搏、感觉或运动功能丧失;脊髓——截瘫;腹腔脏器——肠麻痹、腹胀、腹痛、便血、转氨酶或乳酸或肌红蛋白升高。
1.3 手术方法
Hybrid Ⅲ型技术示意图见图1。
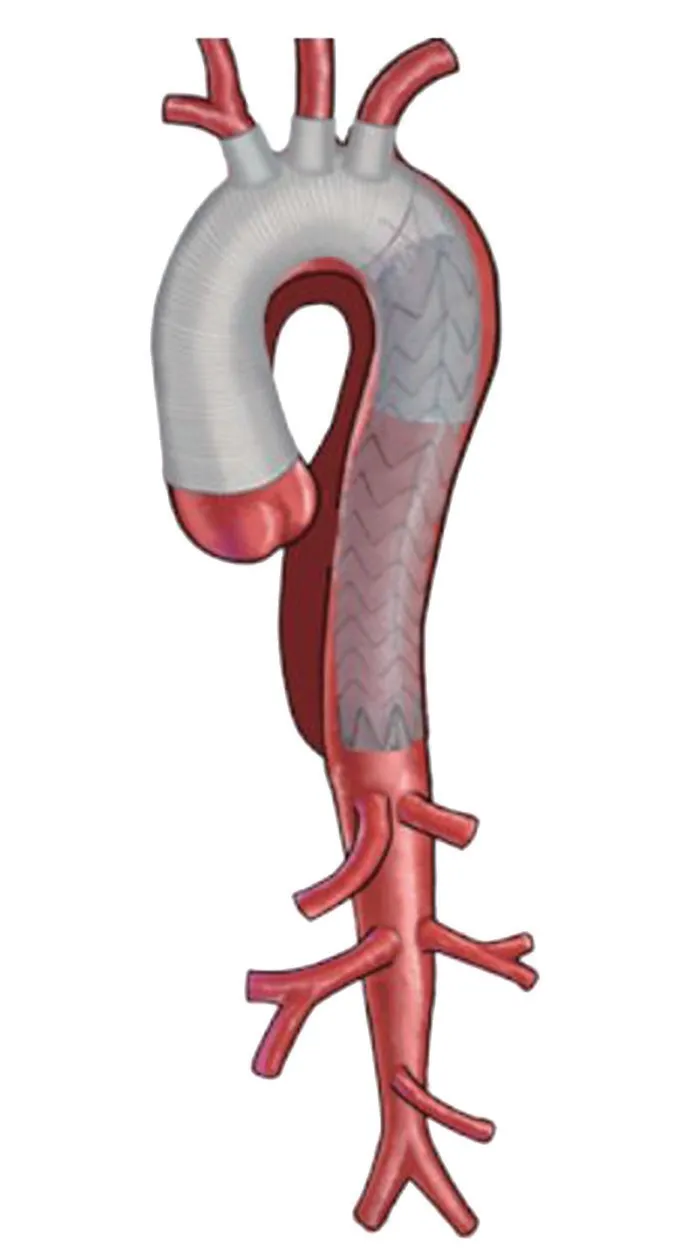
图1 Hybrid Ⅲ型技术示意图[9]
所有患者术前均行脑脊液穿刺引流,术中、术后持续监测脑脊液压力,术中常规行经皮脑氧饱和度监测。手术分为两步,第一步完成主动脉根部及弓部血管重建术,第二步行胸主动脉腔内修复术。外科手术部分常规流程:游离股动脉和(或)右侧腋动脉,套带备用。正中开胸,游离头臂血管,全身肝素化,建立体外循环。根据病变情况,决定根部手术方式(Bentall 手术或外膜内翻窦部成形+升主动脉替换术),同期处理合并冠状动脉问题;处理根部过程中继续降温至25℃,温度达标后,下半身停循环,阻断头臂血管,经腋动脉或头臂干行选择性脑灌注,必要时左侧颈总动脉插灌注管行双侧脑灌注。开放升主动脉阻断钳并切除主动脉弓,置入FET,封闭左锁骨下动脉残端。四分支血管与FET 和主动脉弓残端吻合,吻合完成后恢复下半身灌注,分别吻合头臂血管,并将主血管近段与根部吻合,心脏复跳。持续复温,停机,止血。腔内治疗部分常规流程:待主动脉弓部重建完毕,经股动脉建立腹主动脉(真腔)逆向至升主动脉的轨道,进行造影并评估降主动脉及远端病变情况。以下三种情况下需要进一步置入覆膜支架:(1)造影发现FET远端仍有较大破口;(2)腹腔干、肠系膜上动脉显影不佳;(3)足背动脉收缩压比桡动脉小50 mmHg(1 mmHg=0.133 kPa)或以上。12 例患者均置入GORE TAG®覆膜支架,尺寸选择较FET 大15%左右,FET 远端与GORE TAG®覆膜支架重叠4~5 cm。本组使用MICRO cronus®象鼻支架血管26 mm×120 mm 5 例,28 mm×120 mm 7 例,置入GORE TAG®覆膜支架28 mm×150 mm 8 例,31 mm×150 mm 4例(图2B、2C)。覆膜支架最远端平T83 例、T94 例、T105 例。术中均无需行其余血管旁路术。
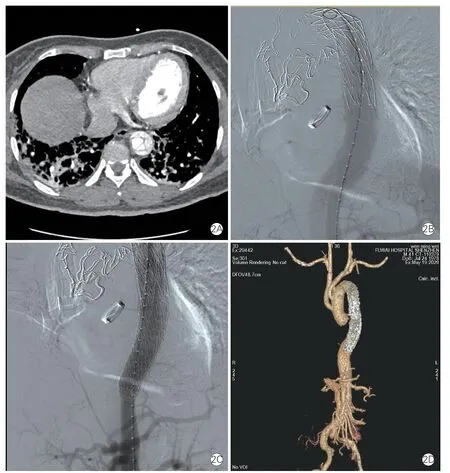
图2 术前评估、覆膜支架置入及术后评估
1.4 观察指标
详细记录患者术前基线资料(年龄、性别、高血压、冠心病、是否吸烟),根据CT、临床症状及化验结果(血肌酐、肌红蛋白、肌酸激酶、乳酸等)诊断器官缺血,术中各项时间(手术时间、术中体外循环时间、主动脉阻断时间、选择性脑灌注时间)和术中输血量、术后24 h 引流量、术后机械通气时间、重症监护病房(ICU)停留时间和住院时间。
1.5 术后随访
术后1、3、6 个月以及每年随访,复查12 导联心电图、心脏彩色多普勒超声、全主动脉CTA。全主动脉CTA 扫描范围自颈部血管分叉至股动脉,观察人工血管是否通畅,支架形态是否移位、扭曲、变形,支架周围有无内漏,主动脉夹层假腔血栓机化情况和支架血管远端通畅性,CTA 测量支架远端水平、膈肌水平、腹腔干水平及肾动脉水平四个平面的真腔长径和真腔短径、真腔面积、主动脉外径等,并与术前CTA 做对比。了解患者出院后死亡、脑卒中、脊髓缺血等情况。
1.6 统计学方法
使用SPSS 21.0 统计学软件进行统计学分析。计量资料以均数±标准差()表示,术前术后资料比较采用t检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 12 例患者的手术及术后并发症情况
12 例患者手术全部在杂交手术室“一站式”完成,手术全部成功。术中指标:体外循环时间(137.7±10.3)min,主动脉阻断时间(74.1±14.8)min,选择性脑灌注(深低温停循环)时间13~30(15.9±4.2)min。总手术时间(472.4±77.1)min。术中输悬红细胞(1.3±2.0)U。术后24 h 引流量(514.2±74.9)ml,ICU 停留时间(6.3±51.1)h,术后机械通气时间(42.7±44.4)h。住院天数(15.7±3.6)d。
术后并发症:12 例患者中,1 例术后并发急性肾功能衰竭,患者术前合并慢性肾脏病4 期,血肌酐487 μmol/L,术后行连续性肾脏替代治疗(CRRT)后肾功能改善出院;3 例术后出现神经系统并发症,表现为谵妄、烦躁,未出现偏瘫、瞳孔变化等脑梗死症状,出院前均恢复。1 例患者术后发生肺部感染。1 例29 岁男性患者,术前肠系膜上动脉重度狭窄,发病第3 天行外膜内翻窦部成形+TAR+FET 手术+胸主动脉腔内修复术,术中止血过程中发生心律失常、血氧下降,再次体外循环行升主动脉-右冠状动脉搭桥(大隐静脉)后返回ICU。术后第1 天因出血行二次开胸探查止血,术后第2 天清醒,但出现下肢截瘫,经脑脊液引流、提高灌注压、营养神经等治疗1 周后下肢肌力恢复至3 级,术后22 d 因消化道大出血转外院治疗,行剖腹探查后死亡。
2.2 术后与术前CTA 结果比较(表1)
表1 术后与术前CTA 结果的比较()
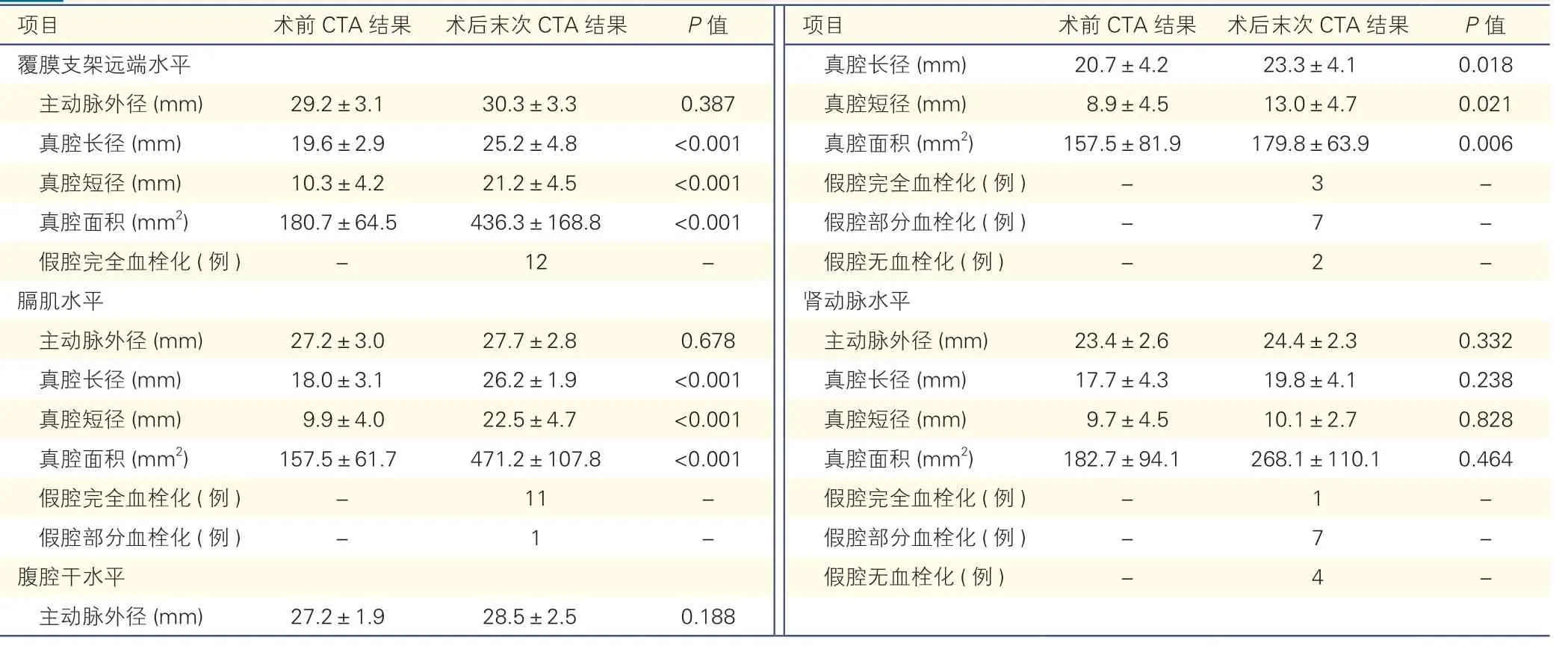
表1 术后与术前CTA 结果的比较()
注:CTA:CT 血管造影。-:无
项目 术前CTA 结果 术后末次CTA 结果 P 值 项目 术前CTA 结果 术后末次CTA 结果 P 值覆膜支架远端水平 真腔长径(mm)20.7±4.2 23.3±4.1 0.018主动脉外径(mm)29.2±3.1 30.3±3.3 0.387 真腔短径(mm)8.9±4.5 13.0±4.7 0.021真腔长径(mm)19.6±2.9 25.2±4.8 <0.001 真腔面积(mm2)157.5±81.9 179.8±63.9 0.006真腔短径(mm)10.3±4.2 21.2±4.5 <0.001 假腔完全血栓化(例)- 3 -真腔面积(mm2)180.7±64.5 436.3±168.8 <0.001 假腔部分血栓化(例)- 7 -假腔完全血栓化(例)- 12 - 假腔无血栓化(例)- 2 -膈肌水平 肾动脉水平主动脉外径(mm)27.2±3.0 27.7±2.8 0.678 主动脉外径(mm)23.4±2.6 24.4±2.3 0.332真腔长径(mm)18.0±3.1 26.2±1.9 <0.001 真腔长径(mm)17.7±4.3 19.8±4.1 0.238真腔短径(mm)9.9±4.0 22.5±4.7 <0.001 真腔短径(mm)9.7±4.5 10.1±2.7 0.828真腔面积(mm2)157.5±61.7 471.2±107.8 <0.001 真腔面积(mm2)182.7±94.1 268.1±110.1 0.464假腔完全血栓化(例)- 11 - 假腔完全血栓化(例)- 1 -假腔部分血栓化(例)- 1 - 假腔部分血栓化(例)- 7 -腹腔干水平 假腔无血栓化(例)- 4 -主动脉外径(mm)27.2±1.9 28.5±2.5 0.188
1 例术后7 d 复查主动脉CTA 后因消化道大出血死亡,余11 例患者完成术后1、3、6 个月复诊查全主动脉CTA。随访时间(7.7±1.0)个月,期间无院外死亡、脑血管意外、肢体活动功能障碍等事件,CTA 未见支架内漏或移位。
与术前CTA 结果相比,术后CTA 显示,覆膜支架远端水平、膈肌水平及腹腔干水平的真腔均较术前明显扩张。术前三个水平的主动脉真腔长径分别为(19.6±2.9)mm、(18.0±3.1)mm、(20.7±4.2)mm,主动脉真腔短径为(10.3±4.2)mm、(9.9±4.0)mm、(8.9±4.5)mm,术后主动脉真腔长径分别为(25.2±4.8)mm、(26.2±1.9)mm、(23.3±4.1)mm,主动脉真腔短径为(21.2±4.5)mm、(22.5±4.7)mm、(13.0±4.7)mm,差异均有统计学意义(P均<0.05);术前三个水平的主动脉真腔面积分别为(180.7±64.5)mm2、(157.5±61.7)mm2、(157.5+81.9)mm2,术后主动脉真腔面积分别为(436.3±168.8)mm2、(471.2±107.8)mm2、(179.8±63.9)mm2,差异均有统计学意义(P均<0.05);而在肾动脉水平上,术后真腔长径、短径、面积与术前相比均无差异(P均>0.05)。从假腔血栓化的情况看,所有患者(早期死亡的1 例患者术后也复查CTA)支架覆盖范围内假腔均完全血栓化,而在膈肌水平、腹腔干水平、肾动脉水平,假腔完全血栓化的患者分别有11例、3 例及1 例。
3 讨论
在我国,TAR+FET 手术已成为急性A 型主动脉夹层的外科治疗的金标准,术后院内总体死亡率降至7%左右[2]。但接受手术的ATAAD 患者合并MPS仍是外科治疗的一大挑战。多数主动脉夹层患者术后远端主动脉仍存在夹层病变,可持续扩张形成胸腹主动脉瘤,需要再次行胸腹主动脉替换术治疗[10-12]。有研究指出,良好的主动脉塑形,特别是夹层假腔血栓化,是ATAAD 患者远期预后的关键[2]。理论上分析,针对合并MPS 的ATAAD,特别是内脏动脉或下肢动脉缺血的患者,应对降主动脉远端尽可能地干预,使真腔扩张,加强远端灌注,减少器官缺血几率,可能会提高ATAAD 患者的近远期效果,并减少或避免再次行胸腹主动脉替换手术。但大多术者为了减少术后截瘫风险,不愿意一期过多干预降主动脉远端,避免脊髓动脉闭塞引发脊髓缺血而导致截瘫发生。此二者似乎是矛盾的。我们对降主动脉中远端存在破口的ATAAD 合并MPS 患者,采用Hybrid Ⅲ技术,在修复主动脉近端及弓部病变的同时,尽可能消灭胸主动脉破口,打开主动脉远端的真腔,以此来改善远端灌注,更好地进行主动脉塑形,减少远期再次行胸腹主动脉替换的可能。
本组12 例患者均无需行额外的血管旁路术,如股动脉-股动脉转流、主动脉-股动脉转流等。术后死亡1 例,患者为29 岁男性,术前肠系膜上动脉重度狭窄,并有肠麻痹症状,术后第1 天拔除气管插管后发生截瘫,经脑脊液引流、提高灌注压及营养神经等治疗,此后下肢肌力逐渐由0 级恢复至3 级,但在术后3 d 出现黑便,第22 天加重为便血,转外院行剖腹探查后死亡。一项纳入1 809 例ATAAD 患者的国际注册研究指出,肠系膜上动脉灌注不良预后极差,发病率约3.7%,住院死亡率高达63.2%[13]。有学者建议,对此类患者可术前行介入治疗开通肠系膜上动脉后再行外科手术,可有效改善患者预后[14]。长久以来,无论是TAR+FET 或是胸主动脉腔内修复术后截瘫是严重并发症之一,发生率约2.5%~13%[2,15-16]。而截瘫最主要的原因则考虑脊髓缺血和再灌注损伤,所以,多数术者不愿一期干预降主动脉远端以减少截瘫的发生率。但在本组患者中,尽管介入覆膜支架最远端已平T10,但术后仅发生1 例截瘫,且经治疗后下肢肌力恢复至3 级,说明在术前预防性脑脊液引流及监测、术中脑氧饱和度监测下,采用Hybrid Ⅲ型技术,仍然不失为一种安全的策略。
从CTA 的测量数据看,与术前相比,术后覆膜支架远端水平、膈肌水平、腹腔干水平的主动脉真腔面积均较术前扩大,而肾动脉水平真腔面积无明显差异,主要考虑覆膜支架远端主动脉破口导致假腔返血所致,难以避免。令人鼓舞的是,在膈肌水平,仅有1 例患者的假腔未完全血栓化,这充分说明,即使此类患者远端主动脉夹层病变继续进展,其结局为单纯腹主动脉瘤的可能性更大,届时可能仅需行腹主动脉替换或介入治疗,避免了双切口行胸腹主动脉替换的巨大创伤及风险。
本组初步总结了本中心采用Hybrid Ⅲ型技术治疗ATAAD 的经验,从本中心经验分析,Hybrid Ⅲ型技术主要有以下优势:(1)通过腔内技术操作,可进一步明确和处理经胸直视下难以精确处理的降主动脉及其远端病变:包括降主动脉瘤样扩张、FET不能覆盖的远端破口。(2)处理脏器和肢体急性缺血,并可提高降主动脉以及远端血管真腔的复张、重构,进而改善远端灌注,降低再次干预概率[17]。(3)采用一站式杂交技术,术后即刻造影可明确手术部分是否存在问题,远端主动脉真腔复张情况。(4)预防性的脑保护及脊髓保护能有效减少截瘫及脑部并发症的发生。手术成功需要关注以下几个方面:(1)良好的解剖学及全面的器官功能评估,术前患者是否存在合并症、有无灌注不良综合征,术后是否需要同期介入处理灌注不良的分支血管等[18];(2)准确的适应证把握,一些患者不宜采取此技术,例如远端真腔复张良好、无灌注不良、马凡氏综合征患者等[19];(3)精准的手术方案设计、配合默契的手术技术团队及良好的术后管理都影响治疗效果及患者预后[20]。
Hybrid Ⅲ型技术应用于临床时间尚短,开展此手术的中心较少,其局限性在于:(1)腔内隔绝支架稳定性及远期效果有待大样本及长时间的考究;(2)胸主动脉腔内修复术所导致的总住院费用上涨;(3)依赖于一体化杂交手术室。
综上,存在降主动脉远端破口且合并MPS 的ATAAD 由于发病急、累及范围广、病情复杂,其手术死亡率、并发症发生率仍较高,治疗仍然极具挑战性。传统外科手术和介入技术都在不断进步,两种技术的融合将为治疗ATAAD 提供多元化的选择。在严格掌握适应证的前提下采用Hybrid Ⅲ型技术治疗存在降主动脉远端破口合并MPS 的ATAAD 是更积极的探索,早期临床效果满意,但远期效果仍需大样本和长期随访来进一步验证。
利益冲突:所有作者均声明不存在利益冲突
