系统性红斑狼疮患者自我感受负担及影响因素分析
2022-03-31王娜,门雪妍,岳培培,龚丽
王娜,门雪妍,岳培培,龚丽
【摘 要】目的:调查系统性红斑狼疮患者自我感受负担水平及影响因素。方法:采用自行设计一般资料问卷、疾病自我感受负担量表、系统性红斑狼疮疾病活动指数量表进行问卷调查,并对调查结果进行分析。结果:系统性红斑狼疮自我感受负担(32.14±11.37)分,处于中等水平,单因素和多元线性回归分析显示,文化程度、家庭月收入、疾病活动指数、住院次数是系统性红斑狼疮患者自我感受负担的重要影响因素(P < 0.001)。结论:系统性红斑狼疮普遍存在中度水平的自我感受负担,护理人员应根据影响因素采取个体化的干预措施,降低患者疾病自我感受负担。
【关键词】 系统性红斑狼疮;自我感受负担;疾病活动指数;影响因素
Analysis of Self-perceived Burden and Its Influencing Factors in Patients with Systemic Lupus Erythematosus
WANG Na,MEN Xue-yan,YUE Pei-pei,GONG Li
【ABSTRACT】Objective:To investigate the level of self-perceived burden and its influencing factors in patients with systemic lupus erythematosus.Methods:The self-designed general information questionnaire,disease self-perceived burden scale and systemic lupus erythematosus disease activity index scale were used for questionnaire survey,and the survey results were analyzed.Results:The score of self-perceived burden of systemic lupus erythematosus was(32.14±11.37),which was at the medium level.Univariate and multiple linear regression analysis showed that education level,family monthly income,disease activity index and hospitalization times were important influencing factors of self-perceived burden of patients with systemic lupus erythematosus(P < 0.001).Conclusion:Patients with systemic lupus erythematosus generally have a moderate level of self-perceived burden.Nurses should take individualized intervention measures according to the influencing factors to reduce the disease self-perceived burden.
【Keywords】systemic lupus erythematosus;self-perceived burden;disease activity index;influence factor
系統性红斑狼疮(systemic lupus erythematosus,SLE)是一种累及多系统、脏器及组织的慢性自身免疫性疾病[1]。本病病程长、易复发,患者预后通常会存在死亡、残疾、经济负担重和疾病痛苦等结局,给患者的身体、心理和社会带来负性影响[2]。因长期休业、治疗、花费等原因而产生内疚感、挫折感,称为自我感受负担(SPB)[3]。国内外学者对疾病感受负担研究主要在肿瘤、帕金森病[4-5]等患者中,SLE患者的疾病感受负担鲜有报道,我国是SLE患病率较高的国家[6],且SPB影响患者的疾病治疗态度及决策,可能导致患者拒绝治疗或者治疗无效[7]。本研究旨在将SLE患者疾病自我感受负担量化,从而发现新的切入点和科学依据。
1 临床资料
1.1 研究对象 选择2019年7月至2020年3月在郑州大学第一附属医院风湿免疫病科住院部就诊的137例SLE患者为研究对象。
1.2 诊断标准 按照2019欧洲抗风湿病联盟/美国风湿病学会制定的SLE分类标准[8]。
1.3 纳入标准 ①符合上述诊断标准;②年龄≥18周岁;③神志清楚,依从性好;④具有沟通理解能力;⑤确诊SLE≥3个月;⑥自愿参与本次研究。
1.4 排除标准 ①存在严重心、肺、脑、肾及血液系统损害的患者;②合并有高血压病、糖尿病、冠心病等其他慢性病者;③中、重度精神障碍及认知障碍者。
2 方 法
2.1 调查问卷方法 所有的问卷当场发放、并当场回收,由研究对象签字确认无误,以保证问卷的有效性。
2.2 一般资料调查表 内容包括患者性别、住院次数、文化程度、家庭月收入、工作状况等。
2.3 自我感受负担量表 通过大量的文献查阅,自我感受负担量表(SPBS)有10个条目,含有身体、情感、经济3个方面。应用Likert5级评分方法,“从不”评1分,“偶尔”评2分,“有时”评3分,“经常”评4分,“总是”评5分,最终求和得总分。其中:< 20分为无负担,20~< 30分为轻度负担,30~< 40分为中度负担,≤40分为重度负担。国外学者SIMMON[9]将此量表应用于癌症患者。我国武燕燕等[10]对此表汉译,其内容效度为1.0,内部一致性信度为0.91。gzslib2022040112532.4 SLE疾病活动性指数量表 SLE疾病活动性指数(SLEDAI)量表是SLE患者过去10 d内的疾病活动情况的一种评估工具,包括精神异常、视觉异常、抽搐、器质性脑病综合征等24项指标。采用SLEDAI-2000[11]计分法、GLADMAN等[12]制定的判断标准对SLE患者疾病活动情况进行计分。
2.5 统计学方法 采用SPSS 24.0软件进行统计分析。以患者SPB各条目评分作为因变量,应用t检验、方差分析、单样本检验、多元线性回归分析等,计量资料以表示。以P < 0.05为差异有统计学意义。
3 结 果
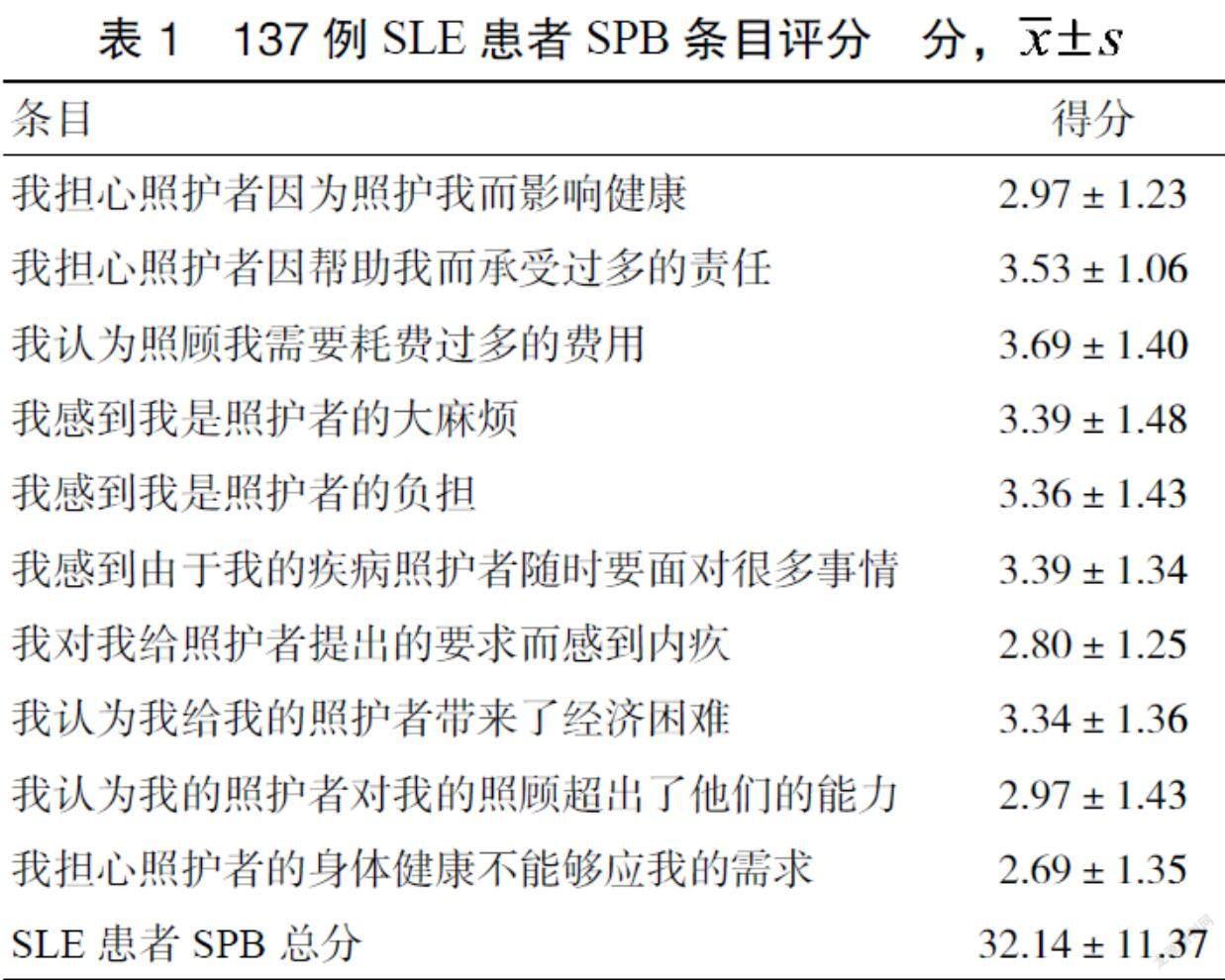
3.1 SLE患者SPB得分 SLE患者SPB总分为(32.14±11.37)分,处于中度自我感受负担水平。SPB不同条目分值,见表1。
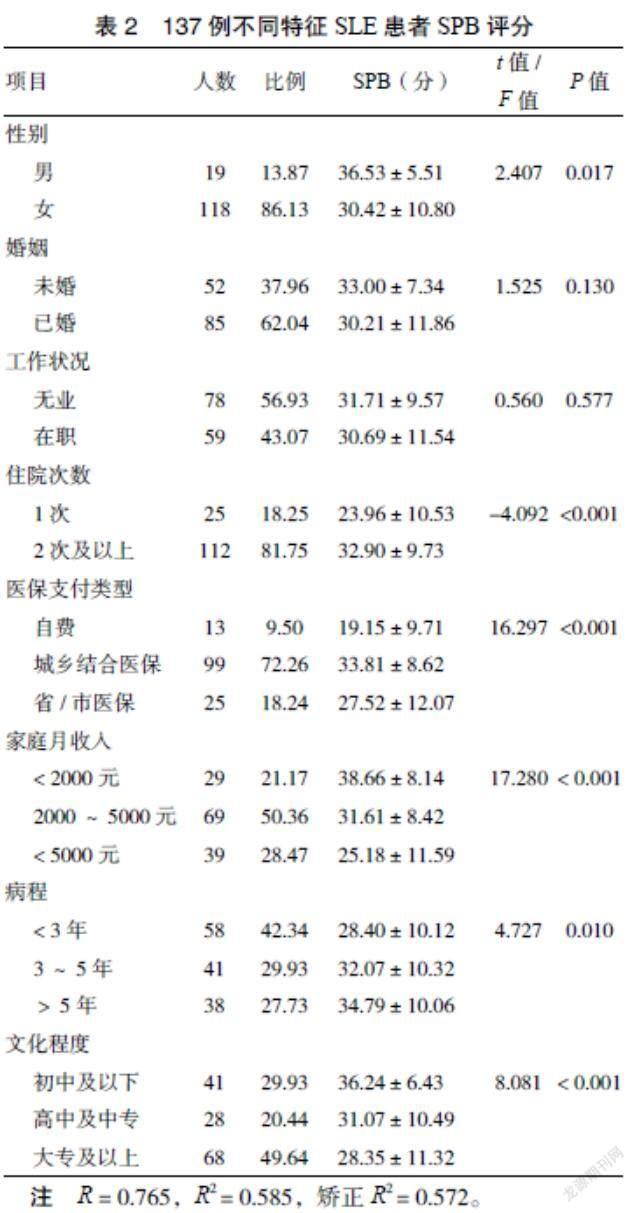
3.2 不同特征SLE患者SPB评分 自我感受负担总分与SLEDAI积分进行Pearson相关分析,差异有统计学意义(r = 0.534,P < 0.001)。SLE患者性别、住院次数、文化程度、家庭月收入、工作状况等SPB得分比较,显示文化程度、家庭月收入、住院次数差异有统计学意义(P < 0.001),见表2。
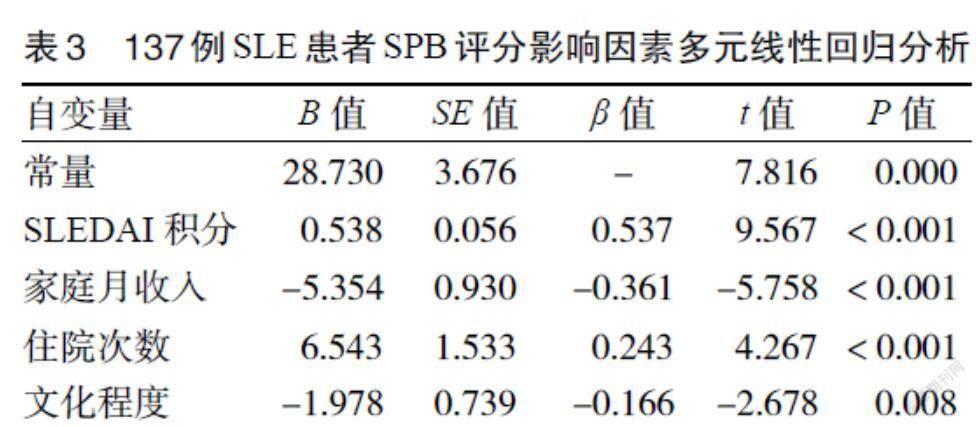
3.3 SLE患者SPB评分影响因素的多元线性回归分析 以SLE患者SPB总分为因变量,将单因素分析有统计学意义的几个因素为自变量,其中:文化程度(賦值:初中及以下= 1,高中或中专= 2,大专及以上= 3)、家庭月收入(赋值:< 2000元= 1,2000~5000元 = 2,> 5000元= 3)、病程(赋值:< 3年 = 1,3~5年 = 2,> 5年= 3),采用多元线性回归方法进行多因素分析。结果显示,文化程度、家庭月收入、SLEDAI积分、住院次数是影响SPB评分的主要因素。见表3。
4 讨 论
4.1 SLE患者SPB现状分析 本研究结果表明,SLE患者的SPB得分处于中等程度。与国内相关的研究结论基本一致[12]。分析原因,SLE为全身免疫性疾病,本病累及各系统,住院频次高,经济消耗大。其次,虽规范有序的诊疗能够让患者达到临床治愈,但因部分药物不良反应,如环磷酰胺、甲氨蝶呤等,会导致患者皮疹、女性卵巢功能受损、恶心、呕吐、口腔溃疡、骨髓抑制等不良反应[13-15]令患者主观感受欠佳,从而增加了患者自我感受负担,总之,医护人员在临床基础的救治护理过程中,加强评估患者SPB水平,鼓励患者表达自身感受,及时采取针对性措施,降低患者疾病自我负担体验。
4.2 SLE患者SPB影响因素
4.2.1 文化程度 SLE患者文化程度与SPB得分相比较,差异有统计学意义(P < 0.001)。SLE患者文化程度高,接受知识层面更高,能获得良好的社会支持度[16],能通过多途径了解SLE疾病知识,有更高的治疗依从性及自我管理能力[17]。再者,文化程度高,个人经济水平高,能获得更多的治疗手段,从而使疾病得到更好的控制。文化程度低的SLE患者,可能更多关注疾病的不良影响及治疗花费,因此文化程度低,SPB评分更高。
4.2.2 住院次数 本研究结果显示,住院次数与SLE患者SPB评分呈正相关(P < 0.001)。住院次数为1次的患者SPB评分是(23.96±10.53)分,远低于住院次数为2次及以上(32.90±9.73)分。因SLE患者疾病迁延不愈,反复发作,伴部分患者家属情感支持缺失,多次住院经济压力加大,导致患者负性情绪被激发[18]。临床上对多频次住院患者,要加强心理疏导,家属在行动及情感上多给予帮扶,以多方位减轻患者自我感受负担体验。
4.2.3 家庭月收入 本研究结果显示,家庭月收入与SPB水平呈负相关,与国内外研究结果一致[19-20]。SLE患者疾病易反复,需定期复查、长期服药,致患者经济负担加重,SPB高。分析原因:家庭月收入高者,其家庭经济负担水平较低,对疾病治疗花费的承受力更高;其次,家庭月收入高者,在疾病治疗方式、用药等方面存在更宽泛的选择。
4.2.4 SLEDAI积分 多元线性回归分析结果显示,SLE患者疾病活动性指数越高,SPB越高。女性患者关节肿胀、蝶形红斑以及长期服用激素药物所致满月脸、水牛背、脱发等自我形象紊乱,致SPB得分高,这与徐小青等[21]研究结果相似。医护人员要注意做好心理疏导、疾病宣教,充分利用互联网+护理模式对患者进行长效及时干预,减轻或避免患者不良情绪的发生。
本研究仅选取了一家三甲医院的风湿科病房的SLE患者,样本代表存在局限性,建议之后的研究扩大地域及样本量进一步调查验证。本研究仅对调查结果进行分析,尚未采取相应的干预措施,望以后的研究可在此研究结果的基础上,开展临床干预,进一步研究如何降低SLE患者自我感受负担,维持良好心理状态。
参考文献
[1] 中华医学会风湿病学分会.系统性红斑狼疮诊断及治疗指南[J].中华风湿病学杂志,2010,14(5):342-346.
[2] 门雪妍,闫晔岚,龚丽,等.系统性红斑狼疮患者心理状况及影响因素分析[J].风湿病与关节炎,2021,10(10):21-24,48.
[3] 杨冬菊,郑浩天,蒋晓莲.MHD患者自我感受负担与应对方式、自我效能和自尊的相关性分析[J].中国血液净化,2018,17(4):262-264.
[4] 张慧,刘桂霞.化疗期肺癌患者自我感受负担与疾病感知、乐观倾向及创伤后成长的相关性[J].广东医学,2020,41(2):169-173.
[5] 唐浪娟,岳丽春,刘聪香,等.帕金森病患者自我感受负担现状及其影响因素[J].中国老年学杂志,2020,40(9):1986-1989.gzslib202204011253[6] 杨旭燕.系统性红斑狼疮的“早期诊断”与“达标治疗”[J].浙江医学,2019,41(6):510-512.
[7] 祁梦君,门雪妍,龚丽.女性系统性红斑狼疮患者家庭功能及其影响因素分析[J].风湿病与关节炎,2020,9(8):29-32.
[8] 李常虹,刘湘源.2019歐洲抗风湿病联盟/美国风湿病学会系统性红斑狼疮分类标准发布[J].中华风湿病学杂志,2019,23(12):862-864.
[9] SIMMONS LA.Self-perceived burden in cancer patients:validation of the Self-perceived Burden Scale[J].Cancer Nurs,2007,30(5):405-411.
[10] 武燕燕,姜亚芳.癌症患者自我感受负担的调查与分析[J].护理管理杂志,2010,10(6):405-407.
[11] YEE CS,GORDON C,ISENBERG DA,et al.Comparison of responsiveness of BILAG-2004,SLEDAI-2000 and BILAG Systems Tally(BST)[J].Arthritis Care Res,2021(30):24606.
[12] 赵倩倩.SLE-DAS与SLEDAI-2000评价儿童狼疮患者疾病活动度的临床研究[D].天津:天津医科大学,2020.
[13] PAN AW,CHUNG L,FIFE BL,et al.Evaluation of the psycho metrics of the Social Impact Scale:a measure of stigmatization[J].Int J Rehabil Res,2007,30(3):235-238.
[14] 张绍琴,贾敏,蔡鑫.中西医结合治疗系统性红斑狼疮的Meta分析[J].风湿病与关节炎,2020,9(11):28-33,38.
[15] 吴传聪.序贯应用长春新碱、环磷酰胺治疗系统性红斑狼疮患者36例临床观察并文献复习[D].汕头:汕头大学,2017.
[16] 黄秀美.帕金森病患者自我感受负担现状与影响因素分析[D].大连:大连医科大学,2020.
[17] 吴洪.维持性血液透析患者自我感受负担、疾病不确定感以及社会支持的相关性研究[D].泸州:西南医科大学,2020.
[18] 陈柳利,陈玲,林卫霞,等.住院次数对精神分裂症患者家属心理健康影响及干预的研究[J].中国医学创新,2019,16(14):164-168.
[19] REN H,LIU C,LI J,et al.Self-perceived Burden in the Young and Middle-aged Inpatients with Stroke:A Cross-sectional Survey[J].Rehabil Nurs,2016,41(2):101-111.
[20] 龚丽,门雪妍.系统性红斑狼疮患者婚姻质量及影响因素分析[J].风湿病与关节炎,2020,9(2):35-38.
[21] 徐小青,郑国华,丁雯雯,等.系统性红斑狼疮患者身体意象、自尊与心理困扰的关系[J].广东医学,2017,38(21):3382-3385.
