类风湿关节炎患者骨量异常临床相关因素分析
2022-03-31陈水绵,郑辉福,许超尘,饶华春,吴振斌
陈水绵,郑辉福,许超尘,饶华春,吴振斌

【摘 要】目的:探討类风湿关节炎患者骨量异常临床相关因素的特点。方法:选取119例确诊为类风湿关节炎的患者,采用双能X线吸收法测定骨密度,根据患者骨密度分为骨质疏松组55例,骨量减少组38例与骨量正常组26例,纳入患者年龄、病程、绝经与否、C反应蛋白(CRP)、类风湿因子(RF)、红细胞沉降率(ESR)、25羟维生素D3[25-(OH)D3]、总I型胶原氨基端前肽(TPINP)、β胶原特殊序列(β-CTX)及骨密度(BMD)等十项指标,分析比较3组间各指标水平差异,多因素logistic回归分析上述指标与类风湿关节炎患者骨质疏松的关系。结果:3组间年龄、病程、女性绝经及糖皮质激素应用构成比比较,差异有统计学意义(P < 0.05);3组髋关节BMD明显低于腰椎BMD(P < 0.05);骨质疏松组β-CTX、ESR、RF与骨量正常组比较,差异有统计学意义(P < 0.05);年龄与绝经是类风湿关节炎继发骨质疏松的独立危险因素。结论:类风湿关节炎患者血清炎症指标、自身抗体及骨代谢指标水平存在不同程度异常,年龄与绝经后女性是类风湿关节炎继发骨质疏松的独立危险因素,骨量异常程度与β-CTX、ESR、RF等有关,不同骨骼部位BMD存在差异。
【关键词】 类风湿关节炎;骨质疏松;骨量异常;危险因素;临床因素
Analysis of Clinical Related Factors of Abnormal Bone Mass in Patients with Rheumatoid Arthritis
CHEN Shui-mian,ZHENG Hui-fu,XU Chao-chen,RAO Hua-chun,WU Zhen-bin
【ABSTRACT】Objective:To explore the characteristics of clinical related factors of abnormal bone mass in patients with rheumatoid arthritis.Methods:119 patients with rheumatoid arthritis were selected and their bone mineral density was measured by dual energy X-ray absorptiometry.According to the bone mineral density,the patients were divided into 55 cases in osteoporosis group,38 cases in osteopenia group and 26 cases in normal bone mass group.The age,course of disease,menopause or not,C-reactive protein(CRP),rheumatoid factor (RF),erythrocyte sedimentation rate(ESR),25 hydroxyvitamin D3[25-(OH)D3],total type I collagen amino terminal propeptide(TPINP),β Collagen specific sequence(β-CTX) and bone mineral density(BMD) were analyzed and compared.The relationship between the above indexes and osteoporosis in patients with rheumatoid arthritis was analyzed by multivariate logistic regression.Results:There were significant differences in age,course of disease,female menopause and the constituent ratio of glucocorticoid application among three groups(P < 0.05);
The BMD of hip joint in three groups was significantly lower than that of lumbar spine(P < 0.05);There was significant difference in β-CTX,ESR and RF between the osteoporosis group and the nomal bone mass group
(P < 0.05);Age and menopause are independent risk factors for osteoporosis secondary to rheumatoid arthritis.Conclusion:The levels of serum inflammatory indexes,autoantibodies and bone metabolism indexes in patients with rheumatoid arthritis are abnormal in varying degrees.Age and postmenopausal women are independent risk factors for osteoporosis secondary to rheumatoid arthritis,and the degree of abnormal bone mass is related to β-CTX,ESR,RF,etc.BMD of different bone parts is different.gzslib202204011136【Keywords】 rheumatoid arthritis;osteoporosis;abnormal bone mass;risk factors;clinical factors
类风湿关节炎(rheumatoid arthritis,RA)除表现为关节肿痛、畸形和功能障碍外,疾病炎症的反复、制动、糖皮质激素的使用等使全身骨强度降低,甚至导致骨质疏松症(osteoporosis,OP),增加骨折危险性。已有大量对RA患者发生OP概率明显高于正常对照组、骨折风险为普通人群的1.5~2.1倍等相关研究[1-4]。WHO将骨密度(BMD)作为诊断OP金标准,然而部分患者可能由于检测部位存在骨组织病变、软组织钙化、骨发育异常等,甚至仪器的精密度、操作者的技术水平,导致测量结果存在偏倚,不能反映短期内的骨变化,因此,对OP进行评估时需要考虑多种影响因素。本文通过对119例RA患者年龄、病程、绝经情况、实验室检查指标进行分析,探讨RA患者骨丢失临床相关因素特点,报道如下。
1 临床资料
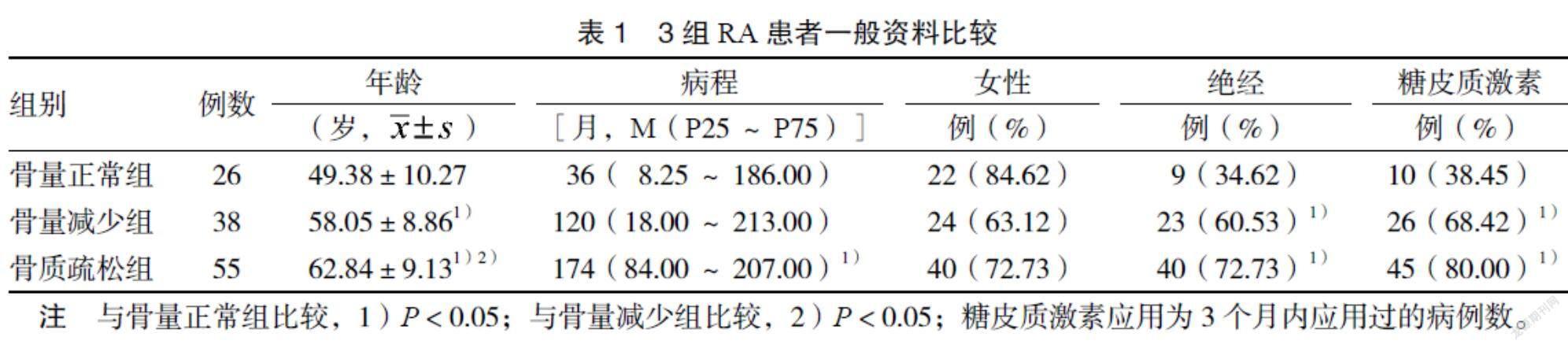
1.1 一般资料 选取2017年6月至2020年7月在泉州市正骨医院就诊的RA患者119例,参考WHO推荐的OP诊断标准[5]分为骨量正常组26例,骨量减少组38例,骨质疏松组55例。
1.2 诊断标准 按照2010年美国风湿病学会(ACR)/欧洲抗风湿病联盟(EULAR)制定的RA分类标准[6]。
1.3 纳入标准 ①符合上述诊断标准;②临床资料完整。
1.4 排除标准 ①近期除糖皮质激素外,服用影响骨代谢的药物者;②患有慢性肝肾功能疾病、甲状腺及甲状旁腺疾病者;③合并其他自身免疫性疾病及骨科疾病者;④有金属植入物者。
2 方 法
2.1 骨密度测定方法 应用ASY-00409双能X线吸收仪(Hologic公司)以双能X线吸收法测定骨密度,测定部位包括腰椎L1~L4、髋关节。参考WHO推荐的OP诊断标准:T值≥-1.0 SD为骨量正常,-2.5 SD < T值 < -1.0 SD为骨量减少,T值≤-2.5 SD为骨质疏松。
2.2 实验室相关指标 25羟维生素D3[(25-(OH)D3]、总I型胶原氨基端前肽(TPINP)及β胶原特殊序列(β-CTX)采用Cobas e601全自动电化学发光仪检测(罗氏诊断产品有限公司);C反应蛋白(CRP)、类风湿因子(RF)采用迈瑞bs800全自动生化检测仪检测(迈瑞诊断产品有限公司);红细胞沉降率(ESR)采用魏氏法检测(韶关市杰安科创生物科技有限公司)。
2.3 统计学方法 采用SPSS 22.0软件进行统计分析。计量资料符合正态分布以表示,组间比较采用t检验;不符合正态分布以中位数(四分位数间距)[M(P25~P75)]表示,采用非参数检验;计数资料组间比较采用χ2检验;影响因素分析先行单因素χ2分析,再对显著的因素行多元Logistic回归分析。以P < 0.05为差异有统计学意义。
3 结 果
3.1 3组患者一般资料比较 3组患者年龄比较,差异有统计学意义(P < 0.05);骨质疏松组病程明显长于骨量正常组,骨量正常组的绝经及3个月内有糖皮质激素应用构成比明显低于其余2组(P < 0.05)。骨量正常组、骨量减少组、骨质疏松组女性占比分别为84.62%、63.12%、72.73%,差异无统计学意义(P > 0.05)。见表1。
3.2 男性和女性患者骨量异常发病情况比较 119例
RA患者中,女性OP发生率远高于骨量减少发生率(P < 0.05)。见表2。
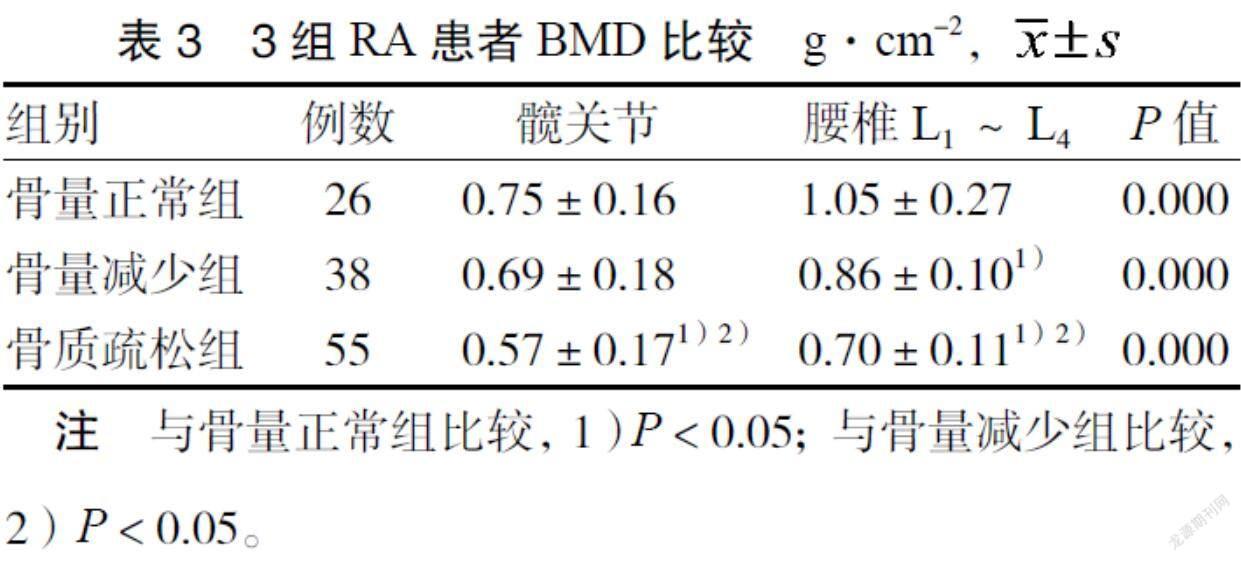
3.3 3组患者BMD比较 3组患者腰椎L1~L4 BMD两两比较,差异有统计学意义(P < 0.05);而髋关节骨量减少组与骨量正常组比较,差异无统计学意义(P > 0.05);3组髋关节BMD远低于腰椎L1~L4(P < 0.05)。见表3。
3.4 3组患者实验室指标比较 3组RA患者TP1NP、25-(OH)D3、CRP水平两两比较,差异均无统计学意义(P > 0.05);但骨质疏松组与骨量正常组RF、ESR、β-CTX比较,差异有统计学意义(P < 0.05)。见表4。
3.5 RA继发OP的Logistic回归分析 以RA患者是否发生OP为因变量,以年龄、病程、性别(女性 = 1;男性 = 0)、是否绝经(已绝经 = 1;未绝经= 0)、RF、CRP、ESR、TP1NP 、β-CTX、25-(OH)D3为自变量,采用Logistic单因素χ2分析结果显示,年龄(χ2 = 2.069,P = 0.017)、病程(χ2 = 6.467,P = 0.046)、性别(χ2 = 4.437,P = 0.028)、女性绝经与否(χ2 = 9.253,P = 0.023)是RA患者继发OP的显著因素。以单因素结果分析中有统计学意义的变量进行多因素Logistic回归分析调整,证实患者年龄、绝经是RA继发OP的危险因素。见表5。
4 讨 论
RA患者骨脆性是由促炎细胞因子、循环自身抗体以及关节功能丧失等导致,与其他疾病相比,糖皮质激素的使用也大大增加了OP的發生[7]。大量研究证实,大部分RA患者随着疾病进展OP发病率仍远高于正常人群[8]。因此,OP的相关检测及临床因素的评估,对加强RA并发OP的认识,并加以合理的预防和治疗至关重要。
随着年龄增长,骨量逐渐丢失,HAUGEBERG等[9]报道,RA患者并发OP的平均年龄远高于正常RA患者。RA患者随着病程的延长,关节制动或运动负荷减少、功能下降;亚临床阶段,促炎细胞因子诱导破骨细胞分化,抑制成骨细胞成熟,骨吸收大于骨形成,导致骨代谢异常。女性绝经后骨矿物快速丢失,雌激素水平迅速下降、破骨细胞活性增强[10]。应用糖皮质激素可促使成骨细胞凋亡增加,骨吸收增高,导致骨密度降低。本研究中骨质疏松组患者平均年龄、病程、绝经及糖皮质激素应用构成比均高于非骨质疏松组,佐证了上述分析。本研究女性OP发生率远高于骨量减少发生率,而男性患者则无明显差异,与女性RA患者好发于中高龄人群有关;然而,应指出的是,男性RA患者继发OP的发生率不比女性低[11]。对于RA并发OP相关实验室指标已有不少学者研究,章飞等[12]研究显示,CRP和RF为影响RA患者OP严重程度的显著因素;梁美娥等[13]Meta分析显示,炎性指标ESR、CRP以及DAS28评分增高是RA继发OP的高危因素,而患者RF滴度高低与继发OP相关性不大;徐慧敏等[3]报道,β-CTX、PINP及疾病活动和OP密切相关。本研究通过对比RA患者骨质疏松组、骨量减少组及骨量正常组,结果显示,骨质疏松组的β-CTX、ESR、RF与骨量正常组差异有统计学意义(P < 0.05),而CRP、TP1NP及25-(OH)D3 3组间差异无统计学意义(P > 0.05)。与以上研究报道略有不同,不同文献报道的差异可能与RA病例选择、样本大小、RA病程、治疗依从性、BMD检测方法或检测部位的骨发育差异、骨组织差异等多种因素的集合有关。gzslib202204011136本研究显示,RA患者OP发生率为46.22%。OP最常见危害最大的是髋部、脊椎,ALETAHA等[14]对OP诊治、随访也指出了上述部位。不同部位BMD测定显示,骨质疏松组与其他2组比较,差异有统计学意义(P < 0.05);3组腰椎L1~L4 BMD的降低明显小于髋关节,与马凤云等[15]的报道一致。可能由于脊柱上集中的皮质骨量少于髋关节,同时皮质骨对RA伴发的慢性炎症、自身免疫等的敏感性要远高于松质骨[16-17];随着年龄增加,腰椎小关节退变、椎间盘钙化、腹主动脉钙化等均可引起腰椎BMD假性增高,上述因素导致了研究中不同骨骼部位BMD值的差异。
根据Logistic回归分析结果显示,年龄和女性绝经为RA继发OP的显著影响因素,已有国内外大量文献支持[7,18-19]。本研究中涉及的骨代谢指标并非RA继发OP的危险因素,但骨质疏松组的β-CTX明显高于骨量正常组(P < 0.05)。蔡淑芬等[20]也报道CTX与骨量丢失显著相关。CTX水平可以预测骨转换异常的严重程度[21],其差异性可能的原因有:一是本研究非大样本研究,存在样本选择性偏差;二是以上因素可能和其他解释变量高度相关。
总之,RA患者血清炎症指标、自身抗体及骨代谢指标水平存在不同程度异常,年龄和女性绝经是继发OP的独立危险因素,且骨量异常程度与患者年龄、病程、疾病活动度等有关,建议临床在诊疗上将上述指标作为重点观察对象。因研究存在临床异质性,本研究存在未涉及不同治疗方法、疾病控制、病程等RA患者对BMD检测的影响,今后应该扩大研究样本量及纳入影响因素,以提高研究代表性。
参考文献
[1] 胡晶,高克明,周琼竦,等.早期类风湿关节炎骨质疏松发生情况研究[J].中国骨质疏松,2016,22(3):351-357.
[2] 董红宇,伍沪生.风湿病相关的骨质疏松症值得关注[J].中华风湿病学杂志,2015,19(11):721-723.
[3] 徐慧敏,黄传兵,毛古燧,等.炎症因子在类风湿关节炎合并骨质疏松发病机制中的研究进展[J].风湿病与关节炎,2018,7(6):63-67.
[4] KILIC G,OZGOCMENH S.Hand bone mass in rheumatoid arthritis:a review of the literature[J].World J Orthop,2015,6(1):106-116.
[5] 张智海,刘忠厚,李娜,等.中国人骨质疏松症诊断标准专家共识(第三稿2014版)[J].中国骨质疏松杂志,2014,20(9):1007-1010.
[6] KAY J,UPCHURCH KS.ACR/EULAR 2010 rheumatoid arthritis classification criteria[J].Rheumatology,2012,51(Suppl 6):vi5-9.
[7] 麻璨琛,徐胜前,龚勋,等.类风湿关节炎患者中糖皮质激素诱发骨质疏松的临床研究[J].中华风湿病学杂志,2016,20(12):806-811,865.
[8] WAFA H,RAJA A,DHIA K,et al.Risk factors associated with bone loss and occurrence of fragility fractures in rheumatoid arthritis patients[J].The Egyptian Rheumatologist,2019,41(1):1-5.
[9] HAUGEBERG G,UHLIG T,FALCH JA,et al.Bone mineral density and frequency of osteoporosis in female patients with rheumatoid arthritis:results from 394 patients in the Oslo county rheumatoid arthritis register[J].Arthritis Rheum,2010,43(3):522-530.
[10] 郭佳,黃际远,郑洪银,等.中老年女性类风湿关节炎患者骨丢失临床特点分析[J].中国全科医学,2018,21(22):2712-2715.
[11] 安晋宇,文会龙,高立波,等.男性类风湿关节炎患者骨量减低的相关研究[J].中国骨质疏松杂志,2020,26(8):1163-1169,1179.
[12] 章飞,张岩,陈保德.B-ALP和TRACP-5b在类风湿关节炎患者继发骨质疏松症中的意义[J].检验医学,2017,32(3):240-241.
[13] 梁美娥,张莉芸,许珂,等.类风湿关节炎患继发骨质疏松症高危因素的Meta分析[J].中国药物与临床,2017,17(9):1265-1268.
[14] ALETAHA D,NEOGI T,SILMAN AJ,et al.2010 Rheumatoid arthritis classification criteria:an American college of rheumatology/European league against rheumatism collahorative initiative[J].Arthritis Rheum,2010,62(9):2569-2581.
[15] 马凤云,庞琳娜,孙聪慧.类风湿关节炎继发骨质疏松症相关影响因素的Logistic回归分析[J].中国骨质疏松杂志,2020,26(7):1009-1012.
[16] KWEON SM,DONG HS,PARK JH,et al.Male patients with rheumatoid arthritis have an increased risk of osteoporosis:frequency and risk factors[J].Medicine,2018,97(24):1-7.
[17] 刘云,李培岭,郭永杰,等.中老年骨质疏松症患者腰1~3椎体骨密度值与CT值相关性研究[J].风湿病与关节炎,2021,10(6):29-31.
[18] 曾婷婷,田永建,谭立明,等.类风湿关节炎骨质疏松危险因素分析[J].中国骨质疏杂志,2019,25(1):74-78,84.
[19] 陈鹤,高明利.类风湿关节炎与围绝经期综合征的中医诊疗特点[J].风湿病与关节炎,2021,10(2):59-61.
[20] 蔡淑芬,邢其丹,丰吉南,等.老年类风湿关节炎患者发生骨质疏松的危险因素分析[J].中国骨质疏松杂志,2018,24(7):922-925,939.
[21] 张萌萌,张秀珍,邓伟民,等.骨代谢生化指标临床应用专家共识(2020)[J].中国骨质疏松杂志,2020,26(6):781-796.
