北京市全膝关节置换术手术部位感染监测的多中心研究
2022-03-29任燕刘爽杨琳武迎宏陈辉
任燕,刘爽,杨琳,武迎宏,陈辉*
(1.北京积水潭医院院感处,北京 100035;2北京市医院感染质量管理与控制改进中心,北京 100035)
人工全膝关节置换术(total knee arthroplasty,TKA)目前已成为人们广泛接受的治疗方法,该技术能够缓解疼痛,最大限度地改善关节功能,随着假体、手术器械的改进及外科手术技术的提升,其成功率也越来越高。然而,手术部位感染(surgical site infection,SSI)仍是膝关节置换术失败的主要原因之一,SSI不仅延长住院时间、增加患者经济负担,还可能造成关节功能的丧失,增加患者病死率。Clohisy等[1]报告了一组早期膝关节置换术失败的病例,感染占11%。Bozic等[2]对美国住院患者全膝关节置换手术翻修原因进行分析,感染为最主要原因。
目前国内外有一些关于全膝关节置换术感染的相关危险因素的研究,但多数为综述报道或者单个医疗机构、样本量较少的研究。本研究基于北京地区二级及以上80所医疗机构上报的2012年1月至2017年12月全膝关节置换术目标性监测数据,探索影响膝关节置换术SSI的相关危险因素,从而为SSI的预防和控制提供依据。
1 资料与方法
1.1 一般资料 研究数据来自北京市医院感染监控管理系统。该系统自2006年起对北京地区全膝关节置换术手术部位感染进行前瞻性监测。本研究选取了监测网中2012年1月至2017年12月北京地区80所医院接受全膝关节置换术患者的数据进行研究。共监测全膝关节置换术患者11 148例,其中三级医院42所,上报9 910例;二级医院38所,上报1 238例(见表1)。
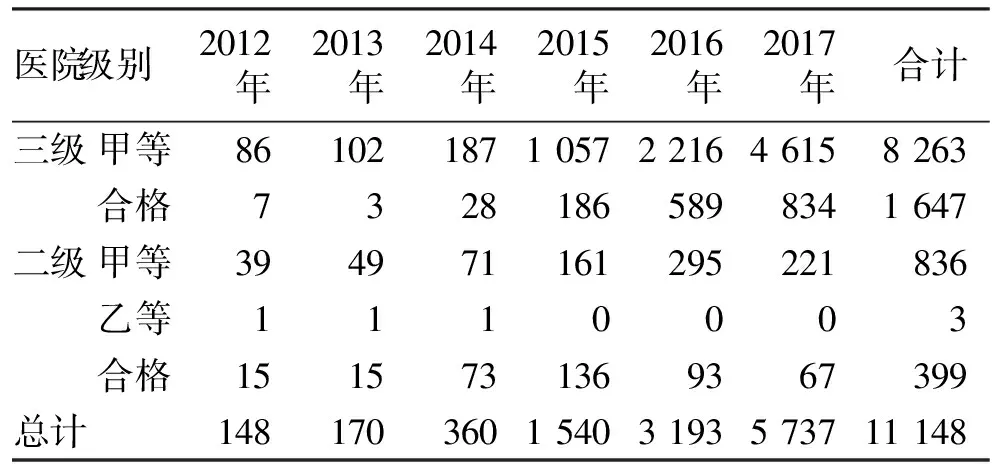
表1 不同级别医院TKA手术目标性监测上报情况(例)
1.2 诊断标准 手术部位感染的诊断标准统一采用卫生部《医院感染诊断标准(试行)卫医发[2001]2号》,共分为三类:表浅手术切口感染指仅限于切口涉及的皮肤和皮下组织,感染发生于术后30 d内;深部手术切口感染指无植入物手术后30 d内、有植入物(如人工心脏瓣膜、人造血管、机械心脏、人工关节等)术后1年内发生的与手术有关并涉及切口深部软组织(深筋膜和肌肉)的感染;器官(或腔隙)感染指无植入物手术后30 d、有植入物手术后1年内发生的与手术有关(除皮肤、皮下、深筋膜和肌肉以外)的器官或腔隙感染。
1.3 监测方法 采用前瞻性目标监测方法。由北京市医院感染管理质量控制和改进中心制定全市统一的监测定义、监测方法及调查表,并对监测人员开展专业培训。医院感染专职人员开展主动性、前瞻性SSI监测,每日到监测科室查看患者,通过护理记录、临床查体、观察伤口换药,关注感染指征及各项感染相关检查结果,与主管医生和护士沟通合作,明确感染诊断。监测人员记录手术切口监测调查表,统一录入到北京市《医院感染监控管理系统》。
2 结 果
2.1 手术部位感染情况
2.1.1 历年手术部位感染比较 2012—2017年共监测上报全膝关节置换术SSI 28例,感染率为0.25%。历年手术部位感染率比较差异有统计学意义(P<0.001,见表2)。
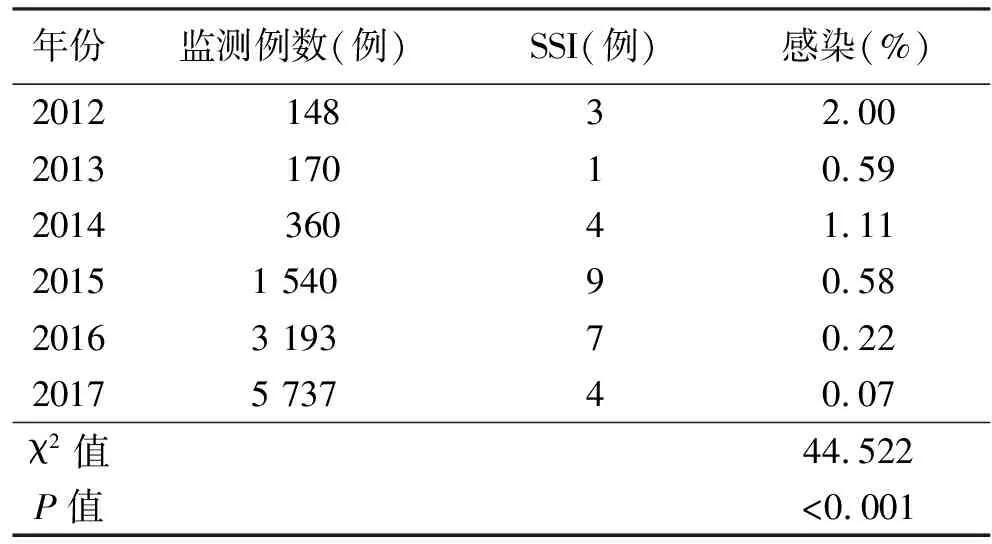
表2 历年全膝关节置换术手术目标性监测SSI比较
2.1.2 感染类型 在28例感染病例中,切口感染分型为表浅切口感染20例(71.4%),深部切口感染5例(17.9%),器官(或腔隙)感染3例(10.7%)。表浅切口感染占比较高。
2.1.3 感染与否患者平均住院日比较 两组数据均来自正态分布,发生手术部位感染的28例患者平均的住院时间为(32.86±10.96)d,非感染的11 120例患者的平均住院时间为(14.88±9.64)d,感染患者住院时间较非感染者有所延长,差异具有统计学意义(t=9.858,P<0.001)。
2.2 SSI危险因素分析
2.2.1 单因素分析 单因素分析结果显示:手术持续时间长、手术风险分级标准评分高、输血、转入过ICU、糖尿病、引流、医院级别低、非教学医院可能是影响膝关节置换术SSI的危险因素(见表3)。
2.2.2 多因素分析 将单因素分析差异有统计学意义的8个危险因素(手术时间长、手术风险分级标准评分高、输血、转入过ICU、糖尿病、引流、医院级别低、非教学医院)引入logistic回归模型,同时根据临床经验及文献报道手术部位感染的高风险因素,将美国麻醉医师协会评分、围术期使用抗菌药物等因素也引入logistic回归模型,采用向前LR方法进行logistic逐步回归建模。结果显示:手术持续时间长、引流、医院级别低是全膝关节置换手术SSI的独立危险因素(见表4)。
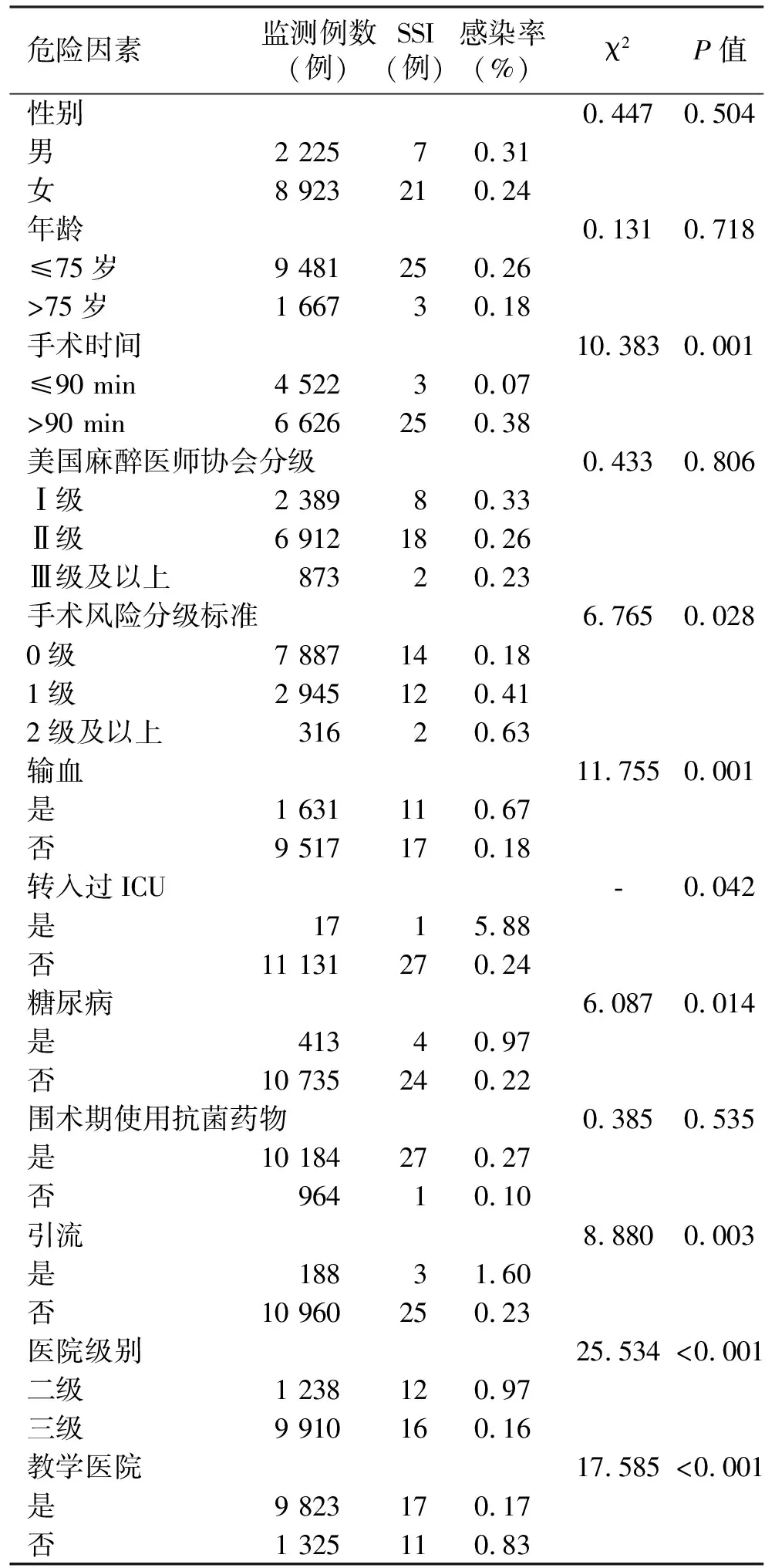
表3 膝关节置换术SSI单因素分析
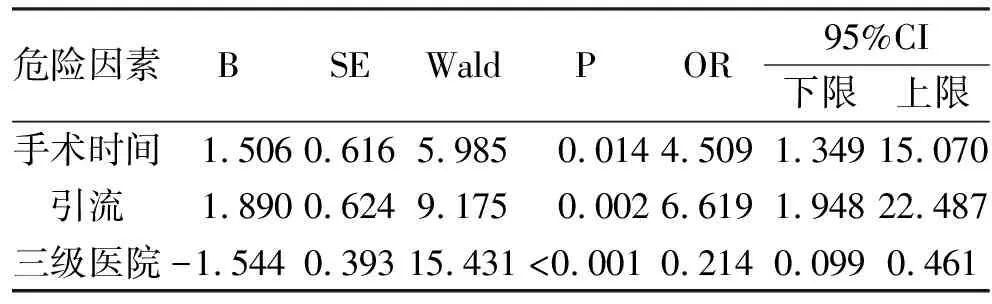
表4 SSI危险因素的logistic回归分析结果
3 讨 论
SSI居最常见院内感染第三位,占住院患者院内感染的14%~16%,也是外科手术中常见的并发症之一,TKA可有效缓解和根除晚期膝关节病痛,极大地提高患者的生活质量,随着经济水平的提升,接受人工关节置换术的患者也越来越多,据估计,美国2030年将有400万人接受全膝关节置换手术[3]。本研究显示,膝关节置换手术尽管感染率不高,但一旦发生感染将延长住院日达18 d,给患者带来巨大的健康和经济损失,手术医生也会面临巨大的压力和挑战。Kapadia等[4]研究指出,膝关节置换术后假体感染导致患者治疗费用大大增加,平均达88 134美元。对手术切口开展目标性监测,是降低医院感染的有效方法之一[5]。因此加强全膝关节置换手术感染的监测,及时对监测数据进行分析和反馈具有重要意义。
3.1 全膝关节置换术SSI发生率 本研究采取前瞻性监测,对北京地区2012年1月至2017年12月共6年的监测数据进行分析,全膝关节置换术SSI发生率为0.25%。国内研究显示我国膝关节置换手术感染率为0.5%~4.6%[6]。国际医院感染控制联盟2005—2010年的手术部位感染监测报告显示全膝关节置换手术感染率为1.6%[7],美国疾病预防控制中心的国家医疗保健安全监测网2006-2008年监测的感染率为0.9%[8]。一项国际性多中心研究显示,全膝关节置换手术感染率为0.67%~3.7%[9]。本研究所获得的感染率与国外略有不同,分析原因,主要与各个国家、地区及医疗机构所研究的患者风险系数、采取的诊断标准、监测方法以及是否进行出院后监测有关。卫生部《医院感染诊断标准(试行)》将有植入物的手术术后1年内发生的感染均纳入手术部位感染。美国国家医疗保健安全监测网则将SSI的监测期根据不同手术类型定为术后30d和90 d[10]。随着医疗技术的改进和支付形式的变化,术后住院时间也逐渐在缩短。研究表明,很大一部分的手术部位感染发生在出院后[11-12],根据不同的设置和定义,这个比例有所不同,但在13%~71%之间[13],这种趋势突出了出院后感染监测的重要性。本研究所采取的前瞻性监测方法,主要对患者在住院期间内开展了感染调查,由于缺乏足够的人力、物力和财力,无法持续完成出院后SSI的监测,这也是目前国内普遍面临的难点。没有正规的后续跟踪监测,就可能低估了SSI发生率。因此,探索一种既能够真实、客观监测SSI,又简便、易操作的出院后监测方法是后续研究的重点之一。
3.2 全膝关节置换术SSI发生的危险因素 全膝关节置换术SSI发生与众多因素相关,本研究资料选取了年龄、性别等12个因素进行了单因素与多因素分析。多因素logistic回归分析显示,手术持续时间长、引流、医院级别低等因素是全膝关节置换术SSI发生的独立危险因素。
3.2.1 手术持续时间 手术时间延长会造成更多组织干燥,切口周围随汗腺排出的细菌数量逐渐增多,切口和各种手术器械暴露污染概率增大,患者易发生低体温,这些因素将导致切口感染的风险增大。研究显示[14],影响手术时长的因素并不是单一的,有患者本身病情的原因,如大量瘢痕、大肿瘤、患者肥胖、手术部位暴露困难等因素;也与手术复杂程度和手术医生经验技术方面的因素。因此,术前应制定详细的手术计划和方案,做好手术时间延长的应对措施,如手术时间大于3 h,及时追加抗菌药物,注重患者术中的保温,定时释放拉钩,防止压缩引起组织缺血等[15]。
关于手术时间作为假体周围感染危险因素的研究,有针对80、90、120、150、180 min等不同时间段的研究,本研究仅选取了文献研究数量较多的90 min作为危险因素,而具体的手术时间与术后假体周围感染的量化关系有待后续进一步的深入研究[16]。
3.2.2 引流 术后引流是为了将手术部位不能自行吸收的渗血、渗液及时引流排出,可减少细菌在假体组织形成生物膜,从而促进组织愈合,减少切口感染的发生。但若引流天数过长则易造成引流管与周围黏膜组织反复接触产生局部炎症,还可能成为逆行性感染的途径。有报道显示,术后引流天数>4d是手术部位感染的危险因素,术后应及时评估拔管时机,并加强引流管的护理[16,17]。本研究显示,引流为SSI的独立危险因素,但未收集引流天数的数据,无法按照引流天数分层分析,在后续研究中应完善此项内容。
3.2.3 医院级别 本研究由多中心的不同级别医院组成,三级医院42所,二级医院38所。研究显示医院级别低是全膝关节置换术SSI的独立风险因素。分析原因,一方面与其疑难病例的处理能力以及手术团队的综合实力不及更高级别的医院有关;另一方面,手术数量较少,医生的手术技巧性不高,娴熟程度不够,手术先进技术更新较慢,会在一定程度上增加手术感染的风险。在外科手术微创化的发展趋势下,在骨科发展较快、级别更高的医院关节镜手术技术的不断应用,骨科机器人手术的创新发展,可减少组织损伤并缩短手术时间,从而有效降低SSI的风险。因此,不同级别医院间应结合各自的专业特点,采取一些联合体的方式,充分利用各自的优势资源,为患者的健康安全提供更优的服务。
3.3 研究的意义和展望 本研究是国内首次就北京地区全膝关节置换术SSI目标性监测的多中心大样本研究,具有一定的前瞻性,分析了手术部位感染的发生率及相关危险因素。对于其他类型手术的SSI的目标性监测及全膝关节置换手术的专项研究提供参考和依据,对于SSI的防控具有一定的指导意义。
手术部位感染多中心大样本的目标性监测数据质量尤为重要,北京市院感质控中心为确保数据质量,持续开展监测培训、数据质量核查、年度数据质量分析与反馈,确保监测标准统一,数据质量可控。
本研究仍存在一些有待完善的方面。首先,因全膝关节置换术后假体周围感染的危险因素较多,本研究中未将文献报道的与SSI相关的部分危险因素纳入监测,如既往膝关节手术史、身体质量指数、吸烟、低蛋白血症等[18],建议在后续研究中逐步完善。其次,此次研究主要对住院期间的病例感染情况进行监测,可能会低估全膝关节置换手术SSI率。对于完善的目标性监测的实施,出院后感染的监测不可或缺。目前,国内外尚无出院后随访的金标准程序[19],更多新的监测方法有待进一步的探索和实践。
