卵巢子宫内膜异位囊肿患者穿刺取卵和IVF-ET后妊娠合并盆腔脓肿一例并文献复习
2022-03-28李潇萌王德婧
李潇萌,王德婧
卵巢子宫内膜异位囊肿是子宫内膜异位症(endometriosis,EMs)中最为常见的类型,EMs不仅能影响女性黄体功能,还会造成自身免疫异常从而导致不孕。临床上将经阴道穿刺取卵术及囊肿穿刺引流术作为治疗合并卵巢子宫内膜异位囊肿不孕患者的常用方案,而该病患者行穿刺取卵术后患盆腔感染的概率较高。本研究报道1例卵巢子宫内膜异位囊肿合并不孕症患者,行穿刺取卵术并妊娠后发生盆腔脓肿的病例,并回顾相关文献,探讨盆腔脓肿发生的高危因素,提出预防诊治方案。
1 病例报告
患者 女,24岁,因婚后未避孕未孕4年,于2021年1月18日就诊于遵义医科大学附属医院(我院)生殖中心。既往体健,自诉有多囊卵巢综合征病史1年,未行特殊治疗,否认既往妊娠史,无节育器置入,无长期口服避孕药史。来我院行双侧输卵管造影示:双侧输卵管炎并伞端不全梗阻,盆腔粘连。阴道彩色超声示:双侧卵巢多囊样改变,右侧卵巢囊性改变,内见2.7 cm×2.5 cm×1.9 cm囊性区,内见絮状低回声。监测排卵未见排卵,给予来曲唑(letrozole,LE)口服治疗后见优势卵泡生长,人绒毛膜促性腺激素(human chorionic gonadotropin,hCG)诱导排卵后有排卵。抗苗勒管激素(anti-Müllerian hormone,AMH)8.93 ng/mL(1 ng/mL=7.14 pmol/L)。基础性激素检查示:卵泡刺激素(follicle stimulating hormone,FSH)5.2 U/L,黄体生成激素(luteinizing hormone,LH)12.3 U/L,睾酮(testosterone,T)1.310 nmol/L。体质量指数(body mass index,BMI)25.47 kg/m2。根据双侧卵巢多囊样改变、FSH/LH倒置及无排卵,诊断为多囊卵巢综合征,给予达英-35调经治疗1个周期,完善术前检查后行助孕治疗。因阴道彩色超声提示右侧卵巢囊性改变内见絮状低回声,考虑卵巢子宫内膜异位囊肿,于2021年2月15日行经阴道卵巢囊肿穿刺术,术中抽出黏稠巧克力色囊液约20 mL,术后口服头孢呋辛酯片(深圳致君制药有限公司,250 mg,2次/d)预防感染,2021年3月3日行经阴道穿刺取卵术,共获卵21枚,体外受精16枚,2021年3月6日移植卵裂期鲜胚2枚,冷冻保存胚胎4枚(卵裂期胚胎2枚+囊胚2枚)。
2021年3月16日患者因胚胎移植后10 d,腹痛伴发热3 d,阴道出血1 d,急诊入院。入院查体:体温38.4 ℃,余生命体征平稳,右下腹压痛反跳痛明显。妇科检查:阴道内见少量淡血性分泌物,重度宫颈柱状上皮异位,接触性出血,双附件区增厚,有压痛。急诊腹部彩色超声示:右下腹肠间探及液性区,回声杂乱,部分肠壁回声稍增强;部分肠管扩张积气,下腹声像图改变;考虑阑尾炎?阴道彩色超声示:子宫大小约5.8 cm×4.5 cm×4.1 cm,形态正常,包膜光滑,内膜厚1.5 cm;左侧卵巢大小约6.5 cm×4.4 cm×4.6 cm,右侧卵巢大小约6.4 cm×5.7 cm×5.5 cm,内均见多个大小不等的囊性区,内透声好,未见血流信号,盆腔内见液性区深度4.2 cm。实验室检查:血hCG 263.7 U/L,白细胞计数17.50×109/L,超敏C反应蛋白204.00 mg/L。入院后患者持续腹痛,发热,体温最高达39 ℃,结合患者腹部彩色超声及临床表现,考虑阑尾炎可能。2021年3月17日请胃肠外科会诊后急诊行腹腔镜探查术,术中见盆腔内大量淡血性脓液,吸尽盆腹腔内脓液后显露阑尾,阑尾未见明显化脓及穿孔,进一步探查盆腔,见子宫、双附件表面大量脓苔附着,且明显充血水肿,形成致密粘连。术中诊断盆腔脓肿、急性盆腔炎,因盆腔内水肿重,易出血,故仅行盆腔脓肿清除引流术,未行粘连分解术,术后给予静脉滴注头孢呋辛钠(1.5 g,2次/d)联合甲硝唑(0.5 g,2次/d)抗感染治疗。术后第2天复查白细胞计数11.17×109/L,超敏C反应蛋白133.20 mg/L。术后第5天,患者仍有间断发热,伴腹部压痛,B超示盆腔脓肿,升级抗生素为静脉滴注头孢哌酮钠舒巴坦钠(1.5 g,3次/d)联合奥硝唑(0.5 g,2次/d)。进一步完善盆腔磁共振成像检查后,考虑盆腔脓肿,合并输卵管积脓,见图1。2021年3月26日再次行手术治疗,腹腔镜探查见大网膜及肠管与腹前壁广泛粘连,无法暴露盆腹腔,遂中转开腹,行剖腹探查术+盆腔粘连分离术+盆腔脓肿清除术+盆腹腔置管引流术,术中钝性分离大网膜及肠管与腹壁前粘连,分离至左侧髂窝有脓液流出,吸净脓液,进一步探查左侧附件,左侧输卵管长约12 cm,肿胀,无粘连及流脓,左侧卵巢大小5 cm×5 cm×4 cm,囊性,探查右侧附件,分离至子宫骶韧带处有脓肿破裂,吸净后探查右侧输卵管,右侧输卵管长约12 cm,无粘连及流脓,探查右侧脓肿壁由卵巢、阔韧带后叶和子宫骶韧带围成。术后于左侧髂窝留置负压引流管1根,右侧髂窝、膀胱子宫陷凹、直肠子宫陷凹各留置负压引流管1根。术中抽取脓液送培养,培养48 h无细菌生长。术后给予静脉滴注头孢哌酮钠舒巴坦钠(1.5 g,3次/d)联合奥硝唑(0.5 g,2次/d)抗感染治疗,切口愈合后出院。院外继续肌内注射黄体酮注射液(浙江仙琚制药股份有限公司,60 mg,1次/d)保胎治疗。2021年10月22日患者复查阴道彩色超声示:晚期妊娠,双胎(双绒毛膜双羊膜囊),头位/头位,胎儿均存活,生长大小均与孕周相符,未见明显异常。

图1 患者盆腔磁共振图像
2 讨论
2.1 相关病例文献复习经阴道超声引导下取卵术(transvaginal oocyte retrieval,TVOR)是辅助生殖技术(assisted reproductive technology,ART)治疗过程中采集卵子时进行的一种操作,具有相对安全、易操作的特点,但其并非没有并发症。TVOR同样存在盆腔感染、盆腔内脏器损伤的风险。既往有研究指出,ART治疗后盆腔脓肿的发生率约为0.03%~0.24%[1]。既往因其相对较低的发病率,在临床上容易被医生忽略,但近来受到越来越多的关注。廖海霞等[2]报道了1例31岁行ART助孕的患者于妊娠23周出现腹痛、发热等症状,就诊后考虑盆腔脓肿行剖腹探查术,术后因发生胎膜早破而最终选择引产。日本Matsunaga等[3]报道了1例35岁的患者行ART助孕后,于妊娠16周出现腹痛,给予抗生素静脉滴注治疗后,仍在妊娠22周发生了流产。虽然盆腔脓肿在ART治疗后的发病率较低,但是其可能导致早产、流产和羊膜-绒毛膜炎,甚至脓毒血症、感染性休克等,危及母儿生命,造成严重的后果。
笔者检索PubMed、中国知网(CNKI)、万方和维普数据库发表于2003—2020年的个案报道,共检索到8例ART治疗后出现盆腔脓肿的病例[2-9],其中合并妊娠者5例,值得注意的是,在报道的8例患者中有5例既往有子宫内膜异位囊肿病史。见表1。
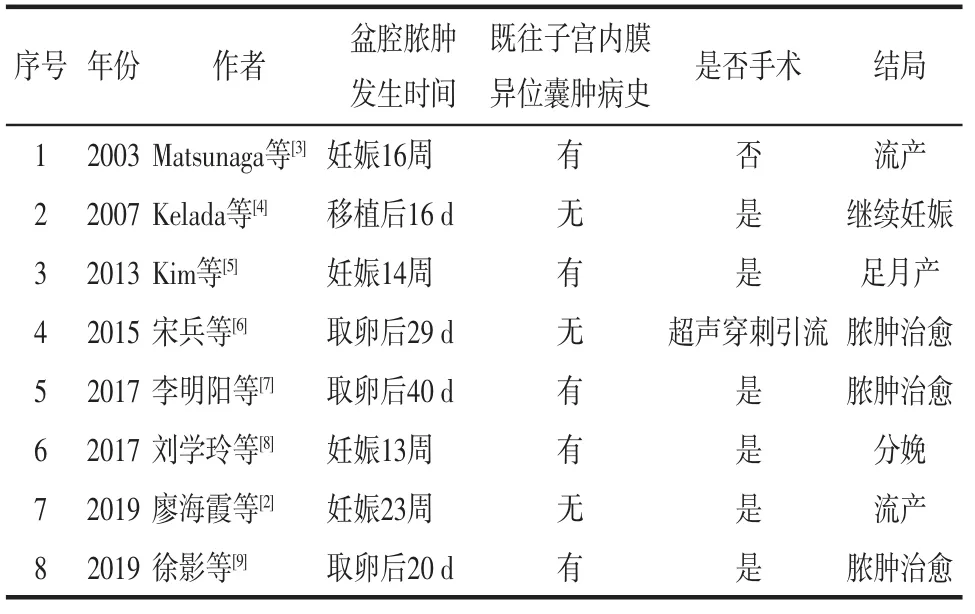
表1 相关文献基本信息
2.2 高危因素Chen等[10]回顾性分析了3 215例于台湾大学医学院附属医院就诊的育龄期妇女的临床资料,根据是否患盆腔脓肿分组,分别探究其患盆腔脓肿与EMs病史之间的相关性,结果显示患有EMs者盆腔脓肿的发生率较无EMs者高,分析原因可能是由于子宫内膜异位囊肿的囊壁薄弱,容易受到细菌的入侵,且囊肿中大量陈旧积血,为细菌的繁殖提供了营养与环境;此外,EMs也是一种免疫异常疾病,患者的盆腔局部功能受损,易受感染。除EMs外,慢性盆腔炎、阴道炎、反复多次操作史和输卵管积水等也可能是ART治疗后盆腔脓肿发生的高危因素。由于取卵术需经阴道操作,如果阴道内有细菌感染,可能通过穿刺操作逆行感染至盆腔内;而多次反复地取卵或囊肿穿刺引流可能会进一步增加这种感染的风险;既往合并慢性盆腔炎的患者,也可能因为穿刺操作诱发急性盆腔炎症的发生。本例患者于取卵术前行子宫内膜异位囊肿穿刺引流术,且术中有多次反复操作史,可能增加了阴道细菌种植感染的风险,虽术后给予抗生素常规口服抗感染治疗,但由于子宫内膜异位囊肿内含陈旧性积血且有包膜的保护,预防性使用抗生素未能取得满意的疗效。
2.3 诊断回顾既往报道的病例,盆腔脓肿发生的时间从取卵后到妊娠早中期均可能发生。其表现的形式虽然多种多样,但仍以腹痛和发热为主要临床症状。实验室检查可见白细胞升高,其症状需注意与其他外科急腹症相鉴别。本例患者腹部彩色超声示右下腹肠间探及液性区,需与阑尾炎相鉴别。且因盆腔内炎症可能导致肠管腹膜粘连水肿,出现恶心、呕吐等消化系统症状,需与胃肠道疾病相鉴别。李明阳等[7]报道的患者因腹痛、恶心、呕吐就诊,术后发现盆腔脓肿侵犯小肠肠管导致肠梗阻。当怀疑盆腹腔内感染需完善影像学检查时,若B超显示不清,可行CT进一步明确病灶位置,若患者合并妊娠,不宜行CT检查,可选择行磁共振成像。Kim等[5]报道了1例妊娠14周因右腹痛并发热,以阑尾炎收入院的患者,行盆腔磁共振成像后提示阑尾正常,进而排除了急性阑尾炎。磁共振成像没有辐射作用,在妊娠合并盆腹腔感染的鉴别中具有一定的优势。本例患者因有保胎意愿不宜行CT检查,且因卵巢增大,超声难以明确盆腔内脓肿与卵巢关系,若手术,出血风险大,止血困难,故选择磁共振成像以明确盆腔脓肿位置,为后续治疗提供了指导。
2.4 治疗盆腔脓肿一经确诊应该及时治疗,配合病原学及药敏试验结果,使用敏感的抗生素。临床上使用单一抗生素治疗时效果欠佳,在治疗盆腹腔感染时常使用第二代头孢菌素与抗厌氧菌药合用。国内有研究指出,对盆腔感染使用头孢呋辛钠联合奥硝唑治疗时疗效良好[11-12]。也有研究指出,部分盆腔脓肿患者在使用静脉抗生素治疗后感染仍难控制,需要进一步手术清除脓肿[13]。Villette等[14]研究指出,盆腔脓肿发生后应尽早手术引流,早期引流配合静脉注射抗生素,以避免更严重的感染性休克等的发生。且因术中常合并肠管的粘连水肿,需谨慎小心分离粘连,避免肠管损伤。若脓肿发生于输卵管、卵巢,则可能对卵巢功能有不利影响,有研究证明输卵管卵巢脓肿治疗后,卵巢对促性腺激素反应降低了30%,且输卵管卵巢脓肿后近期妊娠率较低[15]。提示当盆腔脓肿合并妊娠时,在治疗盆腔脓肿的同时应尽量避免放弃妊娠。
本例患者首次手术后给予头孢呋辛钠联合甲硝唑抗感染治疗,后因感染控制不佳,复查影像学检查提示盆腔脓肿,故考虑升级抗生素,在术后病原学及药敏试验结果尚未回示的情况下,选用了广谱的头孢哌酮钠舒巴坦钠联合奥硝唑。头孢哌酮钠舒巴坦钠是第三代头孢类抗菌药物,为广谱性抗菌药,对革兰阳性菌、革兰阴性菌和厌氧菌均有作用,而奥硝唑作为第三代硝基咪唑类抗生素,比甲硝唑的抗菌活性更强,作用时间更持久,在应对本例感染严重且无药敏试验结果支持的病例中取得了较好的治疗效果。使用抗生素治疗妊娠合并盆腔感染时,应尽早给予足量用药,且选用对母儿影响较小的药物。本例患者因病情较重,盆腔脓肿破裂、感染扩散等风险高,选择升级抗生素抗感染治疗的同时进行了二次手术清除盆腔脓肿。
2.5 预防对于合并盆腔炎的患者,应先进行抗炎治疗,且应在取卵术等经阴道操作前充分阴道准备,避免多次反复操作。有证据表明,穿刺取卵术前进行碘伏阴道冲洗可以减少感染的发生,取卵术后也可给予抗生素预防感染[15]。对于合并子宫内膜异位囊肿的不孕症患者应更进一步评估,如男方精子情况、女方卵巢储备功能等,选择适合的治疗方案。欧洲人类生殖与胚胎学会(European Society of Human Reproduction and Embryology,ESHRE)建议对直径超过3 cm的子宫内膜异位囊肿在行ART治疗前需先行手术干预,以提高患者的妊娠率[16]。
综上,卵巢子宫内膜异位囊肿的不孕症患者行取卵术前,要正确评估患者可能发生术后感染的风险,术中注意无菌操作,避免反复多次操作,尽量减少并发症的发生。对于取卵术后出现的发热、腹痛症状应警惕盆腔感染可能,一经确诊应积极治疗,结合患者情况给予抗生素抗感染治疗或手术治疗。
