吉兰-巴雷综合征急性期疼痛的发生率及其临床意义
2022-03-28曾剑睿宋进张国荣宋艳乔保俊王玉忠
曾剑睿?宋进?张国荣?宋艳?乔保俊?王玉忠


【摘要】 目的 分析中國鲁西南地区吉兰-巴雷综合征(GBS)患者急性期疼痛的发生率及其与GBS临床特征、临床分型及抗神经节苷脂抗体的关系,探讨GBS急性期疼痛的临床意义。方法 纳入226例GBS患者,收集其临床资料,并进行为期1年的随访,比较伴与不伴急性期疼痛患者的临床特征、临床分型及抗神经节苷脂抗体等方面的差异。结果 226例GBS患者中男121例、女105例,19.9%(45/226)伴有急性期疼痛,46.5%(105/226)有前驱感染史,82.7%(187/226)存在肢体无力,51.8%(117/226)存在感觉障碍,73.2%(145/198)腰椎穿刺结果显示有脑脊液蛋白-细胞分离现象,46.8%(96/205)抗神经节苷脂抗体IgG阳性。44.7%(101/226)患者为经典型(运动-感觉)GBS,39.4%(89/226)为纯运动型GBS。伴有急性期疼痛患者上呼吸道感染者的比例低于不伴疼痛者(P = 0.029),在临床特征、临床分型和抗神经节苷脂抗体阳性率方面两者无差异(P均> 0.05)。结论 除了上呼吸道感染方面,伴有急性期疼痛的GBS患者在临床特征和预后方面与不伴疼痛者无差异,建议对GBS的类型、分级作进一步细化研究。
【关键词】 吉兰-巴雷综合征;急性期疼痛;临床意义;抗神经节苷脂抗体
Incidence and clinical significance of acute pain in patients with Guillain-Barré syndrome in Southwestern Shandong province of China: 226 cases of a single-center study Zeng Jianrui△, Song Jin, Zhang Guorong, Song Yan, Qiao Baojun, Wang Yuzhong. △Cheeloo College of Medicine, Shandong University, Jinan 250012, China
Corresponding author,Wang Yuzhong,E-mail: wangyuzhong_ni@163.com
【Abstract】 Objective To investigate the incidence of pain in patients with Guillain-Barré syndrome (GBS) during acute phase and analyze its relationship with clinical features, clinical variants and anti-ganglioside antibodies in patients from Southwestern Shandong province, aiming to explore the clinical significance of acute pain in GBS. Methods 226 patients with GBS were enrolled in this prospective observational clinical study. Clinical data were collected, and all patients were followed up for one year. The differences in clinical features, clinical variants and anti-ganglioside antibodies between patients with and without pain during acute phase were analyzed. Results Among 226 GBS patients, 121 were male and 105 were female. 45 patients (19.9%) had pain during acute phase, 46.5% (n = 105) developed antecedent infection, 82.7% (n = 187) experienced limb weakness and 51.8% (n = 117) had sensory deficits. 73.2% (145/198) presented with albuminocytological dissociation in the cerebrospinal fluid. 46.8% (96/205) were positive for anti-ganglioside antibody IgG. 44.7% (n = 101) were diagnosed with classic motor-sensory GBS and 39.4% (89/226) with pure motor GBS. The proportion of upper respiratory tract infection in GBS patients with pain was significantly lower than that in those without pain (P = 0.029). There was no significant difference in clinical features, clinical variants and positive rate of anti-ganglioside antibodies between patients with and without pain during acute phase (all P > 0.05). Conclusions Except for the upper respiratory tract infection, no significant difference is observed in clinical features and prognosis between GBS patients with and without pain during acute phase. The types and classifications of GBS deserve further validation.
【Key words】 Guillain-Barré syndrome; Pain during acute phase; Clinical significance; anti-ganglioside antibody
吉兰-巴雷综合征(GBS)是一种神经科常见的、自身免疫介导的周围神经病[1]。一般认为,病原体诱导人体自身免疫性抗体的产生继而引发周围神经髓鞘和(或)轴索的损害是GBS发病的基本机制[2]。GBS典型的临床表现为四肢无力、伴或不伴四肢末端手套、袜套样感觉障碍。疼痛是一种由疾病或不良的外部刺激引发的特殊类型的感觉,其在GBS患者中并不少见。GBS患者常见的疼痛表现包括关节痛、肌肉痛、头痛及神经痛,是与四肢末端手套、袜套样感觉障碍显著不同的临床症状[3]。研究表明,年龄、腹泻、从肢体无力到入院的时间间隔、入院时的肢体肌力以及颅神经损害(尤其是面神经麻痹和球麻痹)均是影响GBS患者病情进展以及预后评估的重要指标[1]。一项国际性多中心、前瞻性临床研究——国际GBS预后研究(IGOS)显示,在西方国家,GBS患者急性期疼痛的发生率高达58%,而亚洲国家的发生率为12%[4]。目前,急性期疼痛的发生对GBS患者发病及预后评估的意义尚不明确。本研究旨在研究GBS患者急性期疼痛发生的比例以及伴与不伴疼痛患者在临床特征、临床分型及抗神经节苷脂抗体阳性率方面的差异,从而探讨急性期疼痛在GBS发病及预后中是否具有临床意义。
对象与方法
一、研究对象
自2013年10月开始本课题组展开旨在明确GBS患者前驱感染谱的前瞻性、观察性临床研究,截至撰稿日共纳入患者306例。该研究已获得济宁医学院附属医院医学科学研究伦理委员会批准(批件号:2013B017、2016B006)并获得患者本人或其监护人的知情同意。本研究从中选取2013年10月至2019年12月期间就诊于济宁医学院附属医院的243例GBS患者为研究对象。入组标准:①符合国际GBS及其变异型的诊断标准;②急性期入院[1, 6]。排除标准:①慢性脱髓鞘型多发性神经病等慢性周围神经疾病;②患异常卟啉代谢病;③有白喉杆菌感染史;④被明确诊断的肉毒杆菌感染、脊髓灰质炎、有机磷中毒、铅中毒或癔病;⑤有慢性疼痛及其他可引发疼痛的基础疾病;⑥有特殊药物、毒物的接触史或使用史。其中17例患者因随访中被确诊为其他疾病而排除入组,最终纳入样本量为226例,其中80例GBS患者同时加入了IGOS研究(2016年10月至2019年12月)[5]。
二、资料收集
收集研究对象的临床资料和静脉血标本。静脉血标本均于治疗前收集并经离心后分离上层血清,分装后保存于-80 ℃冰箱。收集的临床资料包括:年龄、性别、发病前4周内前驱感染史、肢体无力情况、感觉障碍、颅神经损害症状(眼外肌麻痹、面神经麻痹、球麻痹等)、共济失调、是否需机械通气、临床分型、Erasmus GBS呼吸功能不全评分(EGRIS)、Erasmus GBS预后评分(mEGOS)、腱反射、疼痛、电生理分型(参照Hadden标准)、脑脊液蛋白-细胞分离情况、入院残疾评分(GBS-DS)、高峰期和发病1年后GBS-DS[1, 7-10]。98%(221/226)患者完成了1年随访。GBS中的感觉障碍定义为:四肢远端的手套或袜套样感觉减退[1]。急性期疼痛的定義为GBS发病后4周内新出现的任意部位的疼痛,下文所指疼痛均为急性期疼痛[7]。
三、抗神经节苷脂IgG抗体检测
为明确疼痛发生的原因,对患者血清进行7种抗神经节苷脂IgG抗体测定,包括:单唾液酸四己糖神经节苷脂(GM1)、GM1b、双唾液酸四己糖神经节苷脂-a(GD1a)、GD1b、三唾液酸四己糖神经节苷脂-a(GT1a)、半乳糖胺-GD1a(GalNAc-GD1a)、四唾液酸四己糖神经节苷脂-b(GQ1b)。参照以往流程进行操作[11]。本研究设立阳性对照、阴性对照进行质量控制。以空白对照作为参照,吸光度值> 0.1视为阳性结果。
四、统计学处理
使用SPSS 20.0进行分析。符合正态分布的计量资料以 表示,2组间比较采用两样本t检验。非正态分布计量资料采用M(P25, P75)表示,组间比较采用Mann-Whitney U检验进行秩和检验。分类变量用例(%)表示。GBS中伴疼痛者和不伴疼痛者在前驱感染、临床特征、抗神经节苷脂抗体和电生理分型方面的差异以及不同临床分型的GBS患者中疼痛的发生率、不同抗神经节苷脂IgG抗体阳性的GBS患者中疼痛的发生率均用χ2检验比较。双侧P < 0.05为差异有统计学意义。
结 果
一、GBS患者一般资料
226例GBS患者临床资料见表1。51.8%(117/226)的患者存在感觉障碍,19.9%(45/226)存在疼痛,11.9%(27/226)同时合并感觉障碍和疼痛。不伴疼痛者中前驱上呼吸道感染的比例更高,伴与不伴疼痛者的其余临床特征比较差异无统计学意义(P均> 0.05)。
二、GBS临床分型与疼痛的关系
根据受累部位的不同,将226例GBS患者分为经典型(运动-感觉)(101例,44.7%)、纯运动型(89例,39.4%)、纯感觉型(8例,3.5%)、米勒-费舍尔综合征(MFS)(8例,3.5%)、急性眼外肌麻痹(8例,3.5%)、双侧面瘫伴上肢远端感觉异常(5例,2.2%)、GBS/MFS重叠(3例,1.3%)、急性吞咽无力(3例,1.3%)、Bickerstaff脑干脑炎(1例,0.4%)。疼痛主要见于经典型和纯运动型的患者,其比例分别为24%和20%,2组比较差异无统计学意义(χ2=0.344,P = 0.558),见图1。其余组别因例数少未进行比较。
三、抗神經节苷脂抗体与疼痛的关系
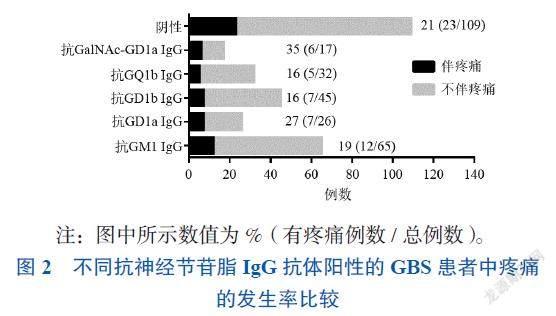
对90.7%(205/226)患者血清标本进行了抗神经节苷脂IgG抗体测定,205例患者中疼痛的发生率为18.5%(38/205)。总的抗神经节苷脂IgG阳性率为47% (96/205),其中抗GM1 IgG阳性65例、抗GD1a IgG阳性26例、抗GD1b IgG阳性45例、抗GQ1b IgG阳性32例、抗GalNAc-GD1a IgG阳性17例、抗GM1b IgG阳性4例、抗GT1a IgG阳性5例。不同类型抗体阳性患者中合并疼痛的情况见图2。总的抗神经节苷脂IgG抗体阳性与阴性者中疼痛发生率比较差异无统计学意义[15.6%(15/96) vs. 21.1% (23/109),χ2 = 1.014,P = 0.314]。
讨 论
GBS是一种感染后的自身免疫性疾病[2]。一项日本研究显示,68%的轴索型GBS患者有前驱胃肠道感染,65%的MFS患者有上呼吸道感染[12]。本课题组前期研究显示,中国鲁西南地区54% GBS患者中有血清学检测证实的前驱感染[9]。目前已经证实,空肠弯曲菌感染与运动轴索型GBS密切相关;巨细胞病毒感染相关性GBS患者常表现为严重的运动、感觉障碍、脱髓鞘型电生理表现和抗GM2抗体阳性;流感B病毒感染相关性GBS表现为纯运动型[1, 9]。除了遗传因素,不同国家和地区经济、卫生、环境条件的不同而导致的GBS相关的前驱感染谱的差异可能是导致GBS患者临床特征呈现地域性差异的最重要原因[9]。本研究中,伴与不伴疼痛者在前驱事件(上呼吸道感染)方面有差异。在西方国家,GBS患者在发病早期疼痛的发生率超过50%,而在整个病程中疼痛发生率高达72% [9]。本研究纳入的鲁西南地区GBS患者疼痛发生率为19.5%(44/226)。一项来自四川大学华西医院的研究显示GBS患者疼痛的发生率为34.5%(87/252),但该研究纳入的是发病前2周内出现疼痛的病例(29例) [13]。笔者认为,除了遗传易感性的影响,不同国家及地区间GBS相关前驱感染谱的差异可能是造成GBS患者疼痛发生率有显著性差异的重要原因。
尽管Yuki等[14]在2例以疼痛为主要表现的GBS变异型患者体内发现了特异性结合皮肤中痛觉纤维的自身免疫性抗体,然而这些抗体的靶抗原并不明确。目前在GBS中已经被充分证实有致病性作用的抗体是抗神经节苷脂抗体,如抗GM1 IgG、抗GD1a IgG与轴索型GBS即急性运动轴索型神经病的发病密切相关[2]。本研究中未显示疼痛与7种抗神经节苷脂抗体之间存在关联;未显示伴有疼痛者在年龄、性别、临床特征(包括疾病严重性)、电生理分型、临床分型以及预后方面与不伴疼痛者存在差异,这提示疼痛或是GBS的一类独特症状。本研究的结果与一项荷兰的前瞻性研究结果类似,该研究也显示疼痛与患者GBS急性期的残疾评分无相关性[3]。根据发生部位和性质的不同,GBS的疼痛可分为头痛、关节痛、肌肉痛、神经痛等,亦可根据疼痛的严重程度进行疼痛评分(1~10分)的分级[3]。本研究未对GBS患者的疼痛进行分类和分级,这或是造成阴性结果的原因。有研究表明,脱髓鞘型GBS患者中脑脊液蛋白水平与疾病严重性呈正相关[15]。四川大学华西医院的研究表明GBS中疼痛的发生与脑脊液蛋白浓度呈正相关[13]。本研究未显示伴与不伴疼痛者脑脊液蛋白水平的差异。造成本研究与华西医院研究结果差异的原因可能与疼痛患者的纳入标准不一致有关。因此,疼痛与脑脊液蛋白水平的关系尚需进一步大样本量研究证实。
综上所述,本研究仅显示伴有疼痛的GBS患者中前驱事件为上呼吸道感染的占比低于不伴疼痛者,未显示两者间的其他差异。本研究的局限性在于GBS患者疼痛数据通过电子病历收集,不排除因记录者记录不全或者未记录而导致阴性结果的可能。此外,本研究没有分析GBS患者在恢复期、后遗症期的疼痛以及不同类型、不同分级疼痛与临床特征及预后的影响。鉴于此,有必要进一步开展前瞻性研究筛选与疼痛发生有关的致病性抗体并系统性研究不同类型/分级的疼痛在GBS患者发病、病情演变及预后中的意义。
参 考 文 献
[1] Leonhard S E, Mandarakas M R, Gondim F A A, et al. Diagnosis and management of Guillain-Barré syndrome in ten steps. Nat Rev Neurol, 2019,15(11): 671-683.
[2] Malek E, Salameh J. Guillain-Barré syndrome. Semin Neurol, 2019,39(5): 589-595.
[3] Ruts L, Drenthen J, Jongen J L, et al. Pain in Guillain-Barré syndrome: a long-term follow-up study. Neurology, 2010,75(16):1439-1447.
[4] Doets A Y, Verboon C, van den Berg B, et al. Regional variation of Guillain-Barré syndrome. Brain, 2018,141(10):2866-2877.
[5] Jacobs B C, van den Berg B, Verboon C, et al. International Guillain-Barré syndrome outcome study: protocol of a prospective observational cohort study on clinical and biological predictors of disease course and outcome in Guillain-Barré syndrome. J Peripher Nerv Syst,2017,22(2):68-76.
[6] Asbury A K, Cornblath D R. Assessment of current diagnostic criteria for Guillain-Barré syndrome. Ann Neurol,1990,27 Suppl: S21-S24.
[7] Wakerley B R, Uncini A, Yuki N. Guillain-Barré and Miller Fisher syndromes--new diagnostic classification. Nat Rev Neurol,2014,10(9):537-544.
[8] 喬保俊,宋进,徐冉冉,等. EGRIS和mEGOS评估中国吉兰-巴雷综合征患者发生机械通气风险及预后的预测价值. 中国神经免疫学和神经病学杂志,2021,28(2):103-109.
[9] Hadden R D, Cornblath D R, Hughes R A, et al. Electrophysiological classification of Guillain-Barré syndrome: clinical associations and outcome. Plasma Exchange/Sandoglobulin Guillain-Barre Syndrome Trial Group. Ann Neurol,1998,44(5):780-788.
[10] Fokke C, van den Berg B, Drenthen J,et al. Diagnosis of Guillain-Barré syndrome and validation of Brighton criteria. Brain, 2014,137(Pt 1):33-43.
[11] Hao Y, Wang W, Jacobs B C, et al. Antecedent infections in Guillain-Barré syndrome: a single-center, prospective study. Ann Clin Transl Neurol,2019,6(12):2510-2517.
[12] Matsui N, Nodera H, Kuzume D, et al. Guillain-Barré syndrome in a local area in Japan, 2006-2015: an epidemiological and clinical study of 108 patients. Eur J Neurol, 2018,25(5):718-724.
[13] Yao S, Chen H, Zhang Q, et al. Pain during the acute phase of Guillain-Barré syndrome. Medicine (Baltimore), 2018,97(34): e11595.
[14] Yuki N, Chan A C, Wong A H Y, et al. Acute painful autoimmune neuropathy: a variant of Guillain-Barré syndrome. Muscle Nerve, 2018,57(2) :320-324.
[15] 冯淑兴,梁银杏,赖重媛,等. AIDP神经电生理特征与临床表现的相关性——附36例报告. 新医学,2017,48(11):790-795.
(收稿日期:2021-08-21)
(本文编辑:洪悦民)
