慢性阻塞性肺疾病急性加重期合并侵袭性肺曲霉病患者临床特征及预后分析
2022-03-26徐香菊孙慧丽
孙 军,徐香菊*,孙慧丽
(1.菏泽市立医院 山东菏泽274000;2.东明县妇幼保健院)
慢性阻塞性肺疾病(COPD)以持续气流受限为特征[1],因COPD病情较隐匿,通常患者就医时已发展成不可逆性,病情恶化导致患者肺结构改变,同时使气道黏膜屏障功能以及纤毛摆动功能发生障碍,极易出现急性加重、肺部感染等,从而导致高病死率。对急性加重期COPD患者需静脉使用抗生素、皮质类固醇等临床治疗,使曲霉等真菌感染概率大大增加,同时增加COPD合并侵袭性肺曲霉病(IPA)的发病率[2]。有研究报道,COPD合并IPA的病死率显著高于单纯COPD患者,认为其原因病情确诊及治疗延迟有关[3-4]。临床发现,COPD合并IPA患者临床表现及影像学检查均无特异性表现,因此,通常在较长时间的治疗后给予确诊,导致抗真菌治疗的延迟,从而使病死率增加。本研究通过分析COPD急性加重期合并IPA患者临床特征、高危因素以及预后情况,为侵袭性肺曲霉病的防控提供理论依据,提高临床对本疾病的认识,从而做好早发现、早治疗,改善预后。现报告如下。
1 对象与方法
1.1 调查对象 选择2017年1月1日~2020年12月1日接受治疗的COPD急性加重期合并IPA患者18例为观察组。纳入标准:①符合COPD合并侵袭性肺曲霉病诊断标准[5]者;②临床表现呼吸困难者;③肺功能检查,第一秒用力呼气容积占其预计值的百分比(FEV1/FVC%)<0.7者。排除标准:①入院前3个月内接受过高剂量的免疫抑制剂治疗者;②患有嗜中性粒细胞减少症者;③患有血液系统疾病、恶性肿瘤者;④实体器官移植、造血干细胞移植者;⑤临床资料不完整者。男17例、女1例,年龄61~90(74.5±7.6)岁。随机抽取同期200例COPD未合并侵袭性肺曲霉病患者为对照组,男170例、女30例,年龄59~90(73.2±6.7)岁。两组一般资料比较差异无统计学意义(P>0.05)。本研究经医院医学伦理委员会知情同意。
1.2 调查方法 记录两组临床表现、CT影像学表现,临床表现发热、呼吸困难等;CT影像学表现包括病灶数目及特点。对患者年龄≥60岁、住院时间≥20 d、糖尿病史、有创操作、机械通气、使用类固醇≥2周、使用抗生素≥2周高危因素进行单因素,并多因素Logistic分析。给予观察组抗真菌治疗并观察预后。
1.3 统计学方法 采用SPSS 18.0统计软件进行数据处理。计数资料以百分比表示,采用χ2检验;多因素采用Logistic回归分析。以P<0.05为差异有统计学意义。
2 结果
2.1 两组临床表现比较 见表1。

表1 两组临床表现比较
2.2 两组CT影像学表现比较 见表2。
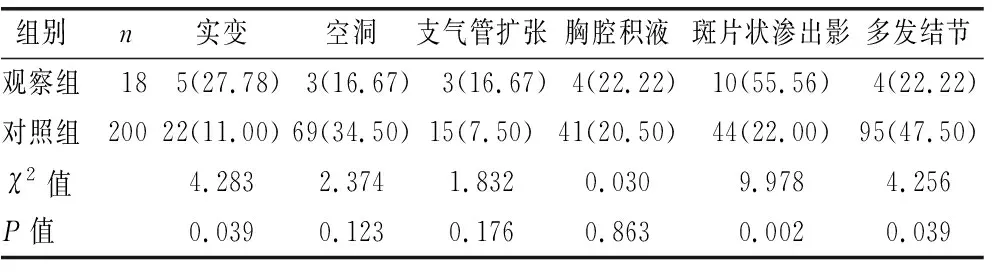
表2 两组CT影像学表现比较[例(%)]
2.3 两组相关危险因素的单因素分析 见表3。

表3 两组相关危险因素的单因素分析[例(%)]
2.4 COPD合并IPA患者Logistic回归分析 将单因素分析中6个可能与COPD合并IPA的危险因素进行Logistic回归分析,结果显示有创操作、机械通气、使用类固醇≥2周、使用抗生素≥2周为COPD合并侵袭性肺曲病发生的独立危险因素(P<0.05),见表4。

表4 COPD合并IPA患者Logistic回归分析
2.5 治疗与预后 对观察组进行抗真菌治疗,使用伏立康唑16例,使用卡泊芬净1例,使用伏立康唑联合卡泊芬净1例,病死率为44.44%(8/18),在结束治疗前死之;治疗有效率为55.56%(10/18),在接受治疗后,患者临床表现与CT影像学均明显改善。
3 讨论
侵袭性肺曲霉病是肺实质伴随曲霉菌出现的一种机会性的真菌感染情况,主要与人体的免疫状态及其他身体状态如基础疾病有直接关系[6]。有研究发现,曲霉菌气道定植与慢性肺病的发生具有共同的特征[7]。临床已证实,COPD是IPA高风险人群,而合并IPA会导致COPD病情加重影响预后,从而出现恶性循环。COPD合并IPA者临床表现与影像学表现不具有特异性,容易低估此类病例。有一项研究发现,25%的COPD合并IPA者能从下呼吸标本中分离出曲霉菌,在长时间接受类固醇皮质激素治疗同时,出现进行性肺部影像学改变的侵袭性肺曲霉病患者更常见[8]。由此可见,对COPD合并IPA进行有效积极的预防具有重要的临床价值。
本研究所纳入的18例COPD急性加重期合并IPA患者,其中83%患者长期使用过类固醇或抗生素治疗。长期使用激素会导致机体免疫力受损,影响中性粒与单核巨噬细胞吞噬结果;同时会阻碍淋巴细胞的构造,抑制抗体产生,从而使宿主抗体抗原反应力降低[9]。而抗生素会致菌群失调,细菌被大量杀死后真菌得以繁殖,从而导致机会性致病真菌感染[10]。有研究认为,在入院前长时间使用等效剂量的激素或抗生素,会增加侵袭性肺曲霉病的发生率[11-12]。本研究通过Logistic分析得出,长期使用类固醇激素或抗生素治疗是COPD急性加重期合并IPA的高危独立影响因素,增加发病率。此外,有创操作与机械通气会增加COPD合并IPA的发病率,通过查阅相关文献认为,可能是因为侵入性的操作会导致机体黏膜屏障变弱,使病原微生物能够轻易侵入机体,从而为曲霉菌的生长创造有利条件[13-14]。
有研究显示,未合并IPA的COPD患者与合并者临床表现不具有特征,主要类似咳嗽、咳痰、发热、胸闷等,但与COPD未合并IPA患者相比,合并IPA患者出现咳嗽、咳痰表现,且出现发热、呼吸困难、咯血的症状明显高于COPD未合并IPA患者。有报道认为,在COPD合并IPA患者中发生咯血有一定的提示意义[15-16]。经研究认为,在COPD合并IPA中呼吸困难及发热具有一定的提示意义。最新指南提出,胸部CT是诊断侵袭性肺曲霉病的重要工具之一。较常见的放射学表现为浸润影,而晕圈征、新月征则为典型的放射学表现。有研究认为,非中性例细胞减少IPA患者晕圈征、新月征的敏感性均较低[17]。本研究结果显示,在COPD急性加重期合并IPA患者影像学中斑片状渗出影最常见,且CT表现实变、多发结节较COPD未合并IPA患者高,而对典型的晕圈征、新月征较少,此结论与文献报道相符。
对疑似COPD合并IPA患者进行抗真菌治疗的存活率明显高于确诊后进行抗真菌治疗的存活率。由此可见,对有危险因素且抗菌治疗效果不佳,高度疑似的侵袭性肺曲霉病患者早期进行抗真菌治疗具有重要的临床意义。本研究中,对18例COPD急性加重期合并侵袭性肺曲霉病患者进行抗真菌治疗,其中有8例患者在结束治疗前死亡,判定治疗失败;有10例患者经抗真菌治疗后,其临床症状与影像学均显著改善,则判定为治疗成功。而在治疗失败患者中,绝大多数患者待GM试验及培养结果确诊后给予抗真菌治疗。在发现有高危因素、临床症状及影像学改变,且抗细菌治疗后无显著效果后给予抗真菌,从而导致预后效果良好。
综上所述,咯血、呼吸困难、发热等症状对COPD合并侵袭性肺曲霉病具有一定的提示作用,影像学以实变、斑片状渗出影、多发结节常见。因此,临床对高度疑似合并IPA的患者尽早给予抗曲霉治疗,有利于改善COPD合并IPA的预后,从而降低病死率。
