腹泻型肠易激综合征病例证素分布及用药规律研究
2022-03-24林欣蓉郭绍举李海文张伟健潘华峰
林欣蓉,郭绍举,李海文,张伟健,潘华峰
(1.广州中医药大学,广东广州 510405;2.深圳市中医院,广东深圳 518033;3.广州中医药大学第四临床医学院,广东深圳 518033)
肠易激综合征(irritable bowel syndrome,IBS)是消化专科门诊常见的功能性肠病,以反复腹痛伴排便异常或排便习惯改变为特征,无可解释的特征性形态学改变和生化异常[1]。该病病程长、症状反复,多在用药后缓解,停药后反复,严重影响患者的生活质量,同时也造成较大的社会经济负担[2]。其病因及发病机制至今未明,缓解病情、减少复发、提高生活质量是治疗的主要目标[1],个性化对症处理是治疗的趋势[3]。其中,腹泻型肠易激综合征(diarrhea-predominant irritable bowel syndrome,IBS-D)在我国最为常见。近年来中医药治疗IBS-D的进展较快,在罗马Ⅳ指南中也提及中草药治疗该病有较好疗效[4]。尉秀清等[5]的研究表明,近年来该病在岭南地区有较高的发病率。因此,探讨岭南地区IBS-D的中医药治疗进展,对于提高临床疗效、改善患者生活质量、降低公共医疗卫生支出等均具有重要的现实意义。
中医学虽无IBS-D病名,但根据该病的主要临床表现,可将其归属于“泄泻”“飧泄”等范畴。“飧泄”始载于《素问·太阴阳明论》,书中载:“饮食不节,起居不时者,阴受之……下为飧泄”[6]。《景岳全书》进一步提出:“泄泻之本,无不由于脾胃”[7]。可见脾弱则消化健运不行,水谷不能运化,内停而成湿,湿胜则濡泄。目前,中医基本认为IBS-D的泄泻的主要病机是脾虚湿盛,但临床发现,IBS-D反复延绵,单纯按泄泻健脾祛湿治疗,效果欠佳;该病病机多变,可见气郁、阳虚等病理因素的兼夹转化。虽针对肠易激综合征有2017年的中医共识意见[1],但近年来临床上IBS-D的治疗进展很快,各家辨证用药多种多样,却未有新的共识。为进一步阐明目前岭南地区IBS-D的病因病机及用药规律,本研究统计分析近9年来深圳市中医院脾胃科门诊治疗该病的相关病例的年龄、性别、中医证型、证候要素及用药分布情况,以期为岭南地区IBS-D的中医诊疗用药提供参考,从而更好地发挥中医药的防治作用。现将研究结果报道如下。
1 对象与方法
1.1 研究对象所有病例均来源于2011年9月至2019年9月就诊于深圳市中医院脾胃科门诊且明确诊断为IBS-D的患者,共1 726例。其中,男1 075例,女651例;年龄最大91岁,最小5岁,平均年龄42.05岁。
1.2 诊断标准西医诊断标准:参照中华中医药学会脾胃病分会制定的《肠易激综合征中医诊疗共识意见(2017)》[1]中有关IBS-D的诊断标准。中医辨证标准:参照《中华人民共和国国家标准-中医临床诊疗术语·证候部分》(1997年版)[8]中有关“泄泻”的中医证型标准。
1.3 纳入标准①采用中医药治疗的原发初诊泄泻病例;②中医第一诊断为“泄泻”;③西医第一诊断为IBS-D;④中医证型明确;⑤中药组成具体;⑥采用中药汤剂治疗的病例。
1.4 排除标准①纯西医治疗的泄泻病例;②有消化系统器质性疾病的病例;③近期有服用可能影响胃肠道功能药物(如抑酸剂等)的病例;④合并有重要脏器严重疾病及精神类疾病的病例。
1.5 研究方法
1.5.1 研究内容对深圳市中医院2011年9月~2019年9月收治的符合纳入标准且确诊为IBS-D的1 726例患者的性别、年龄、证候类型、证素和用药分布情况进行回顾性分析。
1.5.2 资料预处理根据《中华人民共和国国家标准-中医临床诊疗术语·证候部分》(1997年版)[8]及《肠易激综合征中医诊疗共识意见(2017)》[1]对病例的中医证型进行规范,如将“脾虚蕴湿”统一为“脾虚湿盛”等;根据《中华人民共和国药典》(2015年版)[9]对中药名称作统一规范处理,如将“川藿香”“苏藿香”等统一为“藿香”等。
1.5.3 统计方法应用SPSS 26.0统计软件进行数据的统计分析。计数资料用率或构成比表示,中医证型分布、病位证素、病性证素分析及用药规律分析均采用描述性分析。
2 结果
2.1 IBS-D患者性别、年龄分布情况1 726例患者中,男1 075例(占62.2%),女651例(占37.7%),男女比例为1.651∶1。患者年龄分布在5~91岁之间,年龄最大91岁,最小5岁,平均年龄为42.05岁。患者不同年龄段发病情况见表1。

表1 腹泻型肠易激综合征(IBS-D)不同年龄段发病情况Table 1 The incidence of diarrhea-predominant irritable bowel syndrome(IBS-D)in the patients with various age groups
2.2 IBS-D患者中医证型分布情况1 726例患者中,共涉及证候类型12种,总频次为1 726次。出现频次较高的前3种证型依次为脾虚湿盛、肝郁脾虚、脾胃虚寒。其中出现频次>20次的8种证候类型分布见表2。

表2 腹泻型肠易激综合征(IBS-D)中医证型分布情况Table 2 Distribution of TCM syndrome types in IBS-D patients
2.3 IBS-D患者证素分析
2.3.1 IBS-D病位证素分析1 726例患者共涉及病位证素6个,总出现频次为2 601次,其中以脾、肝、胃、大肠、肾为常见病位证素。IBS-D患者的病位证素分布情况见表3。

表3 腹泻型肠易激综合征(IBS-D)病位证素分布情况Table 3 Distribution of disease-location syndrome elements in IBS-D patients
2.3.2 IBS-D病性证素分析1 726例患者共涉及病性证素6个,总出现频次为2 232次,其中前3位依次为气虚、湿、气滞。IBS-D患者的病性证素分布情况见表4。

表4 腹泻型肠易激综合征(IBS-D)病性证素分布情况Table 4 Distribution of disease-nature syndrome elements in IBS-D patients
2.4 IBS-D用药规律分析
2.4.1 IBS-D用药频次统计1 726例患者中共涉及中药224味,使用频次共24 924次;其中白术使用次数最多,其次为茯苓、陈皮、石榴皮、诃子、党参等。使用频次≥300次的26味中药频次和频率分布情况见表5。
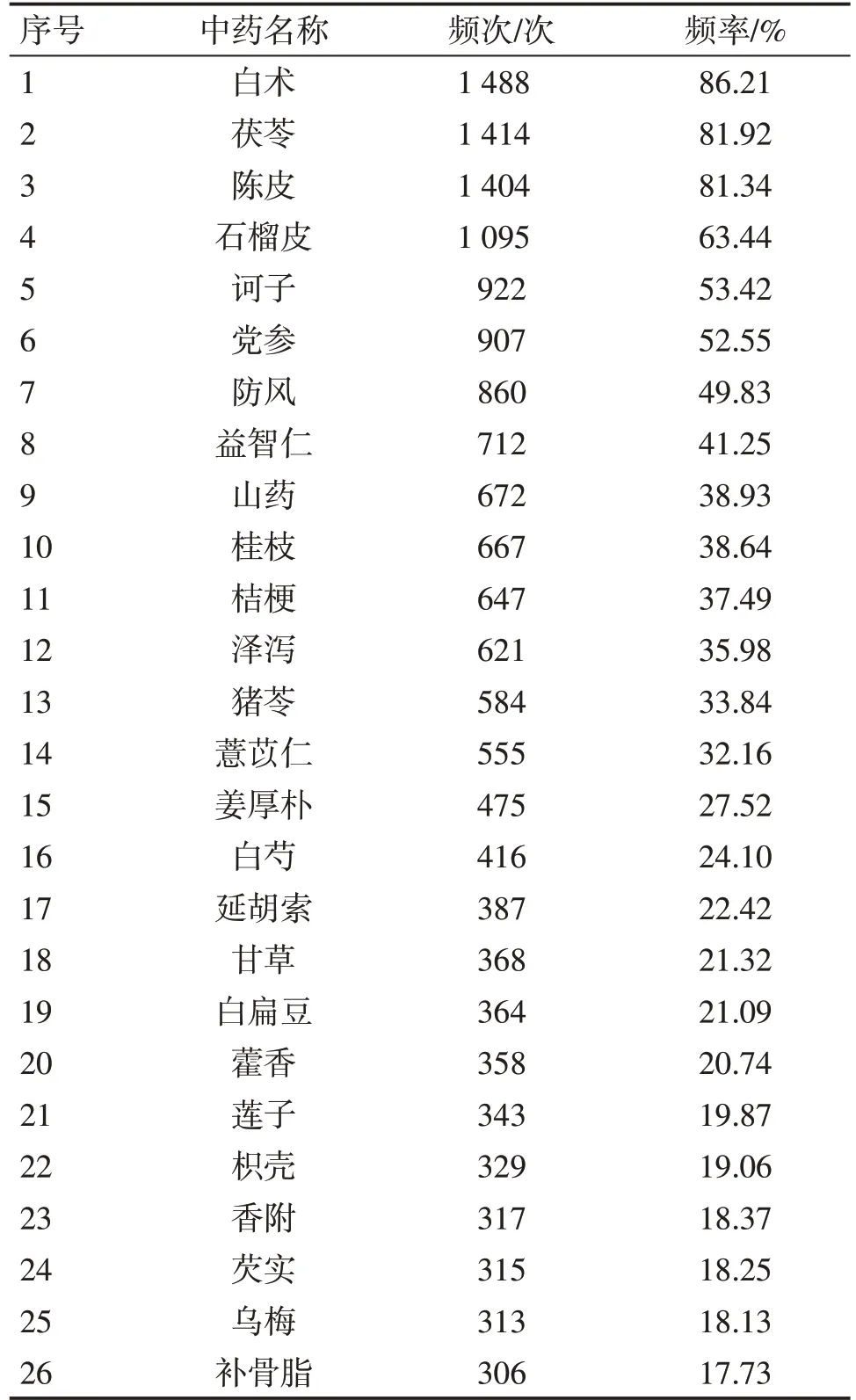
表5 腹泻型肠易激综合征(IBS-D)治疗中使用频次≥300次的中药Table 5 Distribution of herbs with the frequency≥300 times for the treatment of IBS-D
2.4.2 IBS-D各证型用药分布基于表2的证型统计结果,分别统计1 726例患者中各证型使用频率最高的前8位药物,其中IBS-D的8种常见证型的用药分布情况见表6。

表6 腹泻型肠易激综合征(IBS-D)8种常见证型的用药分布情况Table 6 Distribution of the herbs for the treatment of 8 common syndrome patterns of IBS-D
3 讨论
本研究对腹泻型肠易激综合征(IBS-D)患者的性别和年龄分布的分析结果显示,20~39岁的青年阶段为IBS-D发病的高风险时期,这可能与深圳地区年轻人多、饮食不规律、生活节奏快、精神压力大有关。因此,该年龄段需防治结合,以防为主,注重个体化治疗,注重调整生活方式、饮食习惯、情绪心理,倡导戒烟酒、足睡眠、勤疏导,从而有利于改善症状[1-3]。研究结果显示40~59岁患者人群高居第2位,从侧面体现了IBS-D的发病人群在青壮年均多发。基于中医“治未病”理论,该年龄段的缓解期患者可予中医药及外治法干预,在调畅情志、做好健康教育的同时,可运用针刺、温针灸等外治法[10-11]以缓解患者的身心症状和提高患者的生活质量。
证候类型的统计结果显示,IBS-D在本院临床上常见的5种中医证型分别为脾虚湿盛、肝郁脾虚、脾胃虚寒、肠道湿热、脾肾阳虚证。中医学认为,泄泻之本与脾胃相关,由于本虚、久病、暴食等损伤脾胃,致脾失健运,形成水湿、痰瘀、食积等病理产物,阻滞中焦气机,导致肠道功能紊乱而发为腹泻。正如《素问·脏气法时论》所言:“脾病者,虚则胀满,肠鸣飱泄,食不化”[6]。亦如《景岳全书》所言:“若饮食失节,起居不时,以致脾胃受伤,则水反为湿,谷反为滞,精华之气不能输化,乃致合污下降而泻痢作矣”[7]。故可推测脾胃虚弱是该病的始动因素。然而,《丹溪心法·六郁》认为“气血冲和,万病不生,一有拂郁,诸病生焉”[12],《景岳全书·泄泻》则提出“反遇怒气变作泄泻者……此肝脾二脏之病也。盖以肝木克土,脾气受伤而然”[7],提示人身诸病,尤其如IBS-D的长期泄泻,不可忽略肝郁因素。肝郁可贯穿于IBS-D的全程,或躁怒伤肝,或肝气郁结,导致肝失疏泄,横逆犯脾,脾胃失运,而发为腹痛、腹泻。当今社会,因生活节奏快、工作压力大、作息不规律、缺乏与大自然接触等,许多人出现了不同程度的焦虑、抑郁等情绪问题。临床发现,相当部分IBS患者存在焦虑、抑郁等[13],而现代研究支持精神心理因素是部分IBS患者的发病诱因[14]。有研究[15]证实,早期的生活压力可通过NGF-TrkA信号传导破坏肠内稳态,导致肠道功能改变而可能增加包括IBS在内的胃肠道疾病的风险。美国胃肠病协会2002年对14余万例IBS患者的调查显示,超半数IBS患者存在精神心理异常,需联合抗焦虑药或抗抑郁药治疗[16]。以上说明IBS-D病程绵延,可能由肝郁引起或加重症状,亦可能因症状反复加重情绪改变,进而产生胃肠外表现,这与本病肝郁脾虚证出现频次居前两位的统计结果相符合。
病性证素的统计结果显示,出现频次居前的气虚(1 129次)和湿(681次)可能为IBS-D发生发展过程的根本原因,而气滞(582次)为其核心病机贯穿始终。肝郁克脾土,脾虚胃弱,失于运化,聚湿生痰,日久不解,郁而化热,伤及阴精,则会导致肝肾不足证;若从寒化则易伤阳,从而演化为脾肾阳虚证。中后期患者多以阳虚(372次)为主,故治疗上不可一味祛邪止泻。由此可推断,IBS-D的发病以脾虚为本,进而发展为伴有湿、郁、热等邪实因素,最后发展为阳虚、阴虚等体虚表现。该病需根据发病阶段及虚实夹杂情况,辨证施治。临床首分虚实,辨为气郁、湿热、燥热,或是气虚、阳虚、阴虚;其次分病位在脾胃、肝、肾或大肠。根据实则泻之、虚则补之的原则进行治疗。对于虚实杂夹、寒热错杂者,再因时因地根据标本缓急、寒热轻重而治。
病位证素的统计结果显示,该病的病位主要在于脾、肝,与胃、大肠、肾关系密切。脾虚占比为该病的病性证素之最。脾弱失运,水谷内停成湿,湿盛则濡泄,可见该病多由脾虚引起,故临床常从脾论治。然而,IBS-D的症状为痛泻并作,每因恼怒、紧张等情绪波动而致泄泻,腹痛即泻,泻后痛缓。《医方考》言:“泻责之脾,痛责之肝……脾虚肝实,故令痛泻。”[17]故该病亦需考虑从肝论治。肝为风木之脏,主升发,肝失条达,横逆乘脾,则气机失调;脾失健运,清气不升,则下为飱泄。因此,在治疗上,应重在脾虚,亦勿忘肝实,需根据不同症状,使用疏肝解郁、柔肝、清肝等治法,同时加用风药以胜湿[18]。总体而言,IBS-D的治疗原则主要是健脾祛湿,夹有肝郁者宜抑肝扶脾,肾阳虚衰者宜补火暖土,中气下陷者宜益气升提,虚实夹杂者需兼顾补虚祛邪,久泄不止者宜收敛固涩。同时,急性泄泻不可骤用补涩以免留寇,久泻不可过于渗利以免劫阴。
用药规律的统计结果表明,中医治疗IBS-D注重将健脾祛湿、疏肝柔肝、温补脾肾、涩肠固脱等按照发病阶段的主要特点侧重使用,先祛邪,但重顾本,根据邪实的病理属性不同,适当配伍祛湿药、疏肝药、清湿热药等;而根据病情发展增减健脾药、涩肠药、安神药等。若邪实明显,则用茯苓、泽泻以祛湿兼健脾;若见肝郁,则加防风、白芍、陈皮等疏肝胜湿。《素问·至真要大论》记载:“湿伤肉,风胜湿”,风药多指防风等,但风药多味辛走窜,过用伤阴,应病除即止;若湿热明显,加薏苡仁以清利湿热;若久泻可用石榴皮、诃子收敛涩肠;若久泄、脾虚明显,配较大剂量的党参、炒白术以健脾固本;若脾肾阳虚,配补骨脂、益智仁、肉豆蔻以散寒止泻。其中,使用频率及关联度最高的前3位中药分别为白术、茯苓、陈皮。白术味甘苦、性温,归脾、胃经,既能健脾益气,又能燥湿利水[9]。现代药理研究表明,白术挥发油中的白术多糖等成分,可通过调节部分肠道黏膜修复因子促进肠道黏膜修复,并能通过增加胸腺质量、拮抗免疫器官损伤,改善肠道黏膜免疫系统,从而对慢性肠病有提高免疫和保护胃肠黏膜等作用[19]。脾土喜燥,重用白术、茯苓,一补一利,取参苓白术散之意,健脾温阳化饮,培土制水,使水湿之邪有所出[20]。白术配干姜,可治脾胃阳虚之泻。茯苓,味甘淡、性平,可利水渗湿、健脾、宁心,用于便溏泄泻[9]。药理研究[21]表明,茯苓可能通过抑制小肠平滑肌收缩,来抑制胃排空和小肠推进而止泻,也可能通过抑制蛋白激酶B的激活来改善肠道屏障功能,同时可能通过拮抗醛固酮活性抑制肾小管对钠离子的重吸收和钾离子的排泄,从而达到“利小便而实大便”的目的。有研究[22]表明,茯苓、猪苓、泽泻等合用可促进腹泻大鼠小肠黏膜的增殖及修复。陈皮则多与防风、白芍配伍,用于治疗兼肝郁者,以此为主要组成的痛泻要方可通过脑-肠轴调节降低内脏高敏感性,改善抑郁焦虑状态[23]。Meta分析证实,痛泻要方治疗IBS-D疗效显著[24]。在总体用药上,可结合《黄帝内经》的“酸甘治体、辛散理用”的原则,因时制宜,或调和肝脾、升阳止泻,或酸甘化阴、辛散胜湿,补虚不可单用甘温,祛湿不可清利太过,疏肝切勿过用伤阴。
综上所述,本研究基于深圳市中医院近9年治疗IBS-D的病例,探索了该病的发病性别与年龄、证候类型、病性证素、病位证素等分布特点和中医用药规律,研究结果较好地反映了近年来IBS-D在岭南地区的诊治现状,可为岭南地区IBS-D的临床诊疗思路提供参考,从而更好地发挥中医药防治优势。
