进展期圆锥角膜去上皮快速角膜交联后早期角膜生物力学的变化
2022-03-23吴尚操陈翔熙秦姣王娟
吴尚操 陈翔熙 秦姣 王娟
圆锥角膜是一种以角膜进行性扩张、变薄且向前锥形突起为特征的角膜疾病,造成进行性近视和不规则散光,严重影响患者的视力和生活质量,常双侧发病,随着时间的推移而进展加重[1]。传统的圆锥角膜治疗方法包括早期配戴框架眼镜和硬性透氧性角膜接触镜(rigid gas permeable lens,RGP),病情严重无法配镜矫正后再行角膜移植手术治疗[2]。角膜交联是近年来兴起的一种治疗圆锥角膜的新方法,以核黄素作为光敏剂,采用紫外线光照射激活核黄素与角膜胶原纤维产生交联反应,从而增加角膜胶原纤维之间的共价键链接,提高角膜稳定性,阻止圆锥角膜发展,在一定程度上可减少行角膜移植手术的可能[3-5]。
角膜超微结构发生异常和生物力学稳定性下降,在圆锥角膜发展过程中起到关键作用[6]。目前临床研究评价角膜交联治疗的效果,大多从屈光状态和角膜地形图等指标来分析,从生物力学角度角度来评估角膜交联的研究还不多,本研究结合屈光和形态学指标,并从生物力学角度来评价早期进展期圆锥角膜行去上皮角膜交联治疗效果。
资料与方法
一、研究对象
前瞻性自身对照研究。选取2018年3月至2019年3月在武汉大学附属爱尔眼科医院就诊的进展期圆锥角膜患者18例(29只眼)。纳入标准:(1)进展期圆锥角膜(连续角膜地形图检查至少6个月);(2)角膜最薄点厚度(thinnest corneal pachymetry,TCP)≥400 μm;(3)无圆锥角膜之外的其他眼部疾患,无眼部相关的全身疾病;(4)1个月内无角膜接触镜佩戴史。圆锥角膜的诊断基于裂隙灯下临床体征和角膜地形图结果,并采用Amsler-Krumeich分级对圆锥角膜的严重程度进行分级:1级:平均角膜屈光度(Kmean)<48 D且角膜最薄点厚度>400 μm;2级:Kmean<53 D和/或TCP>400 μm;3级:Kmean>53 d和/或TCP 300~400 μm[7]。进展期圆锥角膜的标准为:过去1年中最大角膜曲率Kmax、散光或等效球镜增加超过1 D以上,或者矫正远视力下降2行以上[8]。排除标准:(1)有眼部外伤史、手术史、青光眼或其他眼病异常等;(2)处于角膜急性感染或者角膜水肿;(3)怀孕及哺乳期。本研究经武汉大学附属爱尔眼科医院伦理委员会批准,并遵守《赫尔辛基宣言》。所有患者术前均告知手术过程及相关并发症,并签署知情同意书。
二、检查方法
所有患者均接受详细的病史询问。术前1 d、术后1个月、3个月和6个月时分别进行详细的眼科检查,包括裸眼视力(uncorrected vusual acuity,UCVA)、最佳矫正视力(best corrected visual acuity,BCVA)(结果均换算成logMAR视力)、屈光度数检查、裂隙灯检查、角膜地形图检查(Pentacam,德国Oculus公司)、角膜生物力学检查(Corvis ST可视化角膜生物力学分析仪,德国Oculus公司)、眼前节光学相干断层扫描检查(Rtvue XR,美国OPTOVUE公司)。
三、手术方法
术前常规应用0.5%左氧氟沙星滴眼液(日本参天制药株式会社)4次/d,术前1 d。盐酸奥布卡因滴眼液(0.004 g/ml日本参天制药株式会社)表面麻醉后,上皮刮刀去除中央9 mm区域角膜上皮。VibeX Rapid核黄素(0.1%核黄素+1%羟丙基甲基纤维素溶液,德国Medio-Haus公司)滴眼,每2 min点1次,持续10 min。BSS冲洗后,应用紫外线交联加固仪(UV-X illumination system version,美国Avedro公司),波长365 nm,照射量30 mW/cm2紫外线连续照射角膜4 min,总照射能量为7.2 J/cm2。照射结束后,配戴角膜绷带镜(纯视,美国博士伦公司)。
四、术后处理
0.5%左氧氟沙星滴眼液(日本参天制药株式会社)4次/日,0.1%氟米龙滴眼液(日本参天制药株式会社)4次/d,0.3%玻璃酸钠滴眼液(日本参天制药株式会社)4次/d,氧氟沙星眼膏(日本参天制药株式会社)睡前1次。氟米龙滴眼液根据术后角膜浑浊情况决定使用时间,一般2~4周,其他药物一般1~2周。术后1周角膜上皮修复完整后,取出角膜绷带镜。术后3个月验配硬性透氧性接触镜矫正视力。
五、统计学分析方法
数据采用SPSS22.0统计学软件进行统计分析。计量资料采用Shapiro-Wilk检验是否符合正态分布,治疗前及治疗后采用配对样本t检验,对影响术后SP-A1的术前各参数分析采用分组后独立样本t检验。P<0.05为差异有统计学意义。
结 果
本研究共纳入并完成全部随访检查患者18例(29只眼),其中男性15例(83.33%),女性3例;平均年龄为(20.33±5.91)岁。按Amsler-Krumeich分级方法:1级3只眼(10.34%),2级4只眼(13.79%),3级22只眼(75.86%);其中Kmax>60 D以上者12只眼(41.3%)。
一、视力结果
角膜交联术后1个月、3个月和6个月时UCVA及BCVA均较术前改善,差异有统计学意义(P<0.05)(表1)。
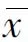
表1 进展期圆锥角膜交联术前基线和术后1、3、6个月视力、角膜地形图和生物力学结果(±s)
二、地形图结果
最大角膜曲率Kmax在交联术后1个月、3个月和6个月时均较术前有所下降,但差异无统计学意义(P>0.05)。至术后6个月时观察,Kmax较术前下降、不变及增加未超过1 D者22只眼(75.86%)。角膜最薄点厚度TCP术后1个月、3个月时较术前变薄,差异有统计学意义(P<0.05),术后6个月时角膜最薄点厚度与术前相当,差异无统计学意义(P>0.05)。角膜前表面散光各时间点结果无明显差异(见表1)。
三、生物力学结果
术后1个月时SP-A1较术前有所下降,但与术前比较差异无统计学意义;术后3个月和6个月SP-A1结果均较术前明显升高(见表1)。从SP-A1各时间点的高低图中,可见从术后1个月后开始呈逐渐升高趋势(图1)。

图1 进展期圆椎角膜交联前后各时间点SP-A1变化
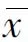
表2 进展期圆锥角膜交联术后SP-A1改善因素分析(±s)
以交联术后6个月时SP-A1是否较术前增加,将病例分为SP-A1增加组和非增加组,对术前相关指标进行独立样本t检验,SP-A1增加组的术前Kmax低于非增加组、术前SP-A1值高于后者(见表2)。
四、并发症
所有患者均顺利完成手术及随访,术后角膜混浊6例(20.1%),1例角膜中下方遗留角膜轻度瘢痕,其他均于术后3个月内消退。无角膜感染、持续性上皮缺损、角膜内皮失代偿等严重并发症发生。
讨 论
角膜交联术近年来已被证明能有效的控制圆锥角膜的发展,传统经典的3mW/cm2去上皮角膜交联法(Dresden法)因治疗时间较长,逐渐有学者发展出快速交联法(Accelerated CXL),通过增强照射功率而缩短治疗时间的治疗方案[3,9-12]。既往研究表明,快速交联法与传统角膜交联在控制圆锥角膜进展方面同样有着良好的效果[13,14]。本研究中,至术后6个月随访时22只眼(75.86%)未出现Kmax增加>1 D的情况,UCVA和BCVA均较术前改善,TCP与术前相当,这与其他A-CXL研究结果一致[15]。
本研究重点观察了进展期圆锥角膜快速角膜交联后角膜生物力学指标SP-A1变化的情况,交联术后1个月时SP-A1较术前略有下降,但与术前比较差异无统计学意义,术后3个月和6个月SP-A1均较术前明显升高,呈逐渐改善的趋势。
Corvis ST在动态检测角膜的过程中,可以高速采集角膜在额定脉冲下产生变形运动过程中的幅度、速率等大量数据,其中第一次压平角膜硬度参数SP-A1近年来发现在众多指标中能更好地反映角膜硬度情况[16,17]。Zhao等[17]研究表明,正常人群SP-A1为93.68±21.93,而圆锥角膜患者的SP-A1则明显低于正常组,且随着圆锥角膜发展加重,SP-A1越来越低。在许多体外的基础实验研究中发现,通过对角膜前部300um的角膜基质交联后可提升角膜生物力学强度超过300%[18-20]。Chang等[21]对猪角膜进行交联后发现,与单用葡聚糖组相比,核黄素交联组角膜的材料切线模量增加了(28±17)%,前300 μm内角膜基质纤维胶原结构发生了改变,其中厚度增加了5%,纤维间距没有显著变化,单位面积内纤维数量减少8%~2%,纤维间共价键形成。角膜交联术后改善角膜生物力学的机制除了可以增加胶原纤维之间的共价键,还包括诱导高分子量胶原聚合物的形成,增加化学稳定性[22];交联还可以增加前部角膜胶原纤维直径[23]。
本研究至术后6个月时SP-A1为73.71±15.50,与文献中报道的正常人群SP-A1为93.68±21.93仍有明显差距,但大多数圆锥患者交联术后的角膜扩张趋势可以得到控制,说明除了交联术后生物力学的改善之外,可能还有其他因素起到了控制圆锥角膜的作用。Sharif等[24]对正常人和圆锥角膜组织进行体外3 D培养并进行交联,对两组材料对比发现,交联后圆锥角膜组除了细胞外基质中的胶原纤维得到强化和更有效排列,其中的基质金属蛋白酶-3(matrix metalloproteinases,MMP)和MMP-9被选择性下调,从而阻止细胞外基质的降解,控制圆锥角膜的进展。
本研究的局限性主要有两点:第一,样本量相对较少从而影响了统计推断;第二,部分相对严重的圆锥角膜患者角膜生物力学测量时的波动性较大。
综上所述,去上皮快速角膜交联术后6个月内可一定程度上改善进展期圆锥角膜的生物力学,但与正常角膜相比仍有差距,其控制圆锥角膜进展的更多机制未来需进一步研究。
