儿童听力学检查注意事项
2022-03-22王卉丁海娜冀飞
王卉 丁海娜 冀飞
根据全国第二次残疾人抽样调查结果显示,目前我国现有听力残疾人2780万,其中17岁以下单纯听力残疾儿童22.15万[1]。随着新生儿听力筛查的普及,以及家庭的重视,越来越多的患儿在发现听力损失早期即选择到医院进行诊断性听力测试。儿童主、客观听力学检查,越来越多地被应用于临床。主观听力检查是通过患儿对测试信号做出的反应对整个听觉通路的测试,属于心理-物理测试法。客观听力检测是对脑干或者皮层听觉电位的记录,属于电生理检测法。客观与主观测听阈值并不完全相等,两者之间的是互相补充和验证的关系。儿童听力测试与成人相比有特殊之处,本文就儿童主、客观听力学检查中的注意事项进行陈述,供同行参考。
1 儿童主观听力检查注意事项
1.1 测试环境及测听设备的准确性
测试需要在背景噪声满足国家标准GB/T 16296.2-2016的隔声室内进行。室内的温度要适宜,不可过热或过冷。灯光不要出现亮区和暗区,否则行儿童主观测试时易产生假象。根据要求合理摆放灯箱、扬声器等。图1给出了两种儿童行为测听声场的布局方式,扬声器位置分别是90°和45°入射角。儿童测听室可放置装饰性物品,但摆放的位置不应分散患儿的注意力。检查前需要先进行仪器设备校准,可以使用自测方法,辨听耳机的声音有无变化和是否连续,观察插入式耳机有无堵塞。佩戴耳机时,需要耳机给声孔对准外耳道。
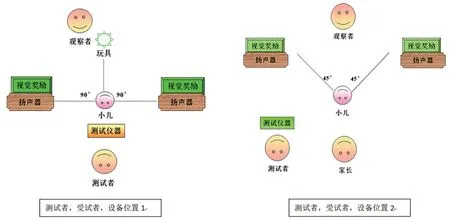
图1 儿童行为测听声场的布局方式示例
1.2 询问病史及耳道检查
在小儿听力测试工作中,与父母的问诊及交谈对准确获得小儿听力结果至关重要。问诊要全面,但也要抓住重点,在短时间内获得最多的有效信息。主要内容包括(1)患儿基本情况,如发现听力损失的时间、程度,母亲妊娠有无感染、疾病,分娩期间有无窒息、缺氧等。(2)患儿出生后有无黄疸、溶血、低体重等易引起先天性聋的高危因素,以及出生后体格生长发育、智力、听力言语发育等情况。(3)患儿有无中耳炎病史,有无腮腺炎、脑膜炎、脑外伤,是否使用耳毒性药物,有无家族遗传史。(4)患儿以前的言语情况。(5)助听器配戴史及语言康复史。
在开始听力测试前,应检查患儿外耳道有无耵聍栓塞,如有耵聍栓塞,则会影响测试结果,因此需提前处理。
1.3 患儿年龄等因素与主观检查
患儿的年龄、智力、交往能力、认知发展能力、言语发育、环境因素、家庭背景、工作人员技巧等因素都会影响检测的进程及结果的可靠性。不同年龄段儿童检查方法不同,0~6个月为行为观察测听(behavioral observation audiometry,BOA),7个月~2.5岁为视觉强化测听(visual reinforcement audiometry,VRA),2.5~6岁为游戏测听(play audiometry,PA)。有些患儿年龄较大,但是因为在认知、环境、家庭教育较差的环境中成长,无法配合游戏测听,需要使用视觉强化测听方法。因此,需要根据患儿具体情况合理且灵活地选择测听方法。
1.4 条件反射的建立
无论是视觉强化测听(VRA)还是游戏测听(PA),都要为患儿建立条件反射。通常选择听力较好耳建立条件反射,可以根据ABR或者40 Hz AERP的阈值,给予阈上20~30 dB刺激声。初始频率常规先从1 kHz开始,根据患儿听力情况也可选择2 kHz或4 kHz开始。一般为啭音,观察患儿反应,如果患儿听到声音有哭、笑或转头等任何反应,迅速亮灯箱给予视觉奖励,重复训练2~3次,直到患儿条件化完全建立。如果ABR和40 Hz AERP均未引出,不可使用气导耳机,需要使用骨导耳机,使骨振子振动颅骨进行条件化建立。后文病例中患儿气导听力差,使用骨导耳机建立条件化。测听人员需要把握建立条件反射的初始给声强度。给声过小,无法建立条件反射;给声过大,患儿易受到惊吓,无法继续测试。通过各项听力学结果综合判断患儿的听力,如通过声导抗结果及问诊预估听力;耳声发射的应用,各种常见耳聋疾病的听力学表征,根据孩子的外貌体征,判断常见的疾病或耳聋综合症,如21—三体、wandeber综合征、先心病等。
1.5 假阴性和假阳性
根据患儿的年龄等因素,测试者给予刺激声和奖励灯箱或玩具,诱导观察者引导孩子看灯箱或做出相应反应。先同时给出2~3次,之后仅给刺激声观察患儿能否主动做出反应,如果可以,可以按照测试频率进行测试。一般采用上升法寻找阈值。根据患儿状态及时间,采用填图游戏方法得到各频率结果。测试过程中可能会出现没有刺激声患儿仍做出反应,即为假阳性;如果测试中患儿出现明显可听见声音但未作出反应,即为假阴性。出现这两种情况,需要重新训练,避免规律给声,患儿反应准确时,要及时给予鼓励,改变刺激频率以及刺激声,改变反应模式。避免患儿家长对其诱导,测试人员之间要密切配合,把握给声时机。
1.6 常见问题
测试前患儿可能会出现恐惧拒绝进入测试环境或害怕灯箱内玩具,需要观察诱导者与患儿建立更亲近的关系,提前带患儿进入测试环境一起玩游戏,带患儿摸灯箱内玩具,保持玩具的多样化及神秘感,同时讲解奖励政策并出示奖励物品等。
测试时,如果患儿拒戴耳机,可以对耳机外形进行包装改造,测试人员,家长可以做示范或让配合较好患儿示范。
1.7 声场测听
声场测听是在声场中通过扬声器给声进行测听,确定受试者听阈。常用于助听器效果评估、人工耳蜗调试、评估等,部分无法用耳机测试的轻、中度听力损失患者也可以在声场下进行测试。声场测听通常采用啭音或窄带噪音或有主频的复合音,给声持续3~5秒,测试频率为0.25~4 kHz。受试者坐在声场的校准位置,面对扬声器,根据受试者年龄选择相应的测试方法,测试方法与裸耳听阈测试方法基本相同;分耳测试,需要关闭非测试耳的助听装置。
2 客观测听注意事项
2.1 检查前注意事项
客观性检查时间长,患儿在熟睡后进行检测,所以需要提前剥夺患儿睡眠。根据患儿年龄、预约时间不同,剥夺睡眠时间不同。患儿年龄大,精力越旺盛。虽然要求比较苛刻,但是为了保证患儿检查成功,避免重复预约与重复喂药,通常会按照表1的内容进行交待。

表1 推荐的睡眠剥夺准备方法
通常使用10%水合氯醛进行镇静,对于早产儿或年龄不足3个月患儿,给药为每公斤体重0.3 ml。用药后患儿可能会恶心、呕吐。3~6月龄患儿用药后,可能会出现嘴周发红现象,这是正常现象,需进行补喂时,吐多少,补多少。整个喂药时间尽量控制在3分钟内,以发挥药物最大药性。灌肠或注射睡眠药物的患儿检查过程中易清醒,或者进入睡眠时间较长。
皮肤处理时,棉球与皮肤之间有涩感,棉球在使用后,未留下油脂痕迹为最佳。处理完的皮肤可能会出现渗液现象,要时刻注意电极片是否松动,在有渗液,汗液,水渍的情况下,电极片易脱落。
检测前听耳机内声音,注意是否与平时音量相同,有无明显改变。观察耳机有无阻塞,声管与耳塞之间是否有连接管。观察患儿外耳道是否有耵聍栓塞,如果有,需要清理后重新检查。注意病例2患儿,因为没有及时发现耵聍栓塞,导致重新检查。连接电极线时将电极片连接在一起,之后再将电极片与患儿处理好的皮肤连接。避免声管与电极线缠绕,造成干扰。注意耳机不要戴反。佩戴骨导耳机时,骨振子不可碰触耳廓、枕头等。
2.2 检查过程中注意事项
检查过程中需注意患儿是否有乱动的现象,关注耳塞有无脱落。根据病史,了解患儿大概听力情况,如双侧听力差异不大,可以双耳同时检查。如果两侧差别较大,ABR,40 Hz AERP可以先从好耳开始做,检查ASSR时需要从差耳开始检查,尽可能在患儿苏醒之前足够多的获取听力结果信息。ASSR时需要从差耳开始做,尽可能在患儿苏醒前尽量多地获取听力结果信息。
2.3 检查结束
检查结束后,在系统内反复对照结果,避免出现错误。嘱咐患儿家属用温水擦拭贴有电极片的地方,轻轻除去电极片。主客观检查需要相互交叉验证。有些检查结果单位用dB nHL表示,如ABR和40 Hz AERP。有些结果用dB HL表示,如纯音测听、小儿行为测听。有些用dB HLcg表示,如ASSR校正后结果。有些用dB SPL表示,如ASSR检查给声强度。所以看结果时一定要注意避免错判。
3 听力结果综合判断(病例分析)
3.1 病例1
1岁女孩,耳蜗术前听力评估,ABR检查示双侧100 dB nHL未引出反应。40 Hz AERP检查左耳120 dB nHL,右耳120 dB nHL未引出反应。声导抗测试双耳A型曲线,声反射未引出。这种情况下,视觉强化测听无法使用常规方法进行条件化建立,可使用骨导耳机,通过振动建立条件反射,反应较好,视觉强化测听结果见图2。

图2 视觉强化测听
3.2 病例2
4岁男孩,家长发现右耳听力差1月余,言语发育好。第一次检查,ABR双侧100 dB nHL未引出反应,双侧可记录到CM波。40 Hz AERP双侧100 dB nHL。DPOAE双侧部分频率引出反应。如果是听神经病,患儿言语发育不会很好,故检查耳机,外耳道,发现左侧耳塞内有大团耵聍堵塞,清理后重新检查,左耳听力明显变化,ABR左耳结果为45 dB nHL。40 Hz AERP左侧结果为40 dB nHL。ASSR可见左侧两次结果明显差异。说明检查耳塞以及询问病史的重要性。二次ASSR检查结果见图3A、3B。

图3A 第一次ASSR

图3B 第二次ASSR结果
