子宫内膜腺肌瘤样息肉45例临床分析
2022-03-18时娟娟张丹张久严崔秀娟
时娟娟 张丹 张久严 崔秀娟
1滕州市中心人民医院妇一科,滕州 277599;2滕州市中心人民医院药学部,滕州277599
子宫内膜腺肌瘤样息肉是子宫内膜息肉的一种亚型,临床较为罕见[1]。本文回顾性分析45例子宫内膜腺肌瘤样息肉患者的临床资料,旨在为临床提供评估子宫内膜腺肌瘤样息肉风险的依据。
资料与方法
1、研究对象
2018年1月至2020年12月在济宁医学院附属滕州市中心人民医院因可疑子宫内膜息肉行宫腔镜手术治疗患者346例,全部病例均送组织病理学检查。术后组织病理学诊断为子宫内膜腺肌瘤样息肉45例(1.3%),为观察组;普通子宫内膜息肉301例,为对照组。纳入标准:术前彩超或宫腔镜检查提示宫腔占位,可疑子宫内膜息肉患者。排除标准:术后组织病理学提示子宫内膜非特异性病变(如增殖、分泌期子宫内膜),子宫内膜癌,黏膜下肌瘤,子宫内膜增生(单纯增生、复杂增生及非典型增生)患者。本研究经济宁医学院附属滕州市中心人民医院伦理委员会批准(2020-伦理审查-39)。
2、研究方法
收集并记录两组患者的资料,包括一般资料(年龄、体质量指数、孕次、产次、既往史、是否绝经以及是否有合并症),临床特征(有无临床症状,包括月经改变、阴道不规则流血及阴道排液等),术中情况(息肉直径、位置、是否单发、手术时间以及手术出血量)及术后随访情况。手术时间即放置宫腔镜器械至手术完成时间。随访时间至2021年6月。
3、统计学方法
采用SPSS 17.0进行统计学分析。符合正态分布的计量资料以(±s)描述,组间比较采用独立样本t检验。计数资料用频数和相对频数来描述,频数小于5时用χ2检验或Fisher确切概率法。P<0.05为差异有统计学意义。
结 果
1、临床资料
观察组年龄29~75岁,体质量指数19.00~34.22 kg/m2,绝经患者10例,有症状患者37例(绝经后阴道流血8例,经间期出血16例,经期延长6例,经量增多7例),有合并症患者14例(乳腺癌术后口服他莫昔芬4例,高血压7例,糖尿病2例,脑梗死1例),既往子宫黏膜下肌瘤手术史1例。
对照组年龄22~79岁,体质量指数17.91~40.75 kg/m2,绝经患者23例,有症状患者229例(经后阴道流血36例,经间期出血9例,经期延长29例,经量增多78例,阴道不规则流血75例,阴道排液2例),有合并症患者80例(乳腺癌术后口服他莫昔芬11例,高血压14例,糖尿病6例,高血压合并糖尿病4例,慢性肾炎10例,乳腺良性肿瘤25例,甲状腺功能减退10例),既往史41例(子宫内膜息肉手术史20例,异常子宫出血病史15例,甲状腺癌6例)。
两组在未孕、未育及有无症状方面比较,差异均无统计学意义(均P>0.05)。两组年龄、体质量指数、是否肥胖及是否绝经比较,差异均有统计学意义(均P<0.05),见表1。根据2003年国际生命科学学会中国肥胖问题工作组推荐的分级标准进行分级:体质量指数18.5~23.9 kg/m2为正常,体质量指数24~27.9 kg/m2为超重,体质量指数≥28 kg/m2为肥胖[2]。

表1 两组子宫内膜息肉行宫腔镜手术治疗患者的临床资料比较
2、术中发现
手术行宫腔镜电切术或钳夹术。观察组息肉位于宫颈管26例(其中6例脱出宫颈外口),宫底部8例,宫角部6例,宫体部5例。息肉直径0.9~6.8 cm,单发42例,手术出血量1~10 ml,手术时间8~50 min。对照组息肉位于宫颈管96例(其中13例脱出宫颈外口),宫底部145例,宫角部13例,宫体部47例。息肉直径0.6~6.7 cm,单发165例,手术出血量1~20 ml,手术时间8~55 min。两组手术出血量及手术时间的比较,差异均无统计学意义(均P>0.05),但两组在息肉直径及是否单发比较,差异均有统计学意义(均P<0.05)。见表2。
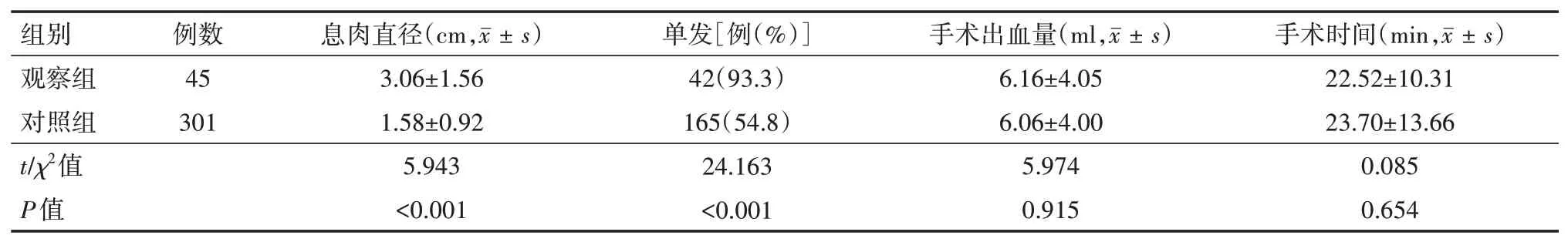
表2 两组子宫内膜息肉行宫腔镜手术治疗患者的术中情况比较
3、术后病理及随访
观察组1例术后组织病理学提示子宫腺肌瘤样息肉合并子宫内膜非典型增生,1例合并子宫内膜复杂性增生。两例患者均为绝经后女性,术后均行腹腔镜全子宫及双附件切除术,术后未发现子宫内膜癌变。1例育龄期女性,病理学提示子宫内膜息肉细胞生长丰富,术后给予地屈孕酮治疗3个月,目前无复发。随访另外42例患者,随访时间5~35个月。复发2例,复发时间均为术后1年内,其中1例为绝经期合并糖尿病,1例为育龄期无合并症。2例均再次行宫腔镜电切术,再次手术中发现,2例均为单发,原发部位复发,术后病理仍提示子宫腺肌瘤样息肉,现未复发。
对照组16例术后组织病理学提示子宫内膜息肉合并子宫内膜单纯性增生。6例口服避孕药治疗,6例口服地屈孕酮治疗;4例绝经后女性合并异常子宫出血,与患者沟通后拒绝切除子宫,随访均未复发。成功随访其余患者255例,失访30例。随访时间3~38个月,复发8例,5例复发时间为术后1年,3例复发时间为术后2年。8例均未绝经,其中3例合并高血压,1例合并糖尿病,4例无合并症。2例患者予地屈孕酮治疗后宫腔占位消失,6例再次行宫腔镜电切术。再次手术发现,2例为单发,4例为多发;1例患者原发部位复发,5例其他部位复发。术后病理仍为子宫内膜息肉,随访至今未复发。
讨 论
子宫内膜腺肌瘤样息肉是子宫内膜息肉的一种特殊类型。虽然子宫内膜息肉常见,但子宫内膜腺肌瘤样息肉很少被发现,多于术后病理确诊[3]。
子宫内膜腺肌瘤样息肉的病理特征被广泛描述,但发病机制及高危因素尚不清楚。多数研究认为其发生与长期雌激素刺激相关,其他高危因素包括肥胖及他莫昔芬的使用[4]。王蛟和杨清[5]报道该病好发于围绝经期,>50~60岁发病率最高。Habiba等[1]总结有关子宫腺肌瘤样息肉的报告,发现一半的患者≥60岁。肥胖是子宫内膜息肉发病独立高危因素,子宫内膜息肉患者体质量指数较高[6]。Belisário等[7]研究35例超重绝经妇女子宫内膜息肉和毗邻子宫内膜中激素受体的表达及其与体质量指数的关系,较高的体质量指数与毗邻子宫内膜腺体中ER的低表达相关,而子宫内膜息肉中ER的表达无影响。由此推测,血浆中高浓度的雌激素与这些病例中毗邻内膜的ER产生减少有关,而高浓度的雌激素水平可造成局部子宫内膜的增生。本文发现,该病发病平均年龄为48.93岁,且绝经期女性例数高于对照组。此外,观察组体质量指数及肥胖例数均高于对照组。提示肥胖妇女体质量的增加及体脂分布异常可能导致体内合成相对较高水平的雌激素,长期作用于子宫内膜而无孕激素保护导致子宫内膜腺肌瘤样息肉发病。
本文观察组有4例(8.9%)、对照组有11例(3.7%)患者合并乳腺癌,术后口服他莫昔芬治疗。治疗剂量的他莫昔芬有潜在弱雌激素激动剂作用,诱导雌激素受体等表达上调,而孕激素受体表达下调,促进子宫内膜过度增生而形成息肉。提示微弱的雌激素样作用可能会增加子宫内膜腺肌瘤样息肉的发生。
Gilks等[8]描述了10例宫颈内型腺肌瘤样息肉,8例肿瘤长径为1.3~8.0 cm,位于宫颈管内或从宫颈外突出。Sajjad等[9]报道阴道内脱出的子宫肿瘤有出血性囊腔,应考虑诊断为腺肌瘤样息肉。本文发现,观察组6例(23.1%)、对照组13例(13.5%)脱出于宫颈外口,由此可知,对于脱出于宫颈外口较大的肿瘤,应考虑到子宫内膜腺肌瘤样息肉的可能。
宫腔镜手术为治疗子宫内膜腺肌瘤样息肉的重要方法[10]。宫腔镜手术可完整切除病灶,而且切除病灶周围部分内膜及病灶处浅肌层,并对可疑区域行多点活检术,能够切除病灶的同时排除子宫内膜病变。本文观察组2例合并子宫内膜病变,1例细胞生长丰富。术后随访有2例患者复发。刘琳琳和刘玉环[11]总结发现,子宫内膜腺肌瘤样息肉虽为良性病变,但有发展为非典型性及癌变的可能。因此,对于可疑子宫内膜腺肌瘤样息肉患者,宫腔镜手术治疗时,可考虑行子宫内膜多点活检术,以排除子宫内膜病变。
总之,子宫内膜腺肌瘤样息肉患者以绝经期及肥胖女性多见,息肉较大、且单发居多,需警惕发生子宫内膜病变的可能,术后应该随访。
