联动成像模式对食管胃结合部微小病变的诊断价值*
2022-03-08王爱琳邱亚楠花海洋郝欣李常洲李建辉
王爱琳,邱亚楠,花海洋,郝欣,李常洲,李建辉
(1.承德医学院,河北 承德 067000;2.承德市中心医院 消化内科,河北 承德 067000)
食管胃结合部是指食管和胃交界处的一个特殊区域,此部位皱褶较多,使得微小病变具有一定的隐匿性。白光内镜(white light imaging,WLI)是检查食管胃结合部病变的基础,但共识[1]指出,WLI 对于早期食管癌及癌前病变的灵敏度较低,且漏诊率高达40.00%,对于病变隐匿性强的食管胃结合部病变漏诊率会更高。2014年,富士公司研发的联动成像(linked color imaging,LCI)模式首次面世,其包括激光内镜系统(LASEREO)和发光二极管内镜系统(ELUXEO)[2],对早癌的检出率明显高于普通WLI[3]。LCI模式增加了病变部位与正常黏膜的色彩对比度[4],便于病变检出。为提高食管胃结合部微小病变的检出率,本文将探究LCI模式对于此部位微小病变的诊断价值。但目前对于食管胃结合部的定义在解剖学、组织学、生理学角度均有不同的解释[5],本研究参照Siewert 分型,将研究范围定义为齿状线上1 cm 至齿状线下2 cm[6]。
1 资料与方法
1.1 一般资料
本研究前瞻性分析了2020年9月-2021年2月在本院内镜中心行LASEREO 系统胃镜LCI 模式或WLI模式检查的患者,所有患者检查前均自愿接受本研究并签署相关知情同意书。纳入标准:经病情评估或常规体检需行胃镜检查的患者。排除标准:①有严重的心、肺、脑疾病不能耐受胃镜检查的患者;②有真菌性食管炎或腐蚀性食管炎的患者;③有食管静脉曲张或消化道出血的患者;④有食管胃结合部疾病史或食管手术史的患者;⑤检查前1周应用抗血小板或抗凝药物,或患者本身存在凝血障碍性疾病,影响病理标本采集的患者。LCI 组共纳入277 例患者,年龄(52.57±11.38)岁,男150 例,女127 例。WLI 组共纳入313 例患者,年龄(53.03±12.87)岁,男147例,女166例。两组患者年龄和性别比较,差异无统计学意义(P=0.649 和P=0.081)。所有患者均知情同意,本研究经医院伦理委员会审批通过。
1.2 设备
日本富士公司, 主机为VP-4450HD 的EG-L590ZW 型内镜和EG-601WR 型内镜,安瑞医疗器械有限公司生产的一次性使用侧转式活组织取样钳(AMHBFG2.4x1800)。
1.3 方法
1.3.1 检查前准备接受本研究的患者根据登记号奇偶性被随机分到LCI 组和WLI 组。检查前患者禁食>12 h,禁水>4 h,检查前15~30 min口服去黏液剂链霉蛋白酶颗粒50 mL,以及咽部麻醉剂盐酸利多卡因胶浆10 mL。
1.3.2 检查步骤所有内镜检查均由有5年以上诊疗经验的医师完成。胃镜检查时患者取左侧卧位,LCI 组采用单纯LCI 模式观察食管胃结合部,WLI 组采用单纯WLI模式观察食管胃结合部,均用固定模式仔细观察食管胃结合部黏膜有无异常隆起、凹陷及黏膜色泽改变等情况。发现病变时,详细记录病变表面形态及色泽变化,并拍照记录,留取清晰规整照片,待完成全部内镜检查后,再转换至相应模式逐一对病灶部位进行仔细观察,并对病变边界不清晰、黏膜表面粗糙、质地较脆或硬、触碰易出血的可疑部位进行靶向活检[7],同一患者不同部位病灶的标本分瓶装,所取标本于10%福尔马林中固定后送检病理组织学检查。
1.4 内镜图像诊断
本研究的目标为食管胃结合部微小病变,因目前相关指南对其无明确定义,故参照早期食管癌巴黎分型将0~Ⅱ型病变定义为微小病变,具体根据病变形态分为0~Ⅱa型、0~Ⅱb型和0~Ⅱc型三种类型[8],研究过程中若镜下病变同时存在两种或三种类型,以主要镜下表现作为诊断。根据内镜下色泽改变将病变分为黏膜发红、色如黏膜和黏膜发白三类,具体为:内镜下病变黏膜较正常黏膜颜色变浅、白斑等,定义为黏膜发白;内镜下黏膜较正常黏膜颜色加深,呈现橘红色、紫红色、粉红色等情况,定义为黏膜发红;将内镜下病变仅有形态改变无色泽异常,定义为色如黏膜;研究过程中若内镜下病变黏膜既有发红又有发白的情况,以主要色泽改变作为诊断。
1.5 病理诊断
病变组织切片行HE 染色后,由我院病理科执业5年以上的医师对送检组织标本进行观察,并做出诊断。为便于后续统计学分析,病理诊断参照世界卫生组织(World Health Organization,WHO)肿瘤组织学分类和共识[9-10]标准,分为炎性病变、癌前病变和癌性病变三类,并将高级别上皮内瘤变和原位癌等归为癌性病变,将低级别上皮内瘤变、萎缩、肠化生和乳头状瘤等归为癌前病变。
1.6 统计学方法
采用SPSS 26.0 软件进行统计学分析,计量资料用均数±标准差(±s)表示,两组间比较采用t检验,计数资料两组间比较行χ2检验或Fisher确切概率法。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者食管胃结合部黏膜形态异常微小病变检出率比较
LCI 组共检出微小病变92 例(33.21%)。其中,0~Ⅱa型病变22 例(7.94%),0~Ⅱb型病变54 例(19.49%),0~Ⅱc型病变16 例(5.78%)。WLI 组共检出微小病变79例(25.24%)。其中,0~Ⅱa型病变23例(7.35%),0~Ⅱb型病变42例(13.42%),0~Ⅱc型病变14例(4.47%)。LCI组食管胃结合部微小病变检出率高于WLI组,差异有统计学意义(P=0.033)。LCI组0~Ⅱb型病变检出率高于WLI组,差异有统计学意义(P=0.046),但0~Ⅱa型病变和0~Ⅱc型病变检出率与WLI 组比较,差异均无统计学意义(P=0.786;P=0.472)。见表1。
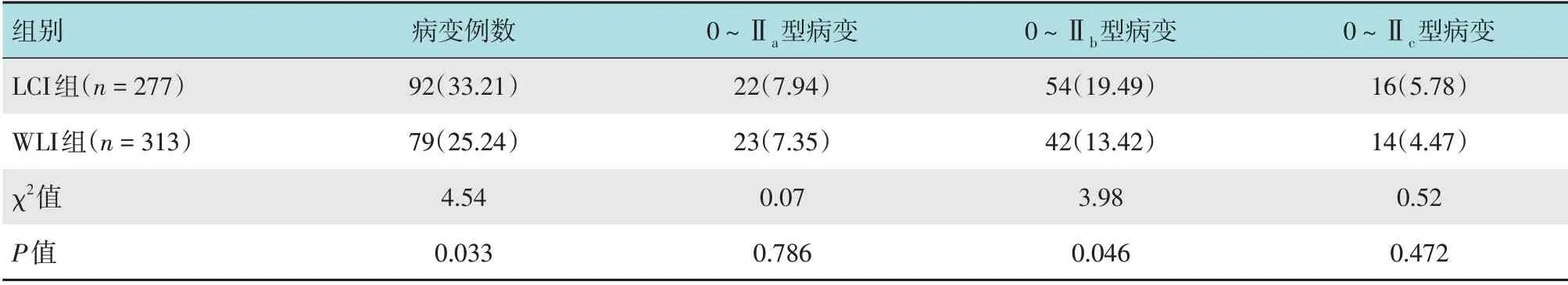
表1 两组患者食管胃结合部黏膜形态异常微小病变检出率比较 例(%)Table 1 Comparison of detection of minor lesions with abnormal mucosal morphology at the esophagogastric junction between the two groups n(%)
2.2 两组患者食管胃结合部黏膜色泽异常微小病变检出率比较
LCI 组检出黏膜发红病变80 例(28.88%),黏膜发白病变10 例(3.61%),色如黏膜病变2 例(0.72%)。WLI组检出黏膜发红病变67例(21.41%),黏膜发白病例8 例(2.56%),色如黏膜病例4 例(1.28%)。LCI组黏膜发红病变的检出率高于WLI组,差异有统计学意义(P=0.036),但黏膜发白及色如黏膜病变的检出率与WLI组比较,差异均无统计学意义(P=0.457;P=0.694)。见表2。
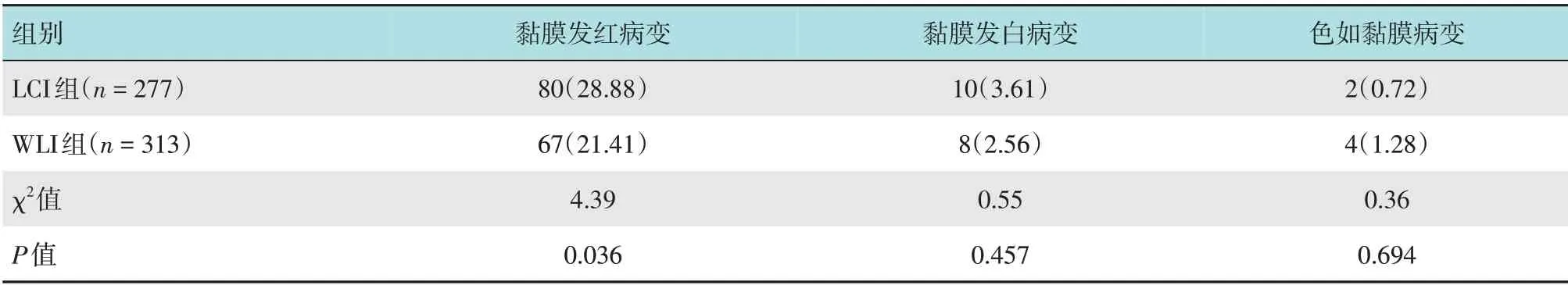
表2 两组患者食管胃结合部黏膜色泽异常微小病变检出率比较 例(%)Table 2 Comparison of the detection of minor lesions with abnormal mucosal coloration at the esophagogastric junction between the two groups n(%)
2.3 两组患者食管胃结合部微小病变发病情况
两组食管胃结合部病变检出率最高的均为0~Ⅱb发红型病变,其次为0~Ⅱa发红型病变。其中,LCI组检出0~Ⅱb发红型病变54 例(19.49%),WLI 组检出0~Ⅱb发红型病变42 例(13.42%),LCI 组对0~Ⅱb发红型病变的检出率高于WLI组,差异有统计学意义(P=0.046)。见图1。
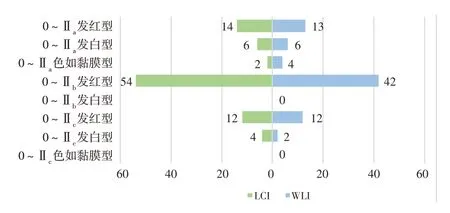
图1 两组患者食管胃结合部微小病变发病情况Fig.1 The incidence of minor lesions at the esophagogastric junction between the two groups
2.4 两组患者微小病变活检病理结果比较
LCI组共活检51例(18.41%)病灶,WLI组共活检37 例(11.82%)病灶。LCI 组活检率高于WLI 组,差异有统计学意义(P=0.025)。LCI组癌性病变、癌前病变、炎性病变病理结果与WLI组比较,差异均无统计学意义(P>0.05)。见表3。
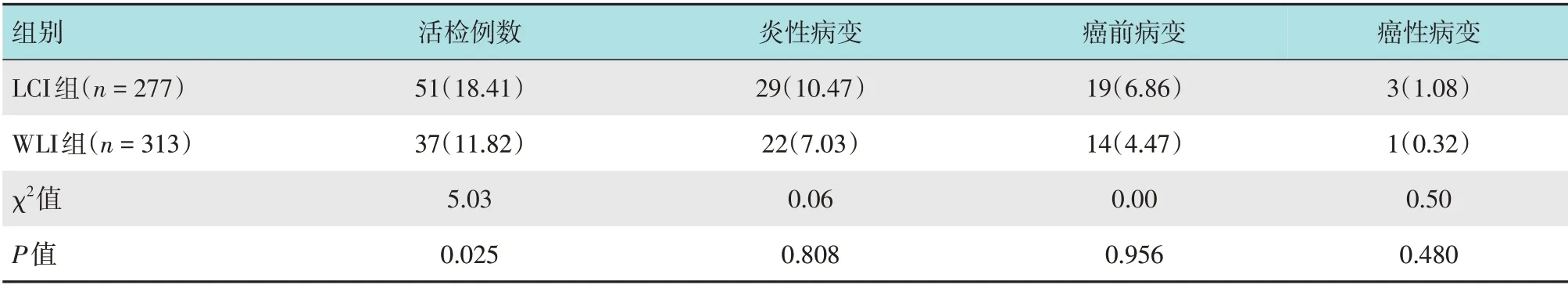
表3 两组患者微小病变活检病理结果比较 例(%)Table 3 Comparison of biopsy results of minor lesions between the two groups n(%)
2.5 两种模式镜下典型图片
不同微小病变黏膜形态及色泽情况有隆起发红、隆起发白、隆起色如黏膜、凹陷发红、凹陷发白和平坦发红。LCI模式见图2。WLI模式见图3。
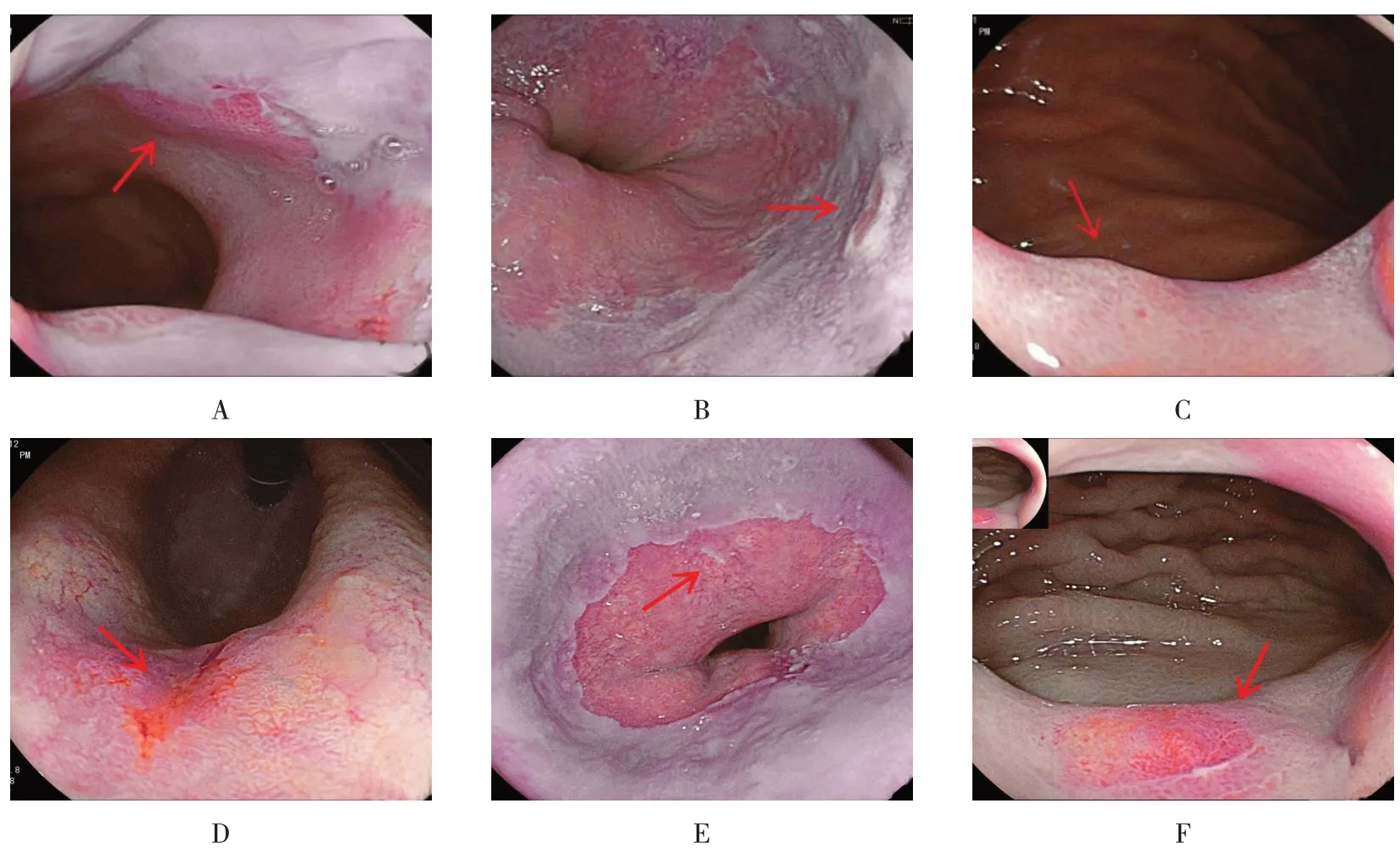
图2 不同微小病变在LCI模式下观察(箭头所示)Fig.2 Different minor lesions were observed in LCI(Arrow)
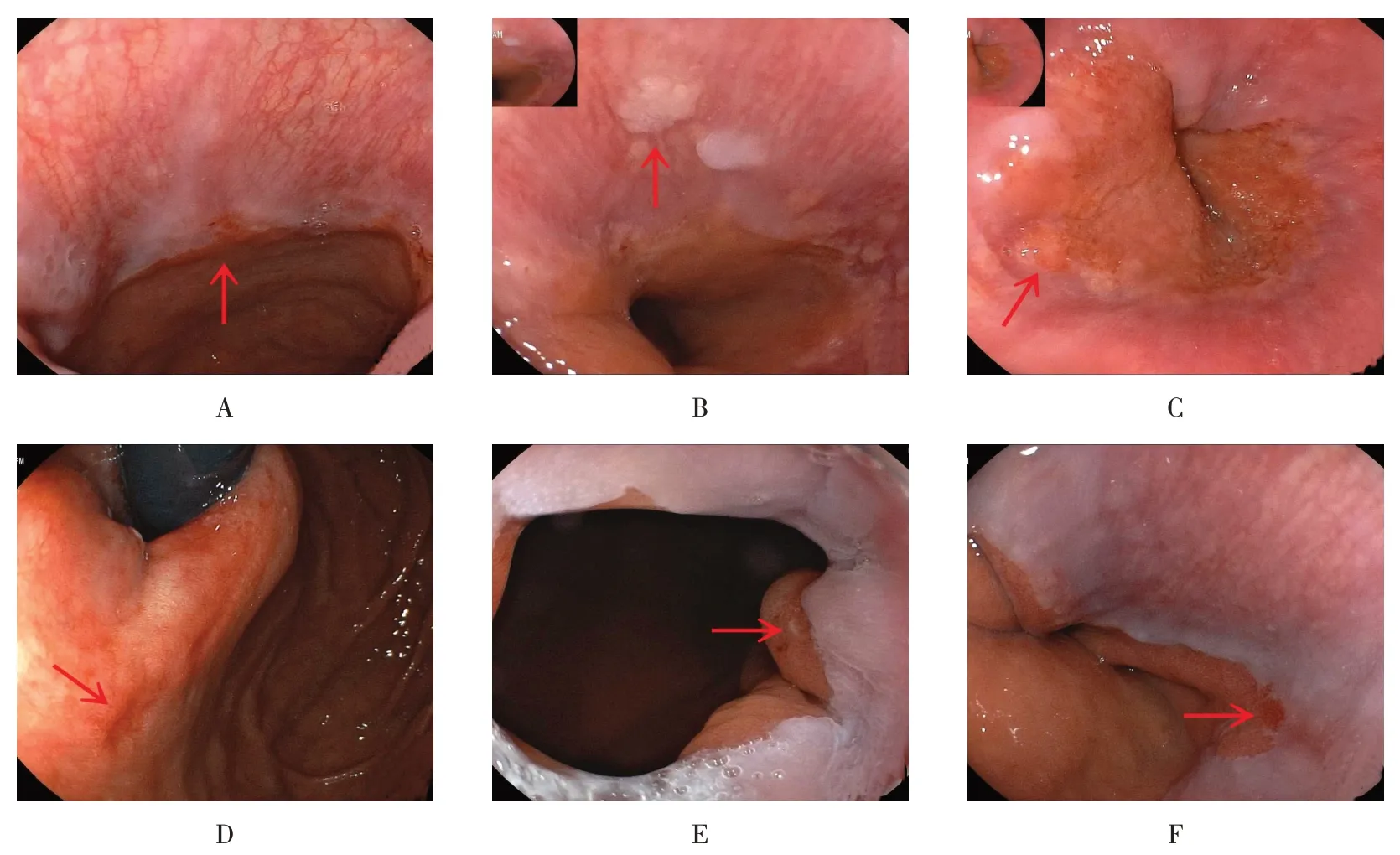
图3 不同微小病变在WLI模式下观察(箭头所示)Fig.3 Different minor lesions were observed in WLI(Arrow)
3 讨论
有研究[8]显示,食管胃结合部肿瘤的发病率逐年升高。我国食管胃结合部腺癌(adenocarcinoma of esophagogastric junction,AEG)与胃腺癌比例从1988年的22.3%增长至2012年的35.7%,呈上升趋势[11]。胃食管反流病、Barrett食管、肥胖、吸烟、饮酒和饮食习惯等是食管胃结合部腺癌的高危发病因素[12]。食管胃结合部肿瘤位置和生物学行为的特殊性常导致预后较差,且目前对于其治疗的很多细节仍存在争议[13-14]。若内镜下可以及时发现食管胃结合部早期癌变,从而能尽早给予患者内镜黏膜下剥离术(endoscopic submucosal dissection,ESD)或内镜下黏膜切除术(endoscopic mucosal resection,EMR) 治疗,无需外科手术便可达到很好的治疗效果[15]。因此,早期发现和诊治食管胃结合部病变具有重要意义。
LCI是一种新型图像增强内镜,它可以使黏膜红色部分更红,白色部分更白,从而更好地识别所获图像黏膜的微小色差,使消化道细微病变的识别更为精准[16],对于消化道早期癌性病变的观察具有一定的优势。
本研究发现,LCI组对微小病变的检出率明显高于WLI 组,差异有统计学意义(P=0.033)。从病变形态方面分析,虽然两组0~Ⅱa型和0~Ⅱc型病变检出率无差异,但0~Ⅱb型病变的检出率LCI组明显高于WLI组。从病变色泽改变方面看,虽然两组黏膜发白与色如黏膜病变检出率无差异,但黏膜发红病变的检出率LCI 组明显高于WLI 组,说明:LCI 模式对黏膜平坦但异常发红的病变检出更有优势。LCI模式对色彩进行再度配置,增加了病变黏膜与正常黏膜的色彩对比度[16]。因此,LCI 模式对微小病变的检出率更高。本研究中,LCI 组277 例患者中以0~Ⅱb发红型病变最多,有54(19.49%)例,WLI 组313 例患者中也以0~Ⅱb发红型病变最多,有42(13.42%)例,说明:食管胃结合部微小病变中仅有黏膜发红病变的发病率最高。WLI 模式对于0~Ⅱb发红型病变的检出有一定的局限性,易漏诊,但LCI模式具有独特的联动成像功能,可提高此类病变的易见度,对仅有黏膜发红病变的检出具有优势,从而提高食管胃结合部微小病变的检出率。
本研究显示,LCI组食管胃结合部病变的活检率高于WLI 组,差异有统计学意义(P=0.025)。根据我国上消化道癌早诊早治项目技术方案,要提高早癌早诊率,内镜过程中需提高指示性活检率[17]。因此,LCI 模式有助于提高食管胃结合部早癌的早期确诊率,有助于推进上消化道癌早诊早治项目的开展。两组患者炎性病变、癌前病变和癌性病变的检出率比较,差异均无统计学意义,但LCI组每种病理类型的检出率均高于WLI组。统计学上之所以无差异,考虑与纳入样本量较少有关,之后应扩大样本量进一步比较。本研究中,LCI 组癌前病变及癌性病变共22 例,其中19 例存在黏膜发红或发白。因此,胃镜检查时应对色泽异常病变引起重视。
综上所述,LCI模式有助于提高食管胃结合部微小病变的检出率及活检率,尤其对于黏膜平坦但异常发红的病变检出具有优势,值得临床推广应用。
