术中联合胃镜测漏对预防胃癌患者术后吻合口并发症的影响*
2022-03-08张炯烽田云鸿周瑞菱柏丹杨明月黄明翔熊晨黄斌龚磊任明扬
张炯烽,田云鸿,周瑞菱,柏丹,杨明月,黄明翔,熊晨,黄斌,龚磊,任明扬
[1.南充市中心医院(川北医学院附属南充市中心医院) 胃肠肛肠疝外科,四川 南充 637000;2.川北医学院 临床医学系2016级临床研究小组,四川 南充 637000]
胃癌发病率在所有肿瘤中占第五位,是导致癌症相关死亡的第三大主要原因,2018年因胃癌导致的死亡人数为782 685 例,占所有癌症相关死亡的8.2%[1],手术是胃癌根治性治疗的主要方法[2]。然而,胃癌术后并发症的发生率为23.1%~41.2%[3-6]。一些西方国家认为胃癌手术是高风险手术[7]。术后吻合口瘘可能导致严重的并发症,包括血液动力学不稳定、败血症、多器官功能衰竭和围手术期死亡等[8-9]。本研究联合胃镜测漏技术用于预防胃癌术后吻合口瘘,旨在探讨该技术对术后吻合口并发症的预防作用。
1 资料与方法
1.1 一般资料
回顾性分析2017年9月-2019年9月207 例在南充市中心医院接受胃癌根治术的患者的临床资料。根据是否使用术中测漏(intraoperative leak testing,IOLT),将患者分为IOLT 组和无术中测漏(non-IOLT,NIOLT)组。两组患者性别、年龄、体重指数(body mass index,BMI)、肿瘤标记物、合并症、病理分期和胃切除术式等比较,其中性别、年龄、贫血和胃切除术式等有差异。见表1。经过倾向评分匹配后,两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表2。合并症包括:慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)、高血压、糖尿病和贫血等。肿瘤标记物包括:糖类抗原72-4(carbohydrate antigen 72-4,CA72-4)、糖类抗原19-9(carbohydrate antigen 19-9,CA19-9) 和癌胚抗原(carcinoembryonic antigen,CEA)等。病理资料:根据2017年美国癌症联合委员会(American Joint Committee on Cancer,AJCC)[10]的标准进行病理分析。手术并发症分级依据Clavien-Dindo分级进行分类[11]。
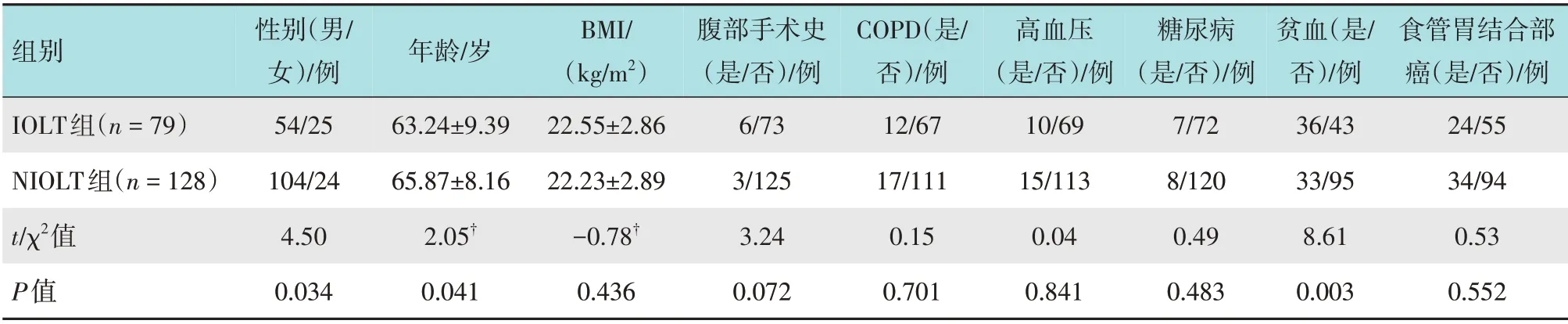
表1 两组患者一般资料比较Table 1 Comparison of general data between the two groups
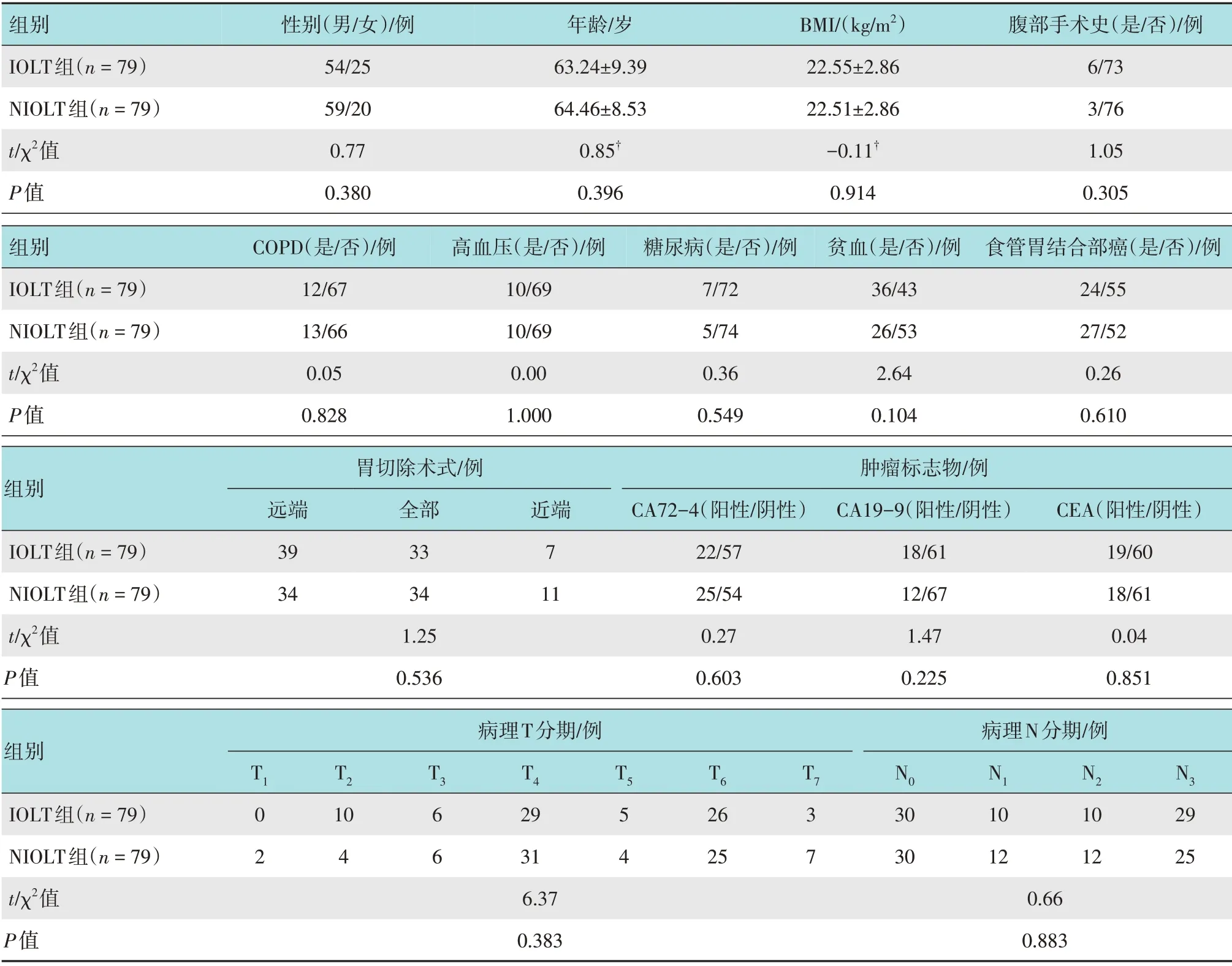
表2 倾向评分匹配后两组患者一般资料比较Table 2 Comparison of general data between the two groups after propensity score matching
排除标准:接受新辅助化疗(可能影响术后并发症的发生率和死亡率[12])和姑息手术的患者。
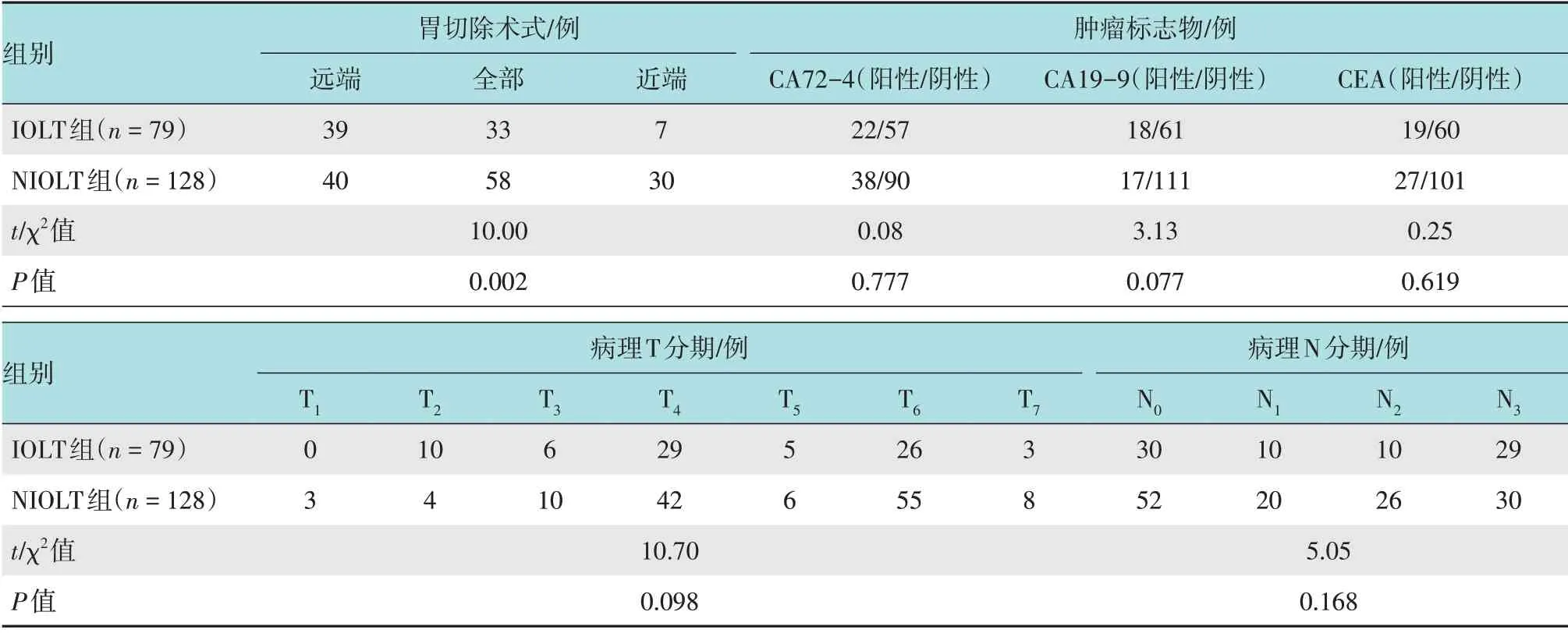
续表1Table 1
1.2 手术技巧
操作医生为具有200例以上胃癌根治术主刀经验的医生,参考“日本胃癌治疗指南2014(ver.4)”[13]进行手术。所有患者均接受了根治性胃切除术和淋巴结清扫术。胃切除术包括全胃切除术、远端胃切除术和近端胃切除术。多数胃癌患者接受了D2 淋巴结清扫术。重建技术包括Billroth Ⅱ术、Roux-en-Y 术和胃食管吻合术。
1.3 IOLT方法
吻合完成后,使用Olympus 170 胃镜进行吻合口测试。测漏程序如下:①在胃镜下直接观察吻合的完整性;②将吻合口浸入500~1 000 mL 温热生理盐水中,吻合口远端肠管暂时阻断,然后通过空气使吻合口的肠管膨胀;③吸出吻合口周围肠道内的气体,随后通过胃镜注入1%亚甲蓝60 mL。若在吻合口处观察到气泡或亚甲蓝渗漏,则诊断为术中吻合口瘘,术中通过缝合进行修补。
1.4 术后处理
参照术后加速康复外科(enhanced recovery after surgery,ERAS)方案[14]。术后第1天开始口服少量清水或通过空肠营养管滴注100 mL 糖水,术后2~5 d给予流质饮食。于术后1周行上消化道X线造影检测吻合口的完整性,如果吻合口处有造影剂溢出,则诊断为术后吻合口瘘。诊断为术后吻合口瘘的患者继续禁食,予以肠外营养,同时检测患者生化和血常规指标,若无明显感染或出血征象,则继续观察,1周后再行上消化道X线造影检测。
1.5 术后随访
术后参照美国国家综合癌症网络(NCCN)指南[15]进行随访,术后随访时间为1年。
1.6 统计学方法
选用SPSS 22.0 和R3.1.1 软件分析数据。采用倾向评分匹配以平衡两组患者基线资料。计量资料以均数±标准差(±s)表示,行t检验;计数资料以例或百分率(%)表示,行χ2检验或Fisher 确切概率法。所有统计检验均为双侧检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者术中情况比较
IOLT组2例出现吻合口活动性出血,经缝合后成功止血;5例吻合口不连续,经缝合后,未并发吻合口瘘。IOLT 组平均手术时间较NIOLT 组约长30 min。见表3。
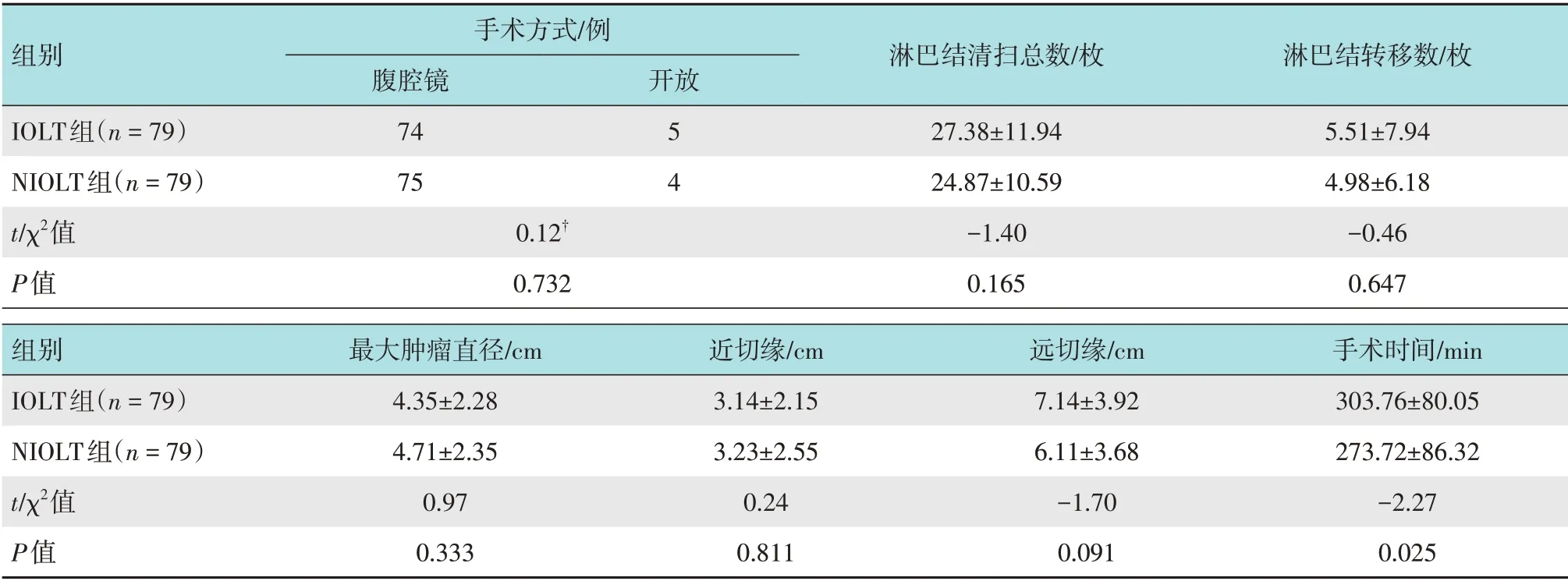
表3 两组患者术中情况比较Table 3 Comparison of intraoperative situation between the two groups
2.2 两组患者术后相关情况比较
IOLT组1例(1.3%)术后并发吻合口瘘,NIOLT组7 例(8.9%)术后并发吻合口瘘,两组患者比较,差异有统计学意义(P<0.05)。IOLT 组住院时间最长为38 d,较NIOLT 组延长,住院费用最高超过10万元,但两组患者术后总并发症发生率、住院时间和住院费用比较,差异均无统计学意义(P>0.05)。见表4。
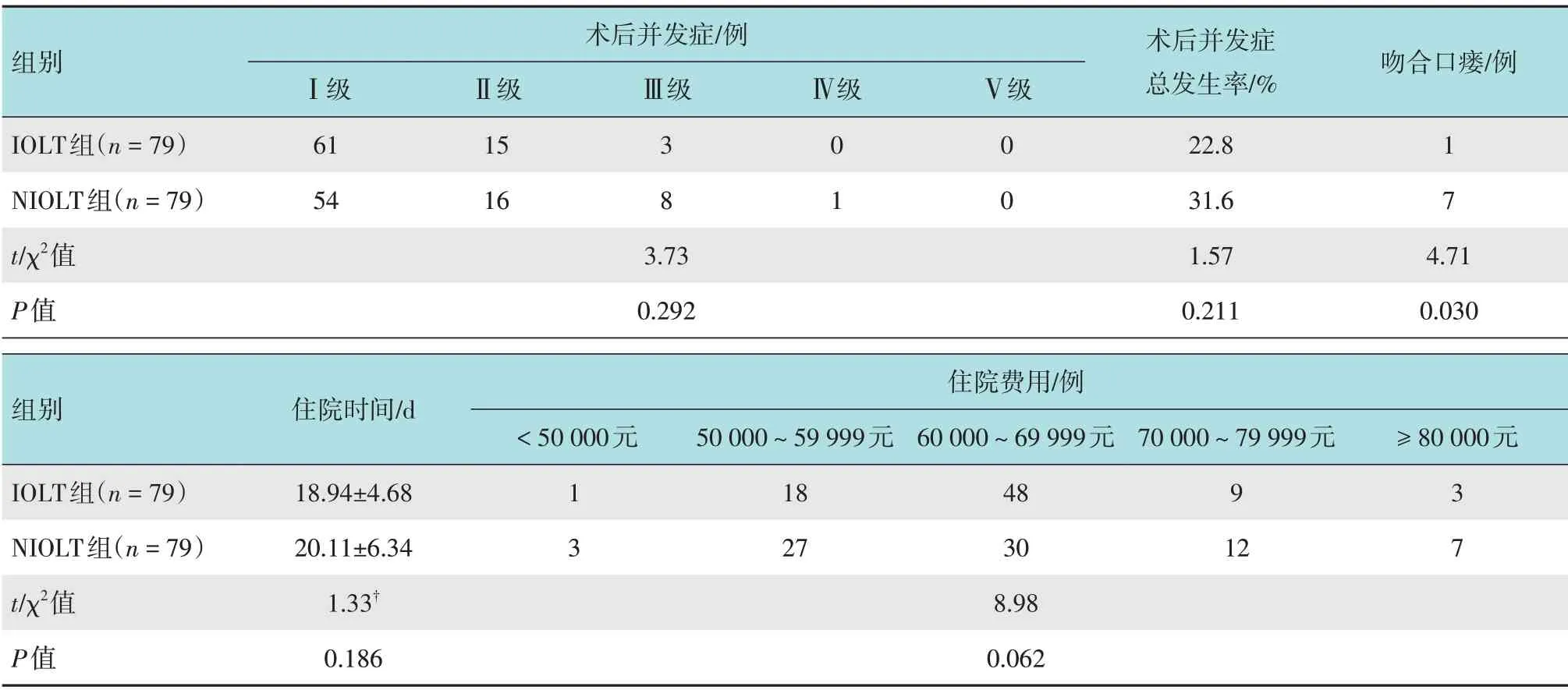
表4 两组患者术后相关指标比较Table 4 Comparison of postoperative related indexes between the two groups
3 讨论
吻合口瘘是胃癌术后严重且危及生命的并发症,其发生率为2.1%~14.4%[16-18]。有文献[16-17]报道,吻合口瘘的死亡率可达50.0%,是导致术后死亡的主要因素。此外,术后吻合口瘘对胃癌患者的长期生存率有负面影响[19]。因此,如何预防术后吻合口瘘至关重要。目前,对于术中吻合口瘘检测及IOLT 是否可以有效地预防胃切除术后吻合口瘘的发生存在争议。本研究结果显示:IOLT 组术后吻合口瘘发生率低于NIOLT组(1.3%和8.9%),平均手术时间较NIOLT组约长30 min。
本研究结合IOLT 中最常用的胃镜、空气和亚甲蓝技术[20-23],由胃肠外科和内镜医师共同讨论并制定了IOLT 方法。第一步是观察:在胃镜下直视观察吻合口;第二步是漏气测试:如果吻合处有缺损,可以在吻合口外观察到气泡从吻合口冒出;第三步是亚甲蓝测试:注入亚甲蓝,将白色纱布包裹在吻合口处,如果吻合口处有缺损,亚甲蓝会将白色纱布染色。
本研究中,IOLT 组通过术中缝合修补吻合口缺损,明显减少了术后吻合口瘘的发生。有研究[23]提示:术中亚甲蓝测漏避免了术后吻合口瘘的发生,但尚未验证IOLT 中使用亚甲蓝的可靠性。SETHI 等研究[24]发现,采用亚甲蓝测漏不能预防吻合口瘘。
本研究中,IOLT 组术中测漏阳性患者5 例(6.3%),与文献[20,22-23]报道相似。KANAJI 等[22]采用漏气试验检测吻合口,结果发现:胃癌患者的IOLT阳性率为3.2%。NISHIKAWA 等[20]采用胃镜检查结合漏气测试,发现胃癌患者的IOLT 阳性率为4.2%。CELIK等[23]报道,在胃或食管胃结合部肿瘤手术患者中,IOLT组的术中渗漏率为7.4%。
在手术期间常规进行IOLT,发现吻合口缺损并及时修复,可以避免一些严重的并发症,如:吻合口出血、吻合口瘘和腹腔严重感染等。有研究[25]表明,治疗严重并发症的额外费用占医院总费用的27.0%。CIESIELSKI等[26]报道,术后并发症发生率和死亡率与外科医生的手术经验有关。本研究中的外科医生具有丰富的胃癌手术经验,手术中未出现重大失误。联合术中胃镜模式还可以发现吻合口活动性出血,本研究术中发现2例吻合口活动性出血,经缝合吻合口后出血停止。
IOLT 组平均手术时间比NIOLT 组约长30 min。分析原因可能为:①IOLT 组的术中胃镜测漏延长了手术时间,而术中测漏阳性的患者修复吻合口也延长了手术时间;②IOLT组淋巴结清扫数目较多。
本研究的不足之处为样本量较少,需进一步行大样本随机对照试验验证,且本文为回顾性研究,可能存在一定的偏倚。
综上所述,结合胃镜检查、空气测漏和亚甲蓝测漏技术可以减少术后吻合口瘘的发生。IOLT 可以检测出胃癌根治术中吻合口的不连续性,还可以避免术后吻合口瘘。因此,推荐在胃癌根治术中结合术中胃镜测漏技术。
