口腔颌面部间隙感染患者预后不良的影响因素分析
2022-03-07唐圣斌
唐圣斌, 李 琴, 雷 邓
(1. 长沙市第四医院,湖南师范大学附属长沙医院口腔科,2. 耳鼻喉科,湖南 长沙 410006)
口腔颌面部间隙感染发生于颌面部潜在筋膜间隙,主要是颌周、颜面和口咽等区域的软组织感染,是口腔颌面部常见的疾病之一。 近年来,口腔颌面部间隙感染的发生率逐年升高并呈现年轻化的趋势,收治的病例也表现出耐药菌感染增多、重症感染增多、致死风险增加等特点[1]。 口腔颌面部处于相对开放的环境中,其温度、湿度等均较适合各类微生物的寄居和繁衍,同时口腔颌面部的软组织又较为疏松、薄弱,且组织间血运丰富,因此当致病菌侵入某处组织形成感染,容易导致多间隙感染[2-3]。口腔颌面部间隙感染发病急、进展快,感染初期表现为蜂窝织炎,在较短的时间内即可发展成为颌面部弥散性蜂窝织炎或造成周围脂肪结缔组织坏死,形成脓肿[4]。 更为严重的是,口腔颌面部间隙感染患者的感染源可通过筋膜潜在间隙形成向上或向下2 个方向的扩散,引起眶内或颅内感染、纵隔炎或肺炎等严重并发症,导致不良结局的发生[5]。 因此,明确口腔颌面部间隙感染患者不良结局的发生情况及其可能的影响因素,对临床治疗此类患者具有重要意义。
1 资料和方法
1.1 研究对象
选择2011 年1 月—2020 年6 月在长沙市第四医院住院治疗的口腔颌面部间隙感染患者为研究对象。
1.2 纳入与排除标准
纳入标准:①经影像学检查(B 超、CT、MRI 等)明确诊断; ②经穿刺证实有脓肿形成; ③病史、检查、治疗等各项临床资料完整;④年龄≥18 岁;⑤对本研究知情同意。
排除标准:①合并身体其他部位感染;②意识或语言表达障碍;③伴有精神疾病。
1.3 研究内容和方法
对符合本研究纳入和排除标准的病例通过医院信息管理系统(HIS)调取其基本信息[性别、年龄、身体质量指数(body mass index,BMI)],感染至就诊时间,住院时间,感染原因(牙源性、腺源性、损伤性、血源性、医源性等),累及间隙(单间隙、多间隙),临床症状(呼吸困难、吞咽困难),合并系统性疾病(高血压、糖尿病、冠心病),治疗方法(抗菌换药、创口冲洗、切开引流),致病菌分布(单一致病菌、多重致病菌),实验室检查(白细胞计数、中性粒细胞计数、C-反应蛋白)。
1.4 不良结局定义
指患者死亡、放弃治疗或出现可能引起死亡的相关严重并发症,如下行性纵隔炎、气道梗阻、肺炎、感染性休克、胸腔积液、脓毒血症、静脉血栓、糖尿病酮症酸中毒、多器官衰竭、颅内感染等。
1.5 统计学方法
采用Epidata 软件对数据进行双录入, 经一致性检查后采用SPSS 22.0 统计学软件进行数据处理,计量资料以均数±标准差(±s)表示,采用t检验和F检验,计数资料采用χ2检验;多因素分析采用有序Logistic 线性回归分析,以P<0.05 为差异具有统计学意义。
2 结果
2.1 基本情况
共收集了249 例患者的临床资料,其中男性151 例、女性98 例,男女比例为1.54∶1,患者年龄为24~81 岁,平均年龄(48.4±11.3)岁。
2.2 不良结局发生率
根据不良结局判断标准,249 例患者中出现不良结局32 例, 发生率为12.85%。 不良结局的患者中,27 例出现了可能引起死亡的相关严重并发症,包括下行性纵隔炎21 例、肺炎3 例、心包炎2 例、眶内感染1 例, 经院内多学科诊疗(multi-disciplinary treatment,MDT) 后均好转;3 例治疗效果不佳,放弃治疗,均合并纵隔感染;2 例死亡,其中1 例合并严重糖尿病,1 例合并糖尿病且并发重症肺炎。
2.3 口腔颌面部间隙感染患者发生不良结局的单因素分析
口腔颌面部间隙感染患者不良结局的发生与年龄、感染至就诊时间、住院时间、累及间隙情况、致病菌分布、呼吸困难、糖尿病、高血压、白细胞计数、中性粒细胞计数和C-反应蛋白有关,差异均有统计学意义(P<0.05);与性别、BMI、感染原因、吞咽困难、冠心病、切开引流无关,差异无统计学意义(P>0.05)。 详见表1。
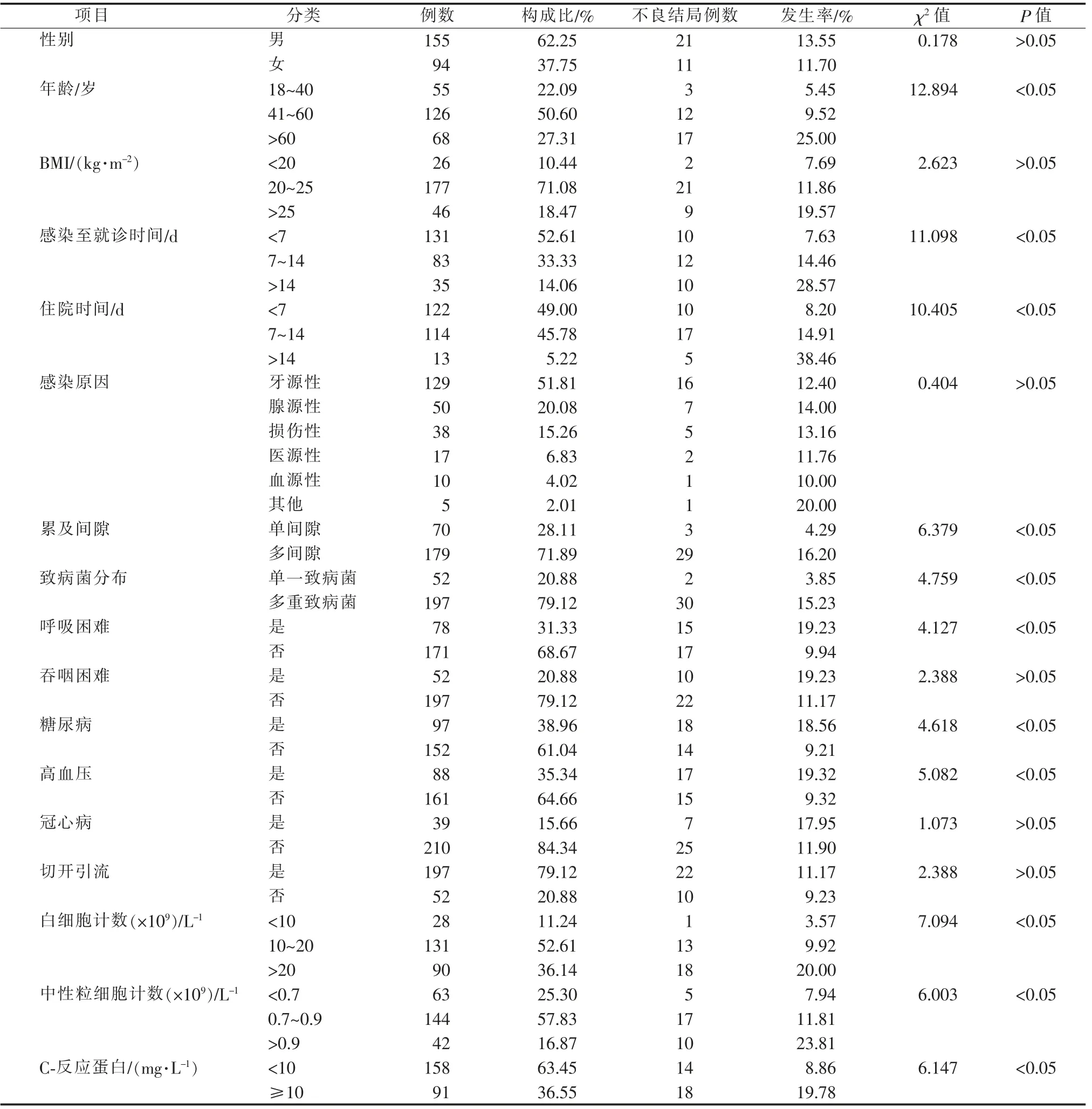
表1 口腔颌面部间隙感染患者基本情况及不良结局发生情况Table 1 Clinical data and occurrence of adverse outcomes in patients with oral and maxillofacial space infection
2.4 口腔颌面部间隙感染患者发生不良结局的多因素分析
以口腔颌面部间隙感染患者是否发生不良结局作为因变量, 将2.3 单因素分析中差异有统计学意义的指标作为自变量, 拟合多因素Logistic 回归模型。 结果显示,年龄越大(OR=0.563)、感染至就诊时间越长(OR=1.324)、累及间隙越多(OR=0.441)、呼吸困难(OR=1.715)、合并糖尿病(OR=2.261)、中性粒细胞计数>0.9×109/L (OR=1.505)、C-反应蛋白≥10 mg/mL(OR=2.231)的口腔颌面部间隙感染患者,发生不良结局的风险越高,详见表2。

表2 口腔颌面部间隙感染患者发生不良结局影响因素的多因素回归分析结果Table 2 Multivariate regression analysis of influencing factors of adverse outcomes in patients with oral and maxillofacial space infection
3 讨论
由于口腔颌面部特殊的解剖结构,感染发生后容易形成扩散,造成严重的并发症,改变患者预后情况。 本研究收集了我院249 例口腔颌面部间隙感染患者的临床资料, 显示不良结局发生率为12.85%,结局不良的患者绝大多数出现了严重的并发症,极个别为死亡或放弃治疗。 口腔颌面部间隙感染不良结局的判断尚无统一标准, 纳入样本的性别、年龄结构、合并基础疾病占比等也会影响不良结局的发生率。 文献报道口腔颌面部间隙感染患者不良结局的发生率为5.78%~26.90%[6-7], 但整体均处于较高水平,因此需要引起足够的重视。 与国内外其他报道结果[8-9]一致,牙源性感染为口腔颌面部间隙感染最常见的感染来源,占比超过50%,其次为腺源性和损伤性。
通过多因素Logistic 线性回归方法分析, 我们发现年龄、感染至就诊时间、累及间隙数量、呼吸困难、合并糖尿病、中性粒细胞计数和C-反应蛋白是口腔颌面部间隙感染患者发生不良结局的危险因素。 随着年龄的增长,人的各项生理机能下降明显,重要器官发生退行性改变,尤其是免疫功能下降更容易发生全身性系统感染,使治疗的难度增加。 郭治辰等[10]的研究显示,老年和青年口腔颌面部间隙感染患者的临床表现相似,但高龄患者由于免疫功能低下、合并全身性系统疾病,更容易出现严重并发症。 除此之外,文献报道显示年龄较大的患者具有更强的抗生素耐药性, 导致对抗生素治疗不敏感,治疗中经常发现超广谱耐药菌株,导致预后变差[11]。丁磊等[6]对311 例口腔颌面部间隙感染患者的病史进行调查后发现, 超过56%的患者在发病7 d以后才就诊。 本研究结果显示,47.39%的患者在发生症状7 d 后就诊。 导致发病至就诊时间延长的原因一方面与不重视早期症状有关,另一方面也与早期治疗的不规范有关。 口腔颌面部存在很多潜在间隙且相互交通,感染后若不及时给予抗生素治疗或切开引流,炎症可快速沿间隙扩散,发展成为多间隙感染,使治疗的难度增加。 文献报道指出,口腔颌面部间隙感染患者发病至入院天数和住院时间呈正相关,且对治疗转归有一定影响[12]。口腔颌面部间隙感染患者以多间隙受累最为常见,受累间隙越多表明感染侵及的范围越大, 治疗难度也相应增加。刘彦杰等[13]回顾分析了49 例颌面颈部重症间隙感染患者的临床资料,结果显示,所有患者均为多间隙感染, 表明多间隙感染患者的病情更为严重,发生不良结局的风险也更大。 患者出现呼吸困难是因为感染引起的脓肿使局部软组织肿胀,进而压迫气道所致。 调查显示,约11%的口腔颌面部间隙感染患者入院时即有呼吸道阻塞症状,且是威胁患者生命最早和最常见的原因[14]。Park 等[15]的报道显示,合并糖尿病的口腔颌面部多间隙感染患者的病情更加严重,并发症更多,住院时间更长。 分析原因有2 点: ①高血糖水平为细菌的繁殖和定植创造了环境;②高血糖水平干扰细胞免疫和补体激活的正常功能。 文献报道显示,合并糖尿病的口腔颌面部间隙感染患者具有更高的口底蜂窝织炎发生率,说明高血糖水平可能进一步加重口腔颌面部间隙感染情况[16],如果严格控制血糖水平,其结局与非糖尿病患者无明显差异[17]。本研究显示,中性粒细胞水平是影响口腔颌面部间隙感染患者预后的高危因素。 中性粒细胞是参与人体细胞免疫的第一道防线,在口腔颌面部间隙感染患者中,多间隙感染者与单间隙感染者、轻中度感染者与重度感染者中性粒细胞水平均存在差异,且不同中性粒细胞水平患者住院时间亦存在明显差异,提示中性粒细胞水平可用于判断患者感染的严重程度并指导治疗[18]。此外,文献显示,入院时中性粒细胞水平超过85%的口腔颌面部间隙感染患者即使在后续治疗中给予充分的抗生素和脓肿切开引流术,发生危及生命的并发症风险也较高[19],说明中性粒细胞水平升高严重影响临床治疗效果。C-反应蛋白是机体在应激状态下释放的一类急性时相反应蛋白, 起抵抗感染和调节炎症反应的作用,用于评估感染性疾病的严重程度,对预后的灵敏度和特异度均高于白细胞计数和中性粒细胞计数[20-21]。 感染程度越重,C-反应蛋白分泌越多,更加激活了炎性介质和细胞因子的释放通路, 加重患者的应激状态,进而对预后产生不利影响。
通过了解口腔颌面部间隙感染患者出现不良结局的相关危险因素,有助于制定针对此类患者的健康教育措施和治疗方案, 包括增强口腔卫生意识,重视早期症状,发现感染时尽早就医、尽早治疗;重视系统性疾病对感染程度的影响,给予更加积极的治疗,如MDT;合理利用抗生素和尽早手术;加强实验室指标监测,预测疾病进展。
综上所述,口腔颌面部间隙感染患者不良结局的发生率较高,其发生的高危因素包括年龄、发病至就诊时间、累及间隙数量、呼吸困难、血糖水平、中性粒细胞水平及C-反应蛋白水平。临床应针对上述危险因素尽早采取有效的干预和监护措施。
