远红外线治疗妇科癌症术后下肢淋巴水肿的安全性研究
2022-03-05王小点崔春晓夏亮冯少清喜雯婧肖文天孟心娴韩承尧李科章一新
王小点 崔春晓 夏亮 冯少清 喜雯婧 肖文天 孟心娴 韩承尧 李科 章一新
妇科恶性肿瘤患者约占全球所有女性恶性肿瘤患者的17%[1]。下肢淋巴水肿是妇科癌症切除术后较为常见的并发症,其发生率为7%~78%[1-3]。妇科癌症切除术后发生下肢淋巴水肿的主要原因是盆腔放疗和淋巴结清扫导致的腹股沟和盆腔淋巴结丢失、淋巴网络破坏和随之而来的淋巴回流阻塞以及纤维化组织形成[1,3]。
妇科癌症切除术后淋巴水肿可逐渐加重并发展成慢性淋巴水肿。其特点是细胞内液、细胞外液、蛋白质、脂质沉积和纤维化的增加[4-6]。临床症状包括下肢肿胀、畸形、沉重、无力、疼痛、皮肤弹性下降、关节活动受限,并常伴有频繁复发的蜂窝织炎,严重影响患者的生活质量和心理健康[7-8]。
远红外线治疗与热疗类似,通过辐射、振动和热效应3 种主要生物效应作用于组织[9-17]。作用的机制包括促进微循环和侧支淋巴回流,从而缓解淋巴水肿带来的肿胀和沉重感[12-13]。该方法已被用于治疗肢体淋巴水肿多年[12],治疗后淋巴水肿肢体积液和周径显著减少[16,18],淋巴水肿和组织纤维化程度得到缓解[19],感染发生率也显著降低[20-21]。然而,远红外线的肿瘤学安全性尚未被完全阐明,并且理论上存在激活残余恶性细胞的可能。因此,本研究旨在通过临床研究和体外细胞实验,探讨远红外线治疗妇科癌症术后淋巴水肿患者的有效性和安全性。
1 资料与方法
1.1 临床资料
选取2013 年1 月至2020 年1 月在上海第九人民医院整复外科接受治疗的妇科癌症术后淋巴水肿女性患者74 例,年龄33~76 岁(平均51.9岁)。患者接受妇科癌症切除术后5~15 年(平均6.2年),下肢淋巴水肿持续1~9 年(平均3.9 年),其中单侧下肢淋巴水肿患者69 例、双侧下肢淋巴水肿患者5 例。
1.2 入选标准
纳入标准:①妇科癌症术后淋巴水肿超过1 年;②距患者接受妇科癌症手术5 年以上;③患者能够接受远红外线+绷带治疗或单一绷带治疗,并能够配合完成1 年随访;④患者及其家属知情同意。
排除标准:①已出现癌症复发或转移的临床或肿瘤学证据;②接受妇科癌症手术未满5 年;③合并如高血压、冠心病、脑血管疾病、外周动脉疾病等基础疾病;④不能配合治疗和随访方案的患者。
本实验参考赫尔辛基宣言(1964 年)和随后的修改设定的标准进行。该研究方案经上海交通大学医学院附属第九人民医院伦理审查委员会审核批准。每位入组患者均签署书面知情同意书。
1.3 治疗方法
1.3.1 分组
本研究共纳入74 名患者。绷带治疗组35 例(其中单侧33 例,双侧2 例),平均年龄51.5 岁;远红外线+绷带治疗组39 例(其中单侧36 例,双侧3 例),平均年龄52.2 岁。
1.3.2 绷带治疗组
本组患者仅接受绷带治疗。由专业治疗师指导患者在每侧淋巴水肿肢体上使用1 根弹性绷带(德国保赫曼集团)进行治疗,患者每天绝大部分时间均使用绷带治疗,仅在必要时(如洗浴)解除,持续包扎1 年。
1.3.3 远红外线+绷带治疗组
本组患者接受远红外线+绷带治疗。远红外线治疗仪由上海交通大学医学院附属第九人民医院自主研发[18,22],发射的红外线波长介于6~14.0 μm。远红外线治疗每天进行1 h,温度为42 ℃,持续4 周。远红外线治疗时解除绷带包扎,其余时间绷带使用方法同绷带治疗组,同样持续包扎1 年。
1.4 体外细胞实验
1.4.1 细胞培养
获得供者知情同意后,从健康女性供者中提取下肢的表皮成纤维细胞。人卵巢癌细胞系A2780、SKOV-3 细胞,人宫颈癌细胞系HeLa 细胞以及人子宫内膜癌细胞系Ishikawa 细胞均来自美国典型培养物保藏中心(ATCC)。将细胞株接种于含10%胎牛血清、青霉素(100 U/mL)和链霉素(100 mg/mL)的DMEM 培养基中,置于5% CO2、37 ℃、饱和湿度的恒温培养箱中培养。每个细胞系分为远红外线处理组和不暴露于远红外线的对照组。
1.4.2 远红外线处理
远红外线处理通过发射波长在6.0~14.0 μm 的远红外线设备进行。将细胞培养皿放置在远红外线装置下的方形盒子中,照射距离为30 cm。方形盒子中的温度保持在37 ℃左右,并由实时温度检测器持续监测,每天照射1 h。对照组细胞保持在相同条件下,但不暴露于远红外线。
1.5 观察指标
1.5.1 临床资料的数据收集和评估
对两组患者进行1 年的随访并记录治疗前后的测量数据。数据包括:①淋巴水肿肢体的积液量,以多频生物电阻抗分析仪Inbody3.0(韩国Biospace 公司)测量;②淋巴水肿肢体周径,用标准卷尺取5 点测量[18];③肿瘤标志物糖类抗原125(CA125),CA125 的正常范围为0~35 U/mL,当CA125>35 U/mL 时为阳性;④经阴道超声检查阴道、子宫及附件,如有可疑病变则为阳性;⑤腹股沟淋巴结触诊及阴道-直肠-腹部检查,临床准确检查腹股沟淋巴结及阴道、子宫、宫颈、直肠状态,有不典型结果者为阳性;⑥胸部X 线片检查肺部转移灶,有新结节记录为阳性;⑦不良反应,任何热损伤、局部感染、发热、肢体不适或疼痛记录为阳性。
1.5.2 体外细胞实验的观察指标
收集远红外线处理组细胞和对照组细胞,观察以下指标:①细胞活力和增殖能力,细胞在96 孔板中以每孔2×103个细胞的密度培养。远红外线处理组每天照射1 h(37 ℃左右),持续7 d;对照组置于相同条件下,但不进行远红外线照射。每次远红外线处理后立即使用CCK-8 试剂盒评估细胞活力和增殖能力。细胞在用100 μL 细胞培养基稀释的10 μL CCK-8 溶液中孵育,96 孔板持续孵育3 h。使用酶标仪测量450 nm 波长处吸光度。实验重复3 次。②细胞周期,收集远红外线处理组和对照组细胞,70%乙醇固定,PBS 洗涤2 次,重悬于500 μL PBS中。将细胞悬液与RNase A(50 μg/mL)在37 ℃下孵育30 min,用碘化丙啶(50 μg/mL)染色1 h,然后采用流式细胞术进行分析。实验重复3 次。③细胞凋亡,使用膜联蛋白Ⅴ-FITC/PI 细胞凋亡检测试剂盒(美国BD Biosciences 公司)进行检测,显示AnnexinⅤ+/PI-染色的细胞被认为是早期凋亡细胞,而显示Annexin Ⅴ+/PI+染色的细胞被认为是晚期凋亡细胞。染色后,使用BD FACSCalibur 流式细胞仪和CELL Quest 软件检测和分析凋亡细胞的数量。实验重复3次。
1.6 统计学处理
2 结果
2.1 淋巴水肿肢体积液量的变化
绷带治疗组治疗前淋巴水肿肢体积液量为(6.146±1.020)kg,1 年后为(5.588±0.979)kg,减少(0.558±0.381)kg,差异显著(P=0.022)。远红外线+绷带治疗组治疗前淋巴水肿肢体积液量为(6.408±1.292)kg,1 年后为(5.605±1.102)kg,减少(0.803±0.615)kg,差异显著(P<0.001)。远红外线+绷带治疗组的积液减少明显优于绷带治疗组,差异显著(P=0.014),表明远红外线+绷带治疗比单一绷带治疗能更好地缓解淋巴水肿的体液沉积。
2.2 淋巴水肿肢体周长的变化
绷带治疗组治疗1 年后患肢的平均周径从(45.238±3.973)cm 缩小到(44.053±3.553)cm,差异显著(P<0.001)。远红外线+绷带治疗组治疗1 年后患肢的平均周径从(44.618±3.812)cm 缩小到(42.808±2.909)cm,差异显著(P<0.001)。远红外线+绷带治疗组的周径缩小明显优于绷带治疗组,差异显著(P=0.015),表明远红外线+绷带治疗比单一绷带治疗更能有效缩小淋巴水肿肢体的周径。
2.3 肿瘤标志物、超声、触诊和X 线检查
治疗1 年后,两组均未发现CA125 异常值,结果相似(P>0.05)。行经阴道超声检查,结果显示两组患者均未出现淋巴结肿大或新发肿大结节,两组结果相似(P>0.05)。腹股沟-盆腔淋巴结触诊和阴道-直肠-腹部触诊,结果显示两组患者均未发现淋巴结肿大或新发结节,两组结果相似(P>0.05)。胸部X线检查,结果显示两组患者均未出现癌症肺部转移病灶或新发结节,两组结果相似(P>0.05)。
2.4 不良反应
两组均未发生皮疹、水疱、感染、发烧、不适或疼痛等不良反应。
2.5 体外细胞实验结果
CCK-8 检测结果显示,远红外线处理组所有细胞均未表现出细胞活力或增殖能力的显著增加或减少(图1)。流式细胞仪检测结果表明,两组在细胞活力和细胞凋亡等方面没有显著差异(图2),远红外线没有显著改变细胞的存活及早期/晚期凋亡细胞百分比(表1)。

表1 远红外线对细胞凋亡的影响Table 1 Effect of FIR on cell apoptosis
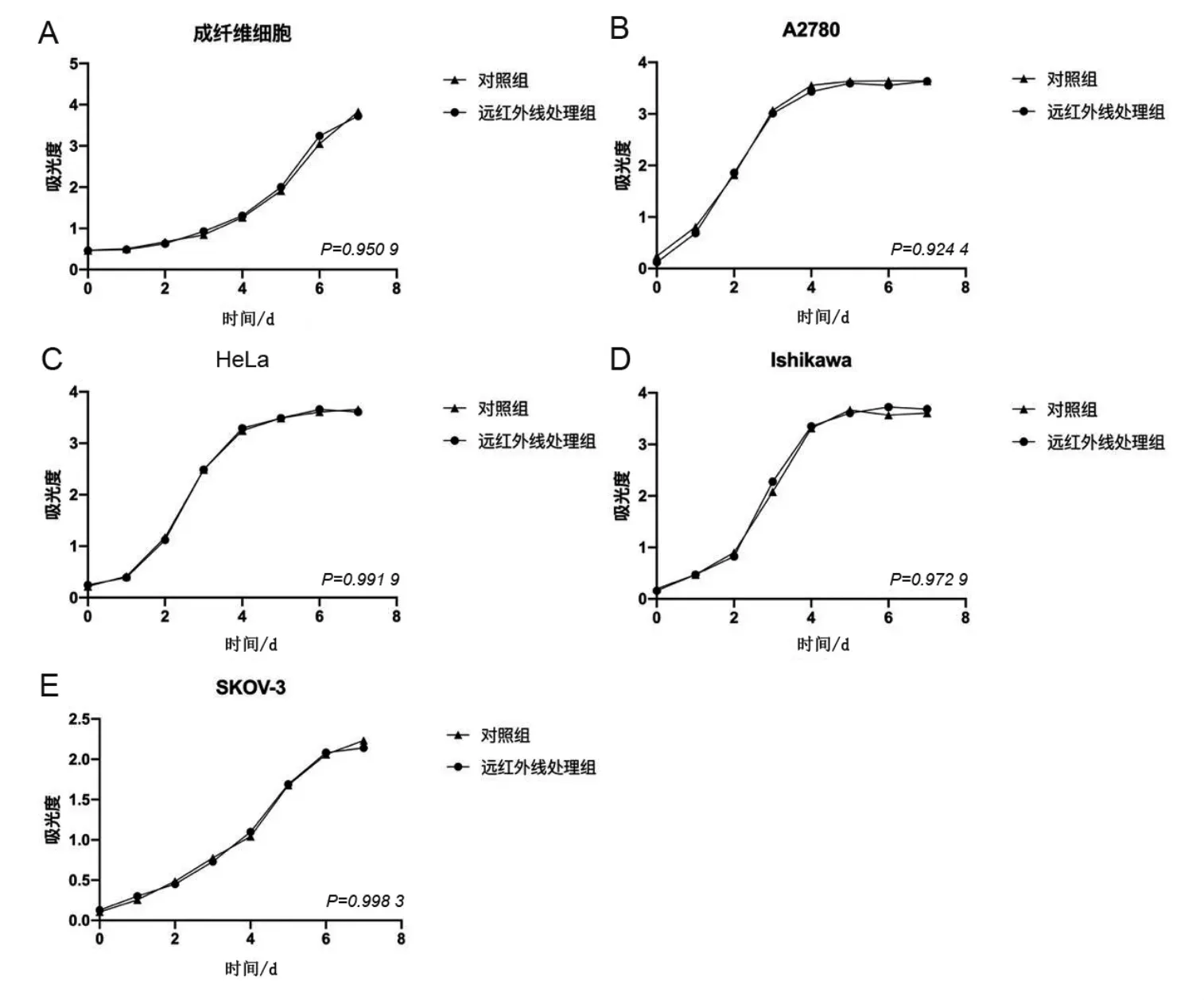
图1 两组细胞活力和细胞增殖能力测定结果Fig.1 Cell viability and proliferation ability were determined in FIR group and control group
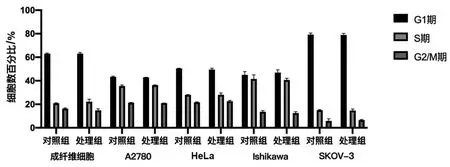
图2 两组成纤维细胞及A2780、HeLa、Ishikawa 和SKOV-3 细胞系的细胞周期测定结果Fig.2 Analysis of cell cycle of human fibroblasts,A2780,HeLa,Ishikawa and SKOV-3 cells in FIR group and control group
3 讨论
红外线属于电磁波谱中不可见的部分,波长范围为0.75~100 μm,频率范围为400 Hz~3 THz,光子能量范围为12.4 meV~1.7 eV。红外线又分为近红外线、中红外线和远红外线[14,16,22-24],远红外线的波长范围在3~100 μm。远红外线有3 种主要的生物效应:辐射、振动和热效应[25]。辐射和振动促进自由离子的振荡,导致蛋白质等大分子的变性,促进组织中蛋白质的吸收;热效应通过扩张血管和淋巴管、激活朗格汉斯细胞和巨噬细胞,以诱导血管生成并促进微循环[12,20,26]。红外线波段中,只有远红外线能够仅以热量的形式传输能量,人体皮肤的热感受器将其感知为辐射热[16,27]。
在之前的研究中[18],我们发现远红外线疗法能够降低蛋白质、透明质酸、纤维化和免疫相关细胞因子的浓度[19],并缓解淋巴水肿组织的纤维化、抑制炎症[21]。绷带治疗已被证明是一种安全的淋巴水肿保守治疗方法,并被广泛用于减少淋巴液的积聚[28]。本研究中,与绷带治疗组相比,远红外线+绷带治疗组显示出淋巴水肿肢体的积液量和周长的显著减少(P<0.05),表明使用远红外线结合绷带进行治疗更为有效。
以前的研究主要集中评估远红外线作为有效的淋巴水肿减容疗法的效果[12,18],而远红外线治疗是否会影响妇科癌症的复发并增加其转移风险仍然未知。Ishibashi 等[29]进行了1 项包括5 种人类癌细胞系(A431,外阴;HSC3,舌;Sa3,牙龈;A549,肺;MCF7,乳腺)的体外研究,结果显示远红外线在这5 种类型癌细胞系中的效应有所不同,在某些癌细胞系中,远红外线的增殖抑制作用受热休克蛋白70 的基础表达水平调节。因此,对于一些表达低水平热休克蛋白70 的癌症,远红外线可能是一种有效的治疗方法。
目前,对妇科癌症复发转移的诊断主要包括邻近组织活检、前哨淋巴结或远处可疑位点的活检,以及血液和影像学检查[30-31]。CA125 已被发现在妇科癌症组织中上调,可作为妇科癌症复发的预测因子[32]。本研究中,两个治疗组都没有患者表现出CA125 阳性,我们认为远红外线是一种安全有效的治疗妇科癌症术后淋巴水肿的方法,不太可能诱发肿瘤复发或系统转移。经阴道超声检查、盆腔-腹股沟淋巴结触诊和阴道-直肠-腹部触诊,在临床上用于筛查组织和区域淋巴结的癌症复发[33-34]。本研究中,经过1 年的随访,没有发现患者在子宫及其附件中有新的病理表现,也没有患者出现淋巴结肿大的新证据,进一步证实了远红外线的安全性和可靠性。胸部X 线检查广泛用于筛查妇科癌症引起的肺转移[35]。本研究中没有任何患者发生可疑的肺结节,表明远红外线治疗没有促进肺转移。在临床随访期间,本研究中的所有患者均未出现治疗引起肢体的副作用或不适,表明所有患者对远红外线治疗均具有良好的耐受性。
关于远红外线对妇科癌症术后淋巴水肿患者残留肿瘤细胞的潜在影响,我们进行了体外研究,以匹配远红外线应用于各种细胞系的条件。成纤维细胞及A2780、HeLa、Ishikawa 和SKOV-3 细胞系的细胞活力和增殖能力检测结果显示,远红外线处理组和对照组之间没有显著差异(P>0.05),表明远红外线不太可能促进癌细胞增殖或增加肿瘤复发风险。类似地,对远红外线处理组和对照组的所有细胞系进行细胞周期检测,结果显示两组没有差异(P>0.05),表明远红外线处理对上述细胞的细胞周期没有影响,进一步确认癌细胞不太可能被激活。Chen 等[23]的研究报道了远红外线可能会减缓角质形成细胞的凋亡。然而,在我们的研究中,成纤维细胞及A2780、HeLa、Ishikawa 和SKOV-3 细胞的凋亡在远红外线处理后没有受到影响,这表明远红外线治疗既不促进也不延迟细胞凋亡,可以被认为是一种安全的治疗方法。
本研究的局限性在于临床组的所有患者接受妇科癌症切除术均已超过5 年,其中残留的妇科癌症细胞已相对稳定且难以激活。然而,目前尚不清楚远红外线治疗对妇科癌症术后5 年内的患者是否安全。尽管体外细胞实验表明远红外线治疗不会激活妇科癌症细胞系,但仍需要进一步研究证实远红外线是否可以安全地应用于妇科癌症术后5 年内的淋巴水肿患者。此外,还需要更多的研究来确定远红外线与更强效的淋巴水肿管理手段(如完全减充血疗法)相关的价值和功效。
综上所述,本研究结果表明,在妇科癌症切除术后5 年无癌期后,远红外线可以安全地使用,并与绷带疗法相结合来治疗下肢淋巴水肿患者。同时,远红外线不会促进妇科癌症的复发或转移,患者耐受性良好,没有不良反应或副作用发生。
