早产儿脑损伤与脐带血中血清炎性因子的水平及产妇宫内感染的关系
2022-03-02侯静,樊珍
侯 静,樊 珍
(西安市高陵区妇幼保健院,陕西 西安 710200)
早产儿是指胎龄不足37 周出生的活产婴儿。早产儿的出生体重多小于2500 g,头围多小于33 cm。早产儿身体各器官的功能和适应能力较足月儿差,其发病率和死亡率较足月儿高[1]。近年来随着医疗水平的提高,早产儿的存活率较以往逐渐提升,但其脑损伤、发育障碍、新生儿呼吸窘迫综合征等疾病的发病率仍较高。据统计,在国外的早产儿中,约有10% 的早产儿存在不同程度的脑瘫,约有50% 的早产儿存在神经系统损伤[2]。研究指出,各种细胞因子、炎性因子等引起的宫内感染是导致早产儿发生脑损伤的主要因素之一[3]。本次研究中,笔者对近年来在我院出生的60 例早产儿作为研究对象,探讨早产儿脑损伤与脐带血中血清炎性因子的水平及产妇宫内感染的关系。
1 资料与方法
1.1 一般资料
经我院医学伦理委员会的批准,选择2017 年9 月至2019 年9 月在我院出生的60 例早产儿作为研究对象。将其中30 例无脑损伤的早产儿设为对照组,将其中30 例脑损伤早产儿设为观察组。两组早产儿的纳入标准是:出生后1 min 的新生儿Apgar 评分≥8 分;观察组早产儿的病情符合脑损伤的诊断标准;对照组早产儿未发生脑损伤;其母亲为单胎妊娠;其监护人知晓本研究内容,并签署了知情同意书。两组早产儿的排除标准是:存在宫内发育迟缓、产伤、神经系统畸形、身体畸形或有围生期窒息史;患有遗传代谢性疾病;其母亲存在妊娠期高血压疾病、妊娠期糖尿病等妊娠期并发症或严重的心、肝、肺、肾等器官功能不全;其母亲有吸烟史、酗酒史、吸毒史等不良生活史。在对照组早产儿中,有男14 例,女16 例;其平均胎龄为(34.5±1.5)周,平均出生体重为(2.3±0.3)kg,平均的新生儿Apgar 评分为(8.5±0.4)分;其中,经顺产出生的早产儿有21 例,经剖宫产手术出生的早产儿有9 例。在观察组早产儿中,有男15 例,女15 例;其平均胎龄为(33.9±1.7)周,平均出生体重为(2.4±0.4)kg,平均的新生儿Apgar 评分为(8.6±0.5)分;其中,经顺产出生的早产儿有20 例,经剖宫产手术出生的早产儿有10 例;轻中度脑损伤早产儿有21 例,重度脑损伤早产儿有9 例,两组早产儿的一般资料(除脑损伤的严重程度外)相比,差异无统计学意义(P>0.05)。
1.2 早产儿脑损伤的诊断标准
早产儿脑损伤的诊断标准是:在早产儿出生后的1 周内对其进行颅脑超声检查、CT 检查或MRI 检查,若早产儿存在四肢肌张力低下、反应差等表现,且其符合以下任意一项标准,即可明确诊断其发生脑损伤:1)进行颅脑超声检查显示脑白质回声增强;2)进行脑CT 检查显示脑白质区域有低密度信号(排除脑出血);3)进行颅脑MRI 检查显示侧脑室有短T1、T2信号,且进行弥散加权成像检查发现异常高信号[4]。
1.3 方法
比较两组早产儿脐带血中血清炎性因子的水平及其母亲宫内感染的发生率。炎性因子包括白细胞介素-6(interleukinI-6,L-6)、白细胞介素-8(interleukinI-8,IL-8)和肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)。 比较观察组早产儿中脑损伤程度不同的早产儿脐带血中血清炎性因子的水平。检测早产儿脐带血中血清炎性因子水平的方法是:在早产儿出生后未断脐前,对其进行脐静脉穿刺,抽取脐静脉血1 mL。对血液标本进行离心处理,分离出血清,并将血清置于-70℃的冰箱中保存待检。采用双抗体夹心酶联免疫吸附试验检测血清中IL-6、IL-8、TNF-α 的水平。产妇宫内感染的诊断标准是:在产妇分娩后,取其胎盘全层组织进行绒毛膜羊膜炎检测,若检测结果显示每高倍视野中性粒细胞浸润超过5 个,且产妇存在发热(体温超过37.5℃)、心率加快(超过100 次/min)、子宫压痛、羊水恶臭、白细胞计数超过15×109/L 的现象,即可明确诊断其发生宫内感染[5]。
1.4 统计学方法
用SPSS 22.0 软件处理本研究中的数据,符合正态分布的计量资料用±s表示,用t检验,计数资料用% 表示,用χ² 检验,P<0.05 表示差异有统计学意义。
2 结果
2.1 两组早产儿母亲宫内感染发生率的比较
观察组早产儿母亲宫内感染的发生率为70.0%,对照组早产儿母亲宫内感染的发生率为20.0%,二者相比差异有统计学意义(P<0.05)。详见表1。

表1 两组早产儿母亲宫内感染发生率的比较[ 例(%)]
2.2 两组早产儿脐带血中血清炎性因子水平的比较
观察组早产儿脐带血中血清IL-6、IL-8、TNF-α 的水平均高于对照组早产儿,差异有统计学意义(P<0.05)。详见表2。
表2 两组早产儿脐带血中血清炎性因子水平的比较(μg/L,± s)

表2 两组早产儿脐带血中血清炎性因子水平的比较(μg/L,± s)
组别血清IL-6血清IL-8血清TNF-α观察组(n=30)127.1±22.34.2±0.47.6±1.1对照组(n=30)66.5±14.81.3±0.32.0±0.9 t 值7.1431.7710.02 P 值<0.05<0.05<0.05
2.3 观察组早产儿中脑损伤程度不同的早产儿脐带血中血清炎性因子水平的比较
在观察组早产儿中,重度脑损伤早产儿脐带血中血清IL-6、IL-8、TNF-α 的水平均高于轻中度脑损伤早产儿,差异有统计学意义(P<0.05)。详见表3。
表3 观察组早产儿中脑损伤程度不同的早产儿脐带血中血清炎性因子水平的比较(μg/L,± s)
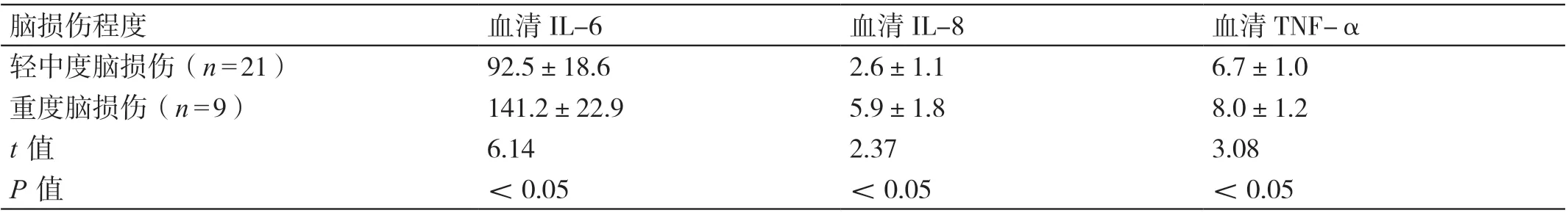
表3 观察组早产儿中脑损伤程度不同的早产儿脐带血中血清炎性因子水平的比较(μg/L,± s)
脑损伤程度血清IL-6血清IL-8血清TNF-α轻中度脑损伤(n=21)92.5±18.62.6±1.16.7±1.0重度脑损伤(n=9)141.2±22.95.9±1.88.0±1.2 t 值6.142.373.08 P 值<0.05<0.05<0.05
3 讨论
脑损伤是早产儿严重的并发症之一,可引起新生儿癫痫、脑瘫等神经功能障碍性疾病。导致早产儿发生脑损伤的因素较多,如缺血缺氧因素、感染因素等。研究指出,产妇发生宫内感染会导致其胎儿在围生期出现缺血缺氧性脑病,损害胎儿的脑细胞,此时神经胶质细胞会大量增生,以修复受损的脑细胞,而大量增生的神经胶质细胞会影响胎儿神经系统的功能,最终导致其出现脑瘫、癫痫等严重并发症[6]。此外,胎盘中的羊膜、绒毛膜和蜕膜等出现炎症反应也可能导致早产儿发生脑损伤。张正杨等[7]研究发现,早产儿脑白质损伤、脑瘫的发生与孕产妇出现绒毛膜羊膜炎关系密切。产妇在发生宫内感染后其机体会分泌大量的炎性因子,这些炎性因子介导的炎症反应在早产儿脑损伤的发生中起着重要的作用。夏世文等[8]研究发现,炎性因子IL-6、IL-8、TNF-α 在早产儿脑损伤的发生中发挥着重要作用,产妇发生宫内感染可导致其静脉血中IL-6、IL-8、TNF-α 的水平升高,引起严重的炎症反应和强烈的免疫应答,促使组织细胞释放更多的炎性因子,最终可引起早产儿脑损伤。
本研究的结果证实,脑损伤早产儿脐带血中血清炎性因子的水平及其母亲宫内感染的发生率均较高。早产儿脐带血中血清炎性因子水平的升高及其母亲发生宫内感染可能是造成其脑损伤的危险因素。通过检测脑损伤早产儿脐带血中血清炎性因子的水平可评估其脑损伤的严重程度。
