血清肾损伤分子-1在预测系统性红斑狼疮病人发生狼疮性肾炎中的临床价值研究
2022-02-28李春,操轩
李 春,操 轩
狼疮性肾炎(lupus nephritis,LN)是系统性红斑狼疮(systemic lupus erythematosus,SLE)病人最常见的内脏损害[1]。SLE病人中LN的发病率为50%~70%,LN是SLE病人死亡的常见原因[2]。肾损伤分子-1(kidney injury molecule-1,KIM-1)是急性肾损伤的生物标志物,在肾缺血或损伤10 min后表达水平明显上调,12~24 h后血液中的表达水平逐渐升高[3]。KIM-1对早期诊断糖尿病肾病和乙型肝炎病人肾功能障碍有较高价值[4-5]。既往研究[6]发现,尿液KIM-1有助于早期筛查活动性LN。本研究旨在分析血清KIM-1在预测SLE病人发生LN中的临床价值。
1 资料与方法
1.1 一般资料 本研究以2010年6月至2013年6月本院收治的78例SLE病人为研究对象。纳入标准:(1)首次诊断;(2)年龄≥18岁;(3)符合2010年中华医学会风湿病学分会制定的《系统性红斑狼疮诊断及治疗指南》[7];(4)随访资料完整。排除标准:(1)原发性肾小球疾病;(2)原发性高血压、糖尿病;(3)药物性肾损害;(4)泌尿系统感染性疾病。78例SLE病人中男17例,女61例;年龄18~74岁,平均(45.26±10.23)岁;抗dsNDA、抗Sm、抗SSA、抗SSB、抗URNP阳性率分别为70.51%(55/78)、28.21%(22/78)、57.69%(45/78)、24.36%(19/78)、33.33%(26/78);低C3、低C4分别56.41%(44/78)和51.28%(40/78);红细胞沉降率(ESR)(37.25±2.62)mm/h,超敏C反应蛋白(hs-CRP)(11.32±7.32)mg/L,系统性红斑狼疮疾病活动指数(systemiclupus erythematosus disease activity index,SLEDAI)得分为(7.36±2.01)分。所有病人均按照《系统性红斑狼疮诊断及治疗指南》[7]进行规范化治疗并进行随访。随访期间有45例病人服用泼尼松龙,14例病人服用环磷酰胺。本研究已经过本院伦理委员会批准,所有受试者均签署知情同意书。
1.2 方法 基线时抽取空腹肘静脉血3 mL,检测血常规,包括补体C3和C4、抗dsNDA、抗Sm、抗SSA、抗SSB、抗URNP、ESR、hs-CRP。采集血清,用酶联免疫吸附实验(enzyme-linked immunosorbent assay,ELISA)检测KIM-1表达水平,试剂盒购于上海酶联生物科技有限公司,操作步骤严格按照试剂盒说明书进行。SLE治疗前,计算SLEDAI得分[8]。对所有病人进行随访,随访时间截至2019年4月,计算LN的发病率。
1.3 统计学方法 采用t检验、χ2检验和 Pearson相关分析;绘制ROC曲线分析KIM-1预测LN的价值,计算ROC曲线下面积(Area under curve,AUC)、95%CI、灵敏度和特异度;Kaplan-Meier分析绘制生存曲线,并用log-rank检验进行比较;采用单因素和多因素Cox回归分析确定LN发生的因素。
2 结果
2.1 血清KIM-1水平与其他实验室指标的关系 78例病人血清KIM-1水平为(35.39±3.76)ng/L。抗dsNDA阳性、低C3病人的血清KIM-1水平较高,差异均有统计学意义(P<0.05)。血清KIM-1水平与抗Sm、抗SSA、抗SSB、抗URNP阳性、低C4无关(P>0.05)(见表1)。Pearson相关分析显示,血清KIM-1水平与ESR和SLEDAI呈正相关(r=0.38,0.30,P<0.05),而与hs-CRP无关(r=0.15,P>0.05)。
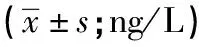
表1 血清KIM-1表达水平
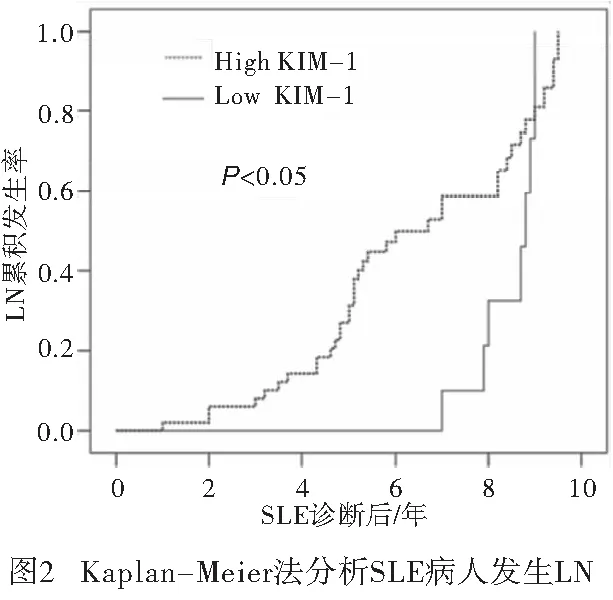
2.2 血清KIM-1水平预测SLE病人发生LN的价值 所有SLE病人均获得有效随访,中位随访时间为5.9年(1~9.5年)。随访期间38例病人发生LN,占48.72%。LN组血清KIM-1浓度为(46.02±6.28)ng/L,高于非LN组(23.56±5.29)ng/L,差异有统计学意义(t=22.40,P<0.01)。ROC曲线分析显示,以KIM-1 水平42.35 ng/L为截断值,预测SLE病人发生LN的效果最好(AUC为0.715,95%CI:0.589~0.841;灵敏度和特异度分别为82.01%、56.33%)(见图1)。根据截断值,将78例LN病人分为高KIM-1组(n=52)和低KIM-1组(n=26)。高KIM-1组发生LN 37例,占71.15%;低KIM-1组发生LN 8例,占30.77%。高KIM-1组从SLE诊断到发生LN的中位时间为6.7年(4.8~8.5年),短于低KIM-1组的8.8年(7.7~9.7年),差异有统计学意义(P<0.05)(见图2)。

2.3 LN发生的影响因素分析 多因素分析赋值情况见表2。COX多因素分析结果显示,SLEDAI和KIM-1是LN发生的独立影响因素(P<0.01)(见表3)。

表2 多因素赋值情况

表3 COX单因素和多因素分析LN发生的影响因素
3 讨论
SLE病人发生LN的风险较高,本研究中LN的发生率为48.72%(38/78),与既往报道的50%~70%接近[2]。LN的发生可能与免疫复合物沉积、补体系统异常、免疫炎症紊乱和基因调控异常等有关[9]。LN是SLE病人最常见、较为严重及潜在的内脏损害。随着医疗水平的发展,LN病人的预后逐渐改善,但是仍有高达25%的病人在肾脏损害10年后发展为终末期肾脏病[10]。早期发现LN对改善SLE病人预后有重要意义。本研究分析了SLE病人血清KIM-1与LN发病的关系,结果显示血清KIM-1水平升高是LN高风险的独立因素,KIM-1可能是预测SLE病人发生LN的有效生物标志物。
KIM-1是一种跨膜蛋白,表达于受损的近曲小管上皮细胞,在肾缺血或损伤10 min后表达水平明显上调,12~24 h后血液中的表达水平逐渐升高[3]。既往研究[11-12]显示,KIM-1与肾脏疾病、心血管疾病等有关。SLE合并LN病人的尿液中KIM-1表达水平明显升高,并且对LN的早期筛查具有重要意义[6]。血清KIM-1在判断LN发病中的价值,既往鲜有报道。有研究显示,血清中KIM-1表达水平的变化可能更有助于肾损害的判断;在糖尿病肾病的研究中,有学者发现,血清KIM-1表达水平与肾脏滤过率的关系比尿液KIM-1与肾脏滤过率的关系更密切,血清KIM-1诊断糖尿病肾病的效能明显较高[4]。
既往研究[13-14]已证实,血清KIM-1与LN关系密切。本研究以78例首诊SLE病人为研究对象,结果显示,发生LN的病人基线时KIM-1水平更高。以42.35 ng/L为截断值,预测SLE病人发生LN的AUC为0.715,说明KIM-1的预测效能较高。本研究还发现,高KIM-1表达水平的SLE病人更容易发生LN。补体C3、C4和抗dsDNA常被用于筛查和检测SLE病人发生LN的风险,但是这些指标的预测效能有限[15-16]。本研究采用COX回归分析了LN发生的影响因素,结果显示补体C3、C4和抗dsDNA与LN的发生无关。这就进一步显示了KIM-1的临床应用价值。SLEDAI用于判断SLE疾病活动度。既往研究[17-18]证实,SLEDAI有助于预测SLE病人发生LN。本研究还发现,SLE病人血清KIM-1水平与ESR和SLEDAI呈正相关,说明KIM-1在一定程度上可能反映SLE活动度,但仍需要未来进一步分析。
综上所述,SLE并发LN病人的血清KIM-1水平明显升高。SLE病人血清KIM-1水平与ESR和SLEDAI呈正相关,说明KIM-1在一定程度上能反映SLE活动度。血清KIM-1水平升高与SLE病人发生LN的风险有关,可能成为预测LN的有效生物标志物。本研究也存在一些局限性,例如研究样本量较小,因此研究结论尚需大样本多中心的研究进一步验证。另外,本研究未比较血清和尿液KIM-1预测LN的效能,亦待进一步研究加以完善。
