不同剂量去甲肾上腺素在预防双胎剖宫产产妇腰麻后低血压中的作用
2022-02-25金卫东盛芝敏宫延基黄侃严卫锋陈元良
金卫东 盛芝敏 宫延基 黄侃 严卫锋 陈元良
去氧肾上腺素作为α-肾上腺素受体激动剂是预防剖宫产腰麻后发生低血压的一线首选药物,然而较大的剂量可引起α受体压力感受器兴奋,从而导致严重心率及心输出量下降,增加母婴围术期不良心血管事件发生概率[1-2]。近年来,去甲肾上腺素由于其β-肾上腺素受体激动活性从而抑制α受体压力感受器兴奋所致的心率及心输出量下降,在产科临床使用中逐渐代替去氧肾上腺素[3-4]。目前对去甲肾上腺素预防剖宫产腰麻后低血压合适剂量的研究多集中于单胎妊娠产妇[4-7]。近 20年来,由于辅助生殖技术的广泛开展,双胎妊娠产妇数量明显增加[8]。与单胎妊娠相比,双胎妊娠产妇的子宫相对较大,从而加重了下腔静脉的压迫,可能会增加腰麻后低血压发生率和严重程度[9],但目前去甲肾上腺素在预防双胎剖宫产腰麻后低血压的合适剂量尚不清楚。本研究通过比较不同剂量去甲肾上腺素静脉输注对预防双胎剖宫产产妇腰麻后低血压的有效性和安全性,从而探讨合适剂量,现将结果报道如下。
1 对象和方法
1.1 对象 选取2020年1至9月金华市妇幼保健院(36例)和温岭市妇幼保健院(24例)行择期剖宫产的双胎产妇共60例。纳入标准:(1)ASA分级Ⅰ~Ⅱ级;(2)双胎(孕周≥34周)。排除标准:(1)ASA 分级≥Ⅲ级;(2)收缩压(SBP)<100 mmHg(1 mmHg=0.133 kPa) 或>140 mmHg;(3) 身高<150 cm 或>170 cm;(4)年龄<18岁或>40岁;(5)肥胖(BMI>40 kg/m2);(6)对去甲肾上腺素过敏;(7)椎管内麻醉禁忌证;(8)前置胎盘;(9)胎膜破裂;(10)胎儿先天性畸形。按随机数字表法分为去甲肾上腺素0.02 μg(/kg·min)组(A组)、0.04 μg(/kg·min)组(B组)、0.06 μg(/kg·min)组(C组),每组各20例。3组产妇年龄、体重、身高、孕周、腹围比较差异均无统计学意义(均P>0.05),见表1。本研究经金华市妇幼保健院(2019年-伦审QT第011号)和温岭市妇幼保健院(2020-IRB-001)医学伦理委员会批准,产妇或其家属签署知情同意书。

表1 3组产妇一般情况比较
1.2 方法 3组产妇均无任何术前用药,入手术室后常规心电监护,予乳酸林格液10 ml/kg预负荷。间隔2 min连续测量无创血压,取差值<10%的3次连续SBP的平均值作为基础血压。产妇取左侧卧位,经皮肤消毒和浸润麻醉后行腰硬联合麻醉,于L3~4椎间隙行硬膜外穿刺(TUORen针,1.6×80 mm),用阻力试验确定硬膜外间隙,铅笔式腰麻针(TUORen针,0.5×11.3 mm)以针内针方式插入蛛网膜下腔,确认脑脊液自由流动后,注入罗哌卡因(瑞典AstraZeneca AB有限公司,批号:H20140763)15 mg(0.75%罗哌卡因 2 ml+10%葡萄糖0.5 ml+0.9%氯化钠注射液稀释至3 ml),20 s左右推注完毕。退出腰麻针后硬膜外导管置入2~3 cm,并妥善固定,操作完毕后产妇恢复仰卧位并吸氧。硬膜外不加任何局麻药,用针刺法评估腰麻是否成功(T6以上视为腰麻成功,T6以下者剔除研究)。
蛛网膜下腔给药的同时,3组分别泵注去甲肾上腺素(远大医药中国有限公司,批号 H42021301)0.02、0.04、0.06 μg/(kg·min),并即刻输注500 ml羟乙基淀粉溶液进行共同负荷扩容。如果术中发生低血压(SBP<80%的基础血压或绝对值<90 mmHg),予去甲肾上腺素 6 μg静脉推注,1 min后重复使用直至SBP≥90%的基础血压。如果术中发生反应性高血压(SBP>120%的基础血压或绝对值>140 mmHg),则暂停去甲肾上腺素输注,当SBP<90%的基础血压则恢复原来泵注速率。如发生心动过缓(<50次/min)时给予阿托品0.3 mg静脉注射。研究周期定义为鞘内注射开始至胎儿娩出之间的间隔。
1.3 观察指标 (1)一般指标:记录产妇一般情况,包括年龄、体重、身高、孕周、腹围、阻滞平面、腰麻至胎儿娩出时间以及输注液体总量。(2)主要指标:每组产妇腰麻后低血压的发生率。(3)次要指标:反应性高血压的发生率,产妇不良反应如心动过缓、恶心和呕吐的发生率,新生儿1、5 min的Apgar评分及脐动脉血气分析。
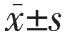
2 结果
2.1 3组产妇阻滞平面、腰麻至胎儿娩出时间以及输注液体总量的比较 3组产妇阻滞平面、腰麻至胎儿娩出时间以及输注液体总量的差异均无统计学意义(均 P>0.05),见表 2。
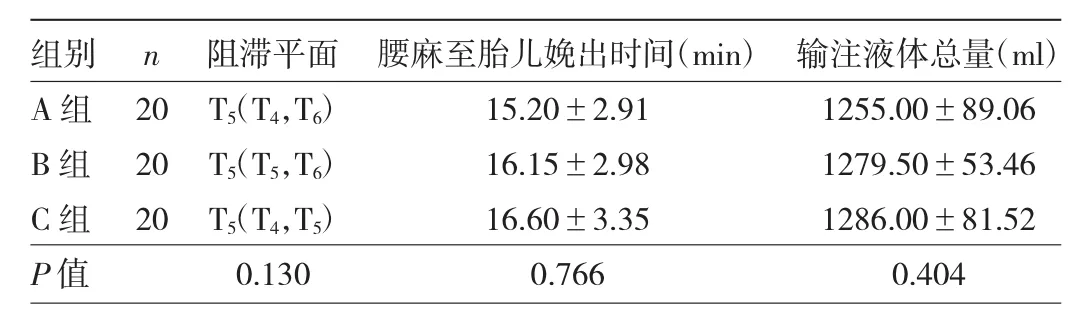
表2 3组产妇阻滞平面、腰麻至胎儿娩出时间以及输注液体总量比较
2.2 3组产妇低血压等不良反应发生情况的比较 B组和C组腰麻后低血压发生率均低于A组,各组间差异有统计学意义(P<0.05)。3组产妇反应性高血压、恶心、呕吐、心动过缓发生率差异均无统计学意义(均P >0.05),见表 3。
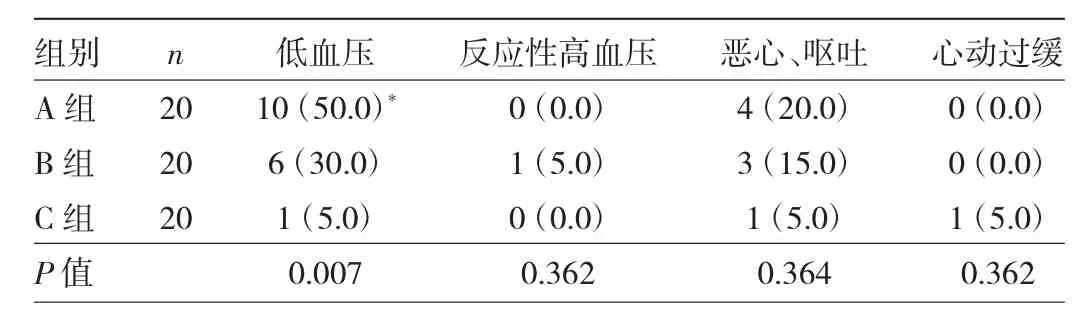
表3 3组产妇低血压等不良反应发生情况比较[例(%)]
2.3 3组新生儿Apgar评分和脐动脉血气分析的比较 A组有1例新生儿1 min Apgar评分<7分,B组和C组新生儿1 min Apgar评分均≥7分,各组间1 min Apgar评分的差异均无统计学意义(均P>0.05);3组新生儿5 min Apgar评分均≥7分。3组新生儿pH、PaO2、PaCO2、HCO3-水平差异均无统计学意义(均P >0.05),见表 4。

表4 3组新生儿Apgar评分和脐动脉血血气分析比较
3 讨论
本研究比较了3种剂量去甲肾上腺素[0.02、0.04、0.06 μg/(kg·min)]静脉输注预防双胎剖宫产产妇腰麻后低血压的有效性和安全性,结果表明,去甲肾上腺素0.06 μg/(kg·min)静脉持续输注是预防双胎剖宫产腰麻后低血压的合适剂量。3组新生儿脐动脉血气分析及1、5 min Apgar评分差异均无统计学意义,表明去甲肾上腺素0.06 μg/(kg·min)静脉持续输注在预防双胎产妇剖宫产腰麻低血压是安全的。
本研究结果与以往的文献报道一致[4-5,10-12]。Jawan等[11]研究发现,与单胎妊娠产妇相比,双胎妊娠产妇腰麻起效更快并且向头位扩散更广泛,但其低血压发生率和血管升压药用量差异无统计学意义。Ngan等[12]也发现,与单胎妊娠产妇相比,多胎妊娠产妇腰麻后低血压发生率没有明显增加,其间羟胺总用量与单胎妊娠产妇相似。先前的研究表明,去甲肾上腺素0.05 μg/(kg·min)持续静脉输注可有效预防单胎剖宫产腰麻低血压[4]。Hasanin等[5]也比较了3种不同剂量去甲肾上腺素[0.025、0.050、0.075 μg/(kg·min)]预防单胎妊娠产妇剖宫产腰麻低血压的效果,结果表明0.05 μg/(kg·min)是预防剖宫产术中腰麻后低血压的合适剂量。
最近的研究发现,去甲肾上腺素持续静脉输注预防剖宫产腰麻低血压的最佳剂量高于本研究。Fu等[6]利用分组法比较了4种不同的去甲肾上腺素输注率[0.025、0.050、0.075和0.1 μg/(kg·min)],从而得出去甲肾上腺素用于预防剖宫产腰麻后低血压的ED90为0.080 μg/(kg·min)。Wei等[7]也用相似的方法得出去甲肾上腺素的ED95为0.105 μg/(kg·min)。分析其可能原因如下:(1)本研究在腰麻实施前进行了充分补液,而Fu和Wei等在腰麻实施前无任何补液。既往文献表明腰麻前液体预负荷可有效预防低血压的发生[13]。(2)本研究在腰麻开始同时用胶体共负荷,而Wei等[7]使用5 ml/kg的乳酸林格液进行共负荷。研究报道,与胶体共负荷相比,晶体共负荷时低血压发生率和血管升压药需要量增加[14]。(3)Fu等[6]在腰麻药物注射结束后才开始去甲肾上腺素静脉输注,这可能会延迟治疗性药物血浆浓度,从而增加了低血压的发生率。本研究在腰麻开始同时开始去甲肾上腺素静脉输注,可较早达到治疗性药物血浆浓度。
低血压的持续时间和程度与新生儿预后密切相关,持续时间<2 min的低血压不影响新生儿结局[15]。本研究每隔1 min测量一次收缩压直至分娩,并在出现低血压时及时进行了干预。因此,3组间新生儿1、5 min Apgar评分和脐动脉血气分析并无统计学差异。
综上所述,静脉持续输注0.06 μg/(kg·min)去甲肾上腺素能有效预防双胎剖宫产产妇腰麻后低血压的发生,且对产妇及新生儿无明显影响,故该剂量可作为预防双胎剖宫产腰麻后低血压的合适剂量。
